Borelioza
Borelioza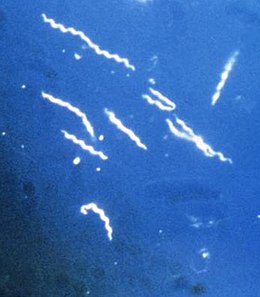 Borrelia burgdorferi , jeden z trzech znanych wariantów bakterii pasożytniczych wywołujących boreliozę. Borrelia mają charakterystyczny wężowaty i spiralny kształt, stąd ich nazwa krętki .
Borrelia burgdorferi , jeden z trzech znanych wariantów bakterii pasożytniczych wywołujących boreliozę. Borrelia mają charakterystyczny wężowaty i spiralny kształt, stąd ich nazwa krętki .
| Specjalność | Choroby zakaźne , dermatologia , neurologia i kardiologia |
|---|
| ICD - 10 | A69.2 |
|---|---|
| CIM - 9 | 088.81 |
| ChorobyDB | 1531 |
| MedlinePlus | 001319 |
| eMedycyna | 330178, 965922 i 786767 |
| eMedycyna | med / 1346 ped / 1331 neuro / 521 alarm / 588 |
| Siatka | D008193 |
| Inkubacja min | 1 dzień |
| Maksymalna inkubacja | 44 dni |
| Objawy | Przewlekłe rumień wędrujący , zmęczenie , ból głowy , ból stawów , ból mięśni , fascykulacje , parestezja , zawroty głowy , zaburzenia rytmu serca , przewlekły ból neuropatyczny, ( d ) , gorączka , zapalenie nerwów , zapalenie opon mózgowych , zapalenie opon mózgowych ( pl ) , zapalenie mięśnia sercowego , zapalenie stawów , zapalenie mózgu i rdzenia ( PL ) i kardiomiopatia przerostowa |
| Choroby przenoszone | Przenoszenie przez kleszcze ( d ) , Ixodes pacificus i Ixodes scapularis |
| Powoduje | Borrelia burgdorferi |
| Lek | Ceftriakson , cefuroksym , amoksycylina , doksycyklina i azytromycyna |
| Pacjent z Wielkiej Brytanii | Borelioza-pro |
Borelioza jest chorobą przenoszonym przez wektor i chorób odzwierzęcych (choroba zakaźna wpływania na ludzi i wielu zwierząt). Borelioza jest nazwane miastami Lyme oraz Old Lyme , dwóch miast w Stanach Zjednoczonych , w stanie w stanie Connecticut , gdzie została po raz pierwszy opisana w 1975 roku i zidentyfikowane w 1977 przenoszona przez kleszcze ukłuciem igłą twardy Ixodes jest chorobą bakteryjną spowodowane borrelia ( Borrelia burgdorferi , wąsko zdefiniowana, dominująca w Ameryce Północnej).
Wyrażenie borelioza z Lyme często oznacza „europejską boreliozę z Lyme”, ze względu na większą różnorodność borrelia (głównie Borrelia garinii , B. afzelii … lub B. burgdorferi w szerokim znaczeniu). Choroba z Lyme i borelioza są często synonimami, ze względu na szeroko rozumianą Borrelia burgdorferi . Druga borelioza to gorączka nawracająca (kosmopolityczna przenoszona przez wszy i regionalna przez kleszcze miękkie ).
Choroba charakteryzuje się dużą różnorodnością (genetyczną, epidemiologiczną, kliniczną i diagnostyczną), ponieważ jest wielonarządowa (może dotyczyć różnych narządów) i wieloukładowa , co może wpływać na różne układy, z wielokształtnymi objawami klinicznymi (skórnymi, reumatologicznymi i neurologicznymi). ). Rozprzestrzenia się, stając się najpowszechniejszą chorobą przenoszoną przez wektory, przenoszoną na ludzi na półkuli północnej.
W prawie 90% przypadków jest skutecznie leczony antybiotykoterapią przez 2 do 4 tygodni. Nieleczona, może ewoluować przez kilka lat, klasycznie przechodząc przez trzy mniej lub bardziej zróżnicowane etapy, czasami przeplatane okresami utajenia, które mogą się pokrywać w przypadku niektórych objawów. Po ewentualnej fazie uśpienia choroba może, w sposób ostry lub przewlekły, przybrać więcej postaci skórnych, stawowych lub neurologicznych.
Istnienie i znaczenie form nie wyleczonych standardowym leczeniem, czy przypisywanie przewlekłych patologii boreliozie, to problem „przewlekłej boreliozy”, złożoność diagnozy klinicznej, problematyczna interpretacja badań serologicznych, sprzeczne wytyczne dotyczące diagnozy, leczenia a leczenie antybiotykami w przewlekłej chorobie z Lyme podsyca kontrowersje społeczne znane jako wojna z boreliozą w Stanach Zjednoczonych lub skandal z boreliozą we Francji.
Historia choroby
Borelioza istnieje od dawna:
- według szczątków DNA bakterii znalezionych w jego zwłokach, pierwszym znanym człowiekiem zarażonym Borrelia burgdorferi jest Ötzi , około 5300 lat temu;
- zrekonstruowano historię ewolucji B. burgdorferi w Ameryce Północnej, co sugeruje jej obecność przez co najmniej 60 000 lat, na długo przed przybyciem ludzi do obu Ameryk;
- kilka bardzo starych i szeroko rozpowszechnionych linii (w tym w Ameryce Północnej) znalazło ostatnio warunki do rozwoju epidemii (Walter i in. , 2017); ich zróżnicowanie i szerokie rozpowszechnienie obala hipotezę o pojawieniu się zjawiska związanego z niedawnymi modyfikacjami genetycznymi (nawet z manipulacjami genetycznymi (w 2019 r. trwają dyskusje w Stanach Zjednoczonych, aby dowiedzieć się, czy borelioza została wykorzystana jako broń biologiczna)); boreliozy jest niewątpliwie wynikiem antropogenicznych zaburzeń ekosystemów i klimatu, które sprzyjały pojawianiu się kleszczy i/lub bakterii oraz rosnącej liczbie zakażeń u ludzi;
- choroba bierze swoją nazwę od miasta Lyme ( Connecticut ), gdzie w 1975 roku stwierdzono, że została zidentyfikowana w wyniku ugryzienia przez kleszcza w 1977 roku. Jednak większość jej objawów została już opisana w Europie, pod koniec XIX wieku. th century, ale słabo.
Pierwsze opisy w Europie
- W 1883 roku niemiecki lekarz Alfred Buchwald opisał (we Wrocławiu ) nieprawidłowości skórne, które wydają się być tym, co dziś nazywa się przewlekłym zanikowym zapaleniem skóry , ale Buchwald nie powiązał tego z ugryzieniem przez kleszcza. Lyme (gdzie dominująca borrelia różni się od tych występujących w Eurazji);
- W 1909 roku Arvid Afzelius (szwedzki dermatolog) zauważył pojawienie się innej zmiany skórnej w kształcie pierścienia, czasami po ugryzieniu przez kleszcza Ixodes , którą nazwał rumieniem wędrującym . W 1913 Bruce Lipschutz (austriacki dermatolog) nazwał to przewlekłym rumieniem migracyjnym.
- W 1922 roku francuscy lekarze Garin i Bujadoux powiązali tę zmianę dermatologiczną z bardziej ogólnym atakiem paraliżu „mniej lub bardziej poważnym, czasem śmiertelnym, po ukąszeniu kleszcza” ( Ixodes hexagonus ). Dwa francuski atrybut ten limfocytarne zapalenie opon (czasami skupiających zapalenie opon mózgowych i zapalenie wielonerwowe ) do „wirus”, który należy szukać nie we krwi, ale w tkance nerwowej.
- W 1934 r. w Niemczech opisano rumień wędrujący związany z uszkodzeniem stawów.
- W 1941 roku Niemiec Alfred Bannwarth (de) powiązał uszkodzenie stawów z limfocytarnym zapaleniem opon mózgowo-rdzeniowych ( zespół Bannwartha, który był wówczas czasami przemianowany na zespół Garina-Boujadoux-Bannwartha ).
- W 1951 roku korzystny wpływ penicyliny na te schorzenia sugeruje pochodzenie bakteryjne.
Odkryty na nowo w Stanach Zjednoczonych
W 1969 roku w Stanach Zjednoczonych opublikowano pierwszy udokumentowany przypadek przewlekłego rumienia migracyjnego, który wystąpił u myśliwego w lesie.
W 1975 roku dwie matki z miasta Lyme z dziećmi, u których zdiagnozowano młodzieńcze reumatoidalne zapalenie stawów, zauważyły, że wiele innych dzieci w mieście miało podobne problemy. Zaalarmowany zespół epidemiologów z Yale University , kierowany przez Allena Steere, szybko zwrócił uwagę na nietypową sytuację:
- częstość występowania oligoarthritis w tej gminie była sto razy wyższa niż młodzieńczego reumatoidalnego zapalenia stawów w Stanach Zjednoczonych;
- nowe przypadki były liczniejsze latem i wyraźnie podzielone na ogniska geograficzne;
- 25% pacjentów miało związek z przewlekłym rumieniem.
Allen Steere (w) nazwał wówczas chorobę „choroba lub boreliozowe zapalenie stawów” nazwą miasta, przypisując ją transmisji przez kleszcza w artykule opublikowanym w 1977 roku.
Od kleszczy do bakterii
W 1977 zgłoszono ukąszenie kleszcza Ixodes dammini (obecnie Ixodes scapularis ) w przypadku przewlekłego rumienia migracyjnego u ludzi.
W 1982 roku Willy Burgdorfer wyizolował bakterie krętków odpowiedzialne za chorobę w przewodzie pokarmowym I. scapularis , znanego w Ameryce Północnej jako „kleszcz jelenia”. Po zaszczepieniu królika pokazuje, że ten krętek może powodować rumień wędrujący. Zaobserwował również silną reakcję między surowicą pacjentów a bakterią. To na jego cześć bakteria ta zostanie w 1984 roku nazwana Borrelia burgdorferi . W tym samym czasie w Europie (Szwajcaria) wykryto identyczne lub podobne krętki u kleszczy Ixodes ricinus .
Odpowiedzialność tego krętka zostanie potwierdzona poprzez wyizolowanie go z krwi, skóry i płynu mózgowo-rdzeniowego pacjentów z boreliozą.
W 1984 r. niemiecki dermatolog Klaus Weber wykazał wzrost przeciwciał typu IgG we krwi pacjentów z przewlekłym zanikowym zapaleniem skóry , ustanawiając w ten sposób pierwszy związek między wczesnymi a późnymi objawami choroby.
Etiologia
Agenci
Wciąż są to bakterie z rodzaju Borrelia , zaliczane do krętków ze względu na ich serpentiformity i spiralny charakter.
Borrelia burgdorferi sl ( sensu lato) oznacza „kompleks” około 30 gatunków, z których kilka jest patogennych dla ludzi. Trzy główne to: Borrelia burgdorferi ss ( sensu stricto ), B. garinii , B. afzelii . Na początku XXI TH metody wieczne genetyki molekularnej (molekularnego bakterii) zostały wykorzystane do wykrywania nowych gatunki chorobotwórcze dla ludzi: AS B. spielmanii lub B. bavariensis Eurazji lub B. bissettii Eurazji, Ameryce, Australii .
Wykazano również (w 2016 r.), że niektóre szczepy tego samego gatunku Borrelia są bardziej chorobotwórcze dla ludzi niż inne.
Niezależnie od gatunku Borrelia , początkowy atak może objawiać się (czasami) rumieniem wędrującym; w przeciwnym razie ewolucje różnią się. Powiązania te nie są absolutne, ale preferencyjne, co częściowo wyjaśnia geograficzną przewagę niektórych skomplikowanych postaci choroby.
- W Ameryce Północnej , B. burgdorferi ss ( sensu stricto ) przeważa niemal wyłącznie, powodując głównie Lyme stawów i bóle reumatyczne (ale zawsze bez acrodermatitis ).
- W Eurazji , B. burgdorferi, SS jest rzadsze, a B. burgdorferi sl ( Sensus Lato ) przeważa, skierowane innych organów. W Europie dwa najczęstsze czynniki to Borrelia garinii, która powoduje głównie uszkodzenia neurologiczne lub „neuroboreliozę” oraz Borrelia afzelii , która powoduje głównie uszkodzenia skóry, w szczególności przewlekłe zanikowe zapalenie skóry . Rodzaj bakterii może być różny w czasie i przestrzeni, ale na przykład przeprowadzono analizę genospecjalną 710 kleszczy usuniętych od stycznia do grudnia 2009 r. ze skóry żołnierzy niemieckich szkolących się w rejonie Seedorf (północny zachód Niemiec): 84% borrelii należały do gatunku B. afzelii , 11% to B. burgdorferi , 3% to B. garinii i 3% to B. spielmanii (uwaga: 99,2% kleszczy to I. ricinus , 0,7% to I. hexagonus i 0,1% H , concinna ).
Wektory
KleszczeTe wektory są głównie kleszcze z rodzaju Ixodes . Te główne wektory mają wspólny cykl przenoszenia z trzema kolejnymi żywicielami, na leśnych lub wilgotnych łąkach, trwający od 2 do 7 lat, w zależności od gatunku i klimatu. W Ameryce Północnej głównym wektorem jest Ixodes scapularis [ = I. dammini ], na północnym wschodzie i środkowym zachodzie. Wszystkie stadia, zwłaszcza nimfy i dorosłe samice, mogą ugryźć ludzi. Ixodes pacificus , źródło około 5% zgłoszonych przypadków w Stanach Zjednoczonych, występuje na zachodzie. Jego skuteczność patogenetyczna u ludzi jest mniejsza (tylko stadium dorosłe użądli ludzi).
W Eurazji, a zwłaszcza w Europie, głównym wektorem jest Ixodes ricinus . Dominuje w obszarach zalesionych, gryząc ludzi na wszystkich etapach (larwy i nimfy wiosną, osobniki dorosłe pod koniec lata).
W umiarkowanej i zimnej Eurazji, zwłaszcza Azji i większości krajów byłego ZSRR , głównym wektorem jest Ixodes persulcatus .
Niektóre ssące krew stawonogi, takie jak gzy , komary itp., mogą być potencjalnymi wektorami boreliozy. Ta możliwa rola wektora pomocniczego jest przedmiotem dyskusji.
Relacje między kleszczami a boreliąOdsetek zarażonych kleszczy różni się znacznie w zależności od stadium rozwoju, gatunku, pory roku i regionu: mniej niż 2% I. pacificus w Kalifornii, do 30% zarażonych kleszczy we Francji, 60% w Austrii i 100% w Long Island .
We Francji badanie przeprowadzone w 2021 r. przez INRAE wykazało, że 15% kleszczy, które gryzą ludzi, jest nosicielami bakterii Borrelia bugdorferi sensu lato .
Bakteria rozwija się w dwóch etapach: najpierw namnaża się w jelicie środkowym larwy , na tym etapie bakteria jest „ nieruchliwa ”, to znaczy niezdolna do samodzielnego poruszania się. Następnie, w drugiej fazie, pod wpływem mączki z krwi (od pierwszego małego żywiciela gryzonia), bakteria staje się ruchliwa i zdolna do penetracji hemocoel kleszcza i dotarcia do „gruczołów ślinowych” kleszcza. lub dorosły kleszcz.
Stamtąd przechodzi do śliny i jest wstrzykiwany następującym żywicielom (ssak, ptak, gad…). To wyjaśnia, dlaczego bakteria jest przenoszona na duże ssaki głównie przez ukąszenie nimfy kleszcza, a nie przez ugryzienie larwy.
Wyjątkowo bakterie mogą również przenosić się do jajników kleszcza, co powoduje tak zwaną „pionową” transmisję przezjajnikową, czyli przeniesienie bakterii bezpośrednio na swoje potomstwo. To wyjaśnia, dlaczego w takich przypadkach larwa kleszcza może być zakaźna, nawet przed zrobieniem posiłku z krwi.
W 2017 r. INRA uruchomiła obywatelski projekt naukowy mający na celu lepszą wiedzę na temat wektorów choroby z Lyme, w związku z krajowym planem kontroli choroby z Lyme. Aplikacja dla smartfonów umożliwia zwłaszcza każdego obywatela do ukąszenia kleszcza raport, a oni są proszone o przesłanie kleszczy do laboratorium do analizy i lepiej poznać rozmieszczenie gatunków-wektorów i Borrelia.
Zbiorniki
Zbiornik z bakterii borrelia, składa się z małych gryzoni, główne kleszczy gospodarza w stadium larwy i poczwarki. Na tym początkowym etapie larwy i poczwarki żywią się najpierw tym samym gatunkiem małego gryzoni. Na początku lata zakażone nimfy zarażają żywiciela, a pod koniec lata zarażony żywiciel zaraża larwy. Zakażone larwy linieją , przepoczwarzają się , a cykl rozpoczyna się ponownie w następnym roku. Ten początkowy cykl jest niezbędny do utrzymania borrelii w przyrodzie.
W miarę rozwoju (od nimfy do postaci dorosłej) skażone kleszcze przenoszą bakterie na innych żywicieli (gryzonie, duże ssaki, ptaki, czasem gady). W tym momencie kleszcze rozmnażają się i cykl zaczyna się od nowa. Ta część cyklu jest niezbędna dla utrzymania kleszczy, ale nie dla borelii .
Gatunki, które odgrywają prawdziwą rolę rezerwuarową, mogą się różnić w zależności od kraju i regionu. W Europie zidentyfikowano w ten sposób ponad 300 gatunków: głównie małe gryzonie, ale także ssaki średniej wielkości (lis, zając itp.) czy ssaki dużych rozmiarów, takie jak jelenie , a nawet ptaki. Te gatunki zbiornikowe to gatunki dzikich zwierząt żyjących na terenach zalesionych, runach leśnych, łąkach, wilgotnych i umiarkowanych… w stałym i stałym kontakcie ze zwykłym siedliskiem kleszczy. Cykle europejskie wydają się bardziej złożone i zróżnicowane niż w Ameryce.
W Ameryce Północnej, w przeciwieństwie do Europy, dominujące gatunki zbiornikowe wyróżniają się wyraźniej. Na przykład na północnym wschodzie i środkowym zachodzie: mysz białonoga i jeleń z białym ogonem . Ptaki wędrowne mogą odgrywać rolę w rozprzestrzenianiu się kleszczy w Kanadzie.
Zakażone mogą być również zwierzęta domowe, w szczególności psy, owce, bydło i konie, które mogą powodować uszkodzenia stawów (konie) lub nerek (psy), w przeciwieństwie do gatunków dzikich z niewidocznymi infekcjami.
Człowiek, który wkracza w ten cykl, narażając się na działanie kleszczy, jest w rzeczywistości przypadkowym, terminalnym gospodarzem kleszczy.
Koinfekcje
Pojedynczy kleszcz może wstrzyknąć swojemu żywicielowi do pięciu różnych patogenów, razem lub w sposób opóźniony, koinfekcja kilkoma gatunkami Borrelia u kleszczy wydaje się nawet regułą, a nie wyjątkiem.
Zatem możliwe koinfekcje przenoszone przez kleszcze na ludzi to:
- w Stanach Zjednoczonych , kleszcz Ixodes scapularis często przesyła również Anaplasma phagocytophilum (agent ludzkiego ehrlichioza ), a rzadziej Babesia microti (środek z babeszjozy ), Borrelia miyamotoi , Borrelia mayonii (agentów nawracającym kleszczowego gorączkę ).
- w Europie kleszcz Ixodes Ricinus może również przenosić czynnik babeszjozy Anaplasma phagocytophilum i Babesia microti , a także kleszczowe zapalenie mózgu (wywołane wirusem);
- w Azji opisano również koinfekcje.
Znane czynniki inne niż Borrelia powodują na ogół niespecyficzne objawy (bóle głowy, bóle stawów i mięśni, zmęczenie itp.) oraz wyższą gorączkę niż w boreliozie.
Rzeczywisty wpływ na zdrowie innych potencjalnych patogenów, które mogłyby stanowić „patobiom” kleszczy, jest wciąż słabo poznany. Według Johnsona i in. (2014) koinfekcje mogą przynajmniej częściowo wyjaśniać zmienność nasilenia i objawów klinicznych, czasem przewlekłych, obserwowanych w ekspresji boreliozy;
Metody zanieczyszczenia
Ukąszenia kleszczy
Ludzie zostają zakażeni, gdy napotykają (zanieczyszczone) kleszcze-wektory, które znajdują się w szczególności na wilgotnych, zalesionych obszarach z krzaczastym podszyciem; od wiosny do wczesnej jesieni. Znajdują się w dywanie roślinnym na wysokości poniżej jednego metra.
Polują „na obserwację”, wykrywając obecność pobliskiego żywiciela za pomocą czujników wrażliwych na CO 2 , ciepło i substancje biochemiczne ( narząd Hallera ).
Na ciele żywiciela kleszcz szuka gorących i wilgotnych obszarów, takich jak fałdy ciała: u ludzi zgięcie łokcia lub kolana, pacha, pachwina… Może przejść pod ubraniem i dotrzeć do skóry, gdzie jest unieruchomiony przez mównicę, aby zrobić posiłek z krwi.
Ten posiłek z krwi trwa od 3 do 5 dni. Przenoszenie następuje podczas posiłku, poprzez przechodzenie bakterii z przewodu pokarmowego kleszcza do jego gruczołów ślinowych. Ślina i bakterie są wszczepiane w naskórek , a nie bezpośrednio w naczynie krwionośne. Ta progresja zaczyna się dopiero po ukąszeniu kleszcza, mija kilka godzin, zanim stanie się skażony. Również kleszcz, który jest usuwany dość szybko, nie przenosi choroby.
Ryzyko rozwoju boreliozy po ukąszeniu kleszcza wynosi od 1 do 5%. Tylko jedna trzecia pacjentów z boreliozą znała lub pamiętała ukąszenie przez kleszcza.
Inni
Bezpośrednia transmisja z matki na dziecko w macicy jest możliwa, gdy matka jest zarażona w czasie ciąży. Choroba nie ma wpływu na płód, jeśli matka jest leczona odpowiednią antybiotykoterapią.
Inne sposoby przenoszenia nie zostały zademonstrowane: od osoby do osoby (dotykanie, całowanie lub uprawianie seksu), powietrze, woda, jedzenie, karmienie piersią, transfuzja krwi itp.
Nie ma ryzyka bezpośredniego skażenia przez zarażone zwierzę.
US CDC zaleca Lyme pacjentów z aktywnym zakażeniem w czasie terapii antybiotykowej nie oddawania krwi, jak te, które ukończyły leczenie może być dawców. Podobnie jest we Francji (czasowe odroczenie).
Epidemiologia
Aktualne dane
RozpowszechnienieBorelioza występuje na wszystkich kontynentach, ale dominuje w strefie umiarkowanej półkuli północnej, gdzie jest wiodącą chorobą wektorową (w tym w Europie). Choroba dotyka więcej dzieci młodszych i powyżej 45 roku życia, przy czym szczyt częstości występowania odpowiada aktywności kleszczy (od wczesnej wiosny do późnej jesieni). Obszary północne i wysokogórskie są coraz bardziej dotknięte, bez wątpienia z powodu ocieplenia .
W Stanach Zjednoczonych każdego roku do CDC zgłaszanych jest prawie 30 000 przypadków , z których 95% występuje w 14 stanach północno -wschodnich i środkowo - zachodnich , ale badania szacują liczbę zdiagnozowanych przypadków na około 300 000 przy tym samym rozmieszczeniu geograficznym . . Częstość występowania choroby wzrasta również w Kanadzie , co wykazano zwłaszcza w monitorowaniu serologicznym u psów; w 2019 r. oszacowano, że około jedna trzecia przypadków została zgłoszona na obszarach występowania choroby w Kanadzie.
W Europie , że częstość występowania wzrasta z północ-i gradient z zachodu na wschód, na ogół pomiędzy 35 ° szerokości geograficznej północnej i 60 ° szerokości geograficznej północnej i poniżej wysokości 1300 m . Szacuje się, że wynosi 65 000 przypadków rocznie, rozłożonych niejednorodnie, przy czym maksimum w Słowenii i Austrii wynosi ponad 100 przypadków na 100 000 mieszkańców.
W Belgii w latach 2000-2016 średnio 200-300 osób rocznie było hospitalizowanych z powodu tej choroby; prawie 10 000 odwiedza lekarza pierwszego kontaktu z powodu rumienia wędrującego .
W Szwajcarii byłoby 200 do 600 konsultacji rocznie dla nowych przypadków boreliozy (dane szacunkowe na lata 2008-2018).
We Francji w 2005 r. szacowano 43 przypadki na 100 000 mieszkańców. Wskaźnik ten wzrósł do 84 [70-98] przypadków na 100 000 mieszkańców w 2016 r. , ale częstość występowania różni się znacznie w zależności od regionu: choroba wydaje się wyjątkowa na obrzeżach Morza Śródziemnego (klimat zbyt suchy dla wektora), ale sięga ponad 100 przypadków na 100 000 mieszkańców na Wschodzie i Limousin i może przekroczyć 200 przypadków na 100 000 mieszkańców w niektórych regionach według sieci Sentinelles w 2018 r.
Ryzykowne działaniaSpacery po lesie, biwaki, ogrodnictwo, naturalizacja, łowiectwo, praca rolnicza, a zwłaszcza leśnictwo, narażają ludzi na chorobę:
- z 2975 robotników rolnych i leśnych badanych we wschodniej Francji na początku 2000 roku, 14,1% miało już co najmniej jeden kontakt z boreliozą z Lyme, a 3,4% z wirusem zapalenia mózgu . Wiek, zawód i miejsce zamieszkania istotnie wpłynęły na ich status HIV: 17,5% logujących było zakażonych wirusem HIV. Seroprewalencja w Alzacji (26,9%) i Lotaryngii (16,5%) była znacznie wyższa niż w innych regionach; Podobnie, seroprewalencja wirusa kleszczowego zapalenia mózgu była wyższa w Alzacji (5,5%), ale wskaźniki seroprewalencji dla tych dwóch infekcji różniły się w zależności od obszarów leśnych.
- Spośród 310 belgijskich leśników (badanie z 2018 r.) 21,6% było seropozytywnych w kierunku boreliozy. Najbardziej dotknięci byli ci, którzy najczęściej przebywali w lasach lub zgłaszali ponad 100 ugryzień. Intensywność ugryzień i stosowanie środków ochronnych obniżyło wskaźnik seroprewalencji, natomiast zwiększała ilość cienia rzucanego przez drzewa na ziemię.
- Wśród 181 włoskich strażników leśnych w regionie Friuli-Wenecja Julijska (skrajne północno-wschodnie Włochy), na początku 2000 roku serologiczna częstość występowania boreliozy z Lyme wynosiła 23,2% (w porównaniu z 0,6% dla wirusa encefalopatii odkleszczowej i 0,6% na erlichiozy ). Praca na podgórzu i ogrodnictwo w północno-wschodniej części regionu oraz wielokrotna historia ukąszeń przez kleszcze zwiększały ryzyko boreliozy. Dane te przemawiają za czynnikiem eko- krajobrazu ( ekoepidemiologicznym ).
Uwaga: Czynniki ryzyka były podobne dla boreliozy z Lyme zdiagnozowanej za pomocą testów Western blot lub na podstawie historii klinicznej.
Synteza epidemiologiczna
Epidemiologia boreliozy to choroba odzwierzęca „z ogniskami naturalnymi”, czyli o nieregularnym rozmieszczeniu ze zlokalizowanymi strefami endemicznymi, oddzielonymi mniej lub bardziej wolnymi strefami (w skali kraju – różnice regionalne – jak na skala regionalna - różnice lokalne - itp .).
Ten strefowymi.LI_END zmienia się w czasie i przestrzeni, w zależności od warunków klimatycznych i ekologicznych, pory roku, w ilości i przepływu gospodarzy (ptaków i dużych ssaków, w szczególności ...) kleszczy przenoszących i / lub bakterii Borrelia.
Postęp choroby od lat 70. wynika głównie ze wzrostu zachorowalności i rozszerzenia dotkniętych obszarów, a mniej z poprawy wykrywania i nadzoru.
Czynniki powstawania
Zwiększona częstość występowania tej choroby może wynikać z ewolucji genetycznej czynników, wektorów i żywicieli, w związku ze zmianami w ekosystemach.
Że globalne ocieplenie powoduje wyższych temperatur minimalnych i zimowych (w nocy) i wcześniejszych źródeł, które prawdopodobnie brzmi na lokalnej dystrybucji kleszczy, ich gęstości zaludnienia i wskaźnik przeżycia.
Oprócz tego globalnego zjawiska istnieją leśnictwo i rozwój rolnictwa: drenaż , las i krajobraz fragmentacja , zrąb , zalesiania , itp Te działania człowieka mogą zakłócić dynamikę populacji faunistycznych i równowagę sylvocynégétique .
Procesy te zmniejszają bioróżnorodność , uważaną za element stabilizujący. Przejawiają się one wzrostem zagęszczenia kręgowców domowych i dzikich (właściwych żywicieli zbiornikowych) przy spadku ich dużych drapieżników.
Ameryka północnaNa przykład w Ameryce, jelenie białonogie i myszy białonogie (główne żywiciele kleszczy z Lyme) doświadczyły szybkiego wzrostu zagęszczenia.
W północno-wschodniej The XVII th wieku do początku XIX th wieku osadnicy wyczyszczone rozległe połacie lasów dla działalności rolniczej z wirtualnym zniknięcia jeleni i ich drapieżników. Pod koniec XIX -go wieku region został uprzemysłowiony i rolnictwo odmawia; opuszczone tereny są ponownie zalesiane, sprzyjające siedliskom rozmnażania się jelenia bielika. Podczas XX -go wieku, zalesiania towarzyszy podmiejskiej zabudowy mieszkaniowej w zalesionej okolicy. Warunki są wtedy dojrzałe do większej stałej bliskości myszy-jelenia-kleszcza-ludzi.
EuropaW Europie, podobnie jak w Ameryce Północnej, zwiększona obecność człowieka w lesie lub na jego obrzeżach (siedlisko podmiejskie, polowania, rekreacja itp.) zwiększa możliwość kontaktu kleszczy, ludzi i ich zwierząt domowych. (pies, koń…).
Kontekst wojny i wojny domowej może również sprzyjać temu rodzajowi zoonozy; tak więc w Serbii , wkrótce po rozpoczęciu wojen znanych jako Wojny Jugosławii , odnotowano silny wzrost przypadków boreliozy z Lyme.
Globalizacja , handel międzynarodowy i turystyka również odgrywać rolę, rozkład geograficzny gospodarzy i pasożytów. Na przykład we Francji podejrzewano , że nowy zwierzak , wiewiórka koreańska lub wiewiórka syberyjska , wypuszczony na wolność przez swoich właścicieli, jest nowym żywicielem rezerwuarowym, ponieważ szybko się przystosował: jedna z największych populacji wiewiórek (od dziesięciu do dwudziestu). tysięcy osobników) znajduje się zatem w lesie Sénart .
Patofizjologia
Reakcje immunologiczne
Po zaszczepieniu, z wyjątkiem przypadku alergii na ślinę kleszczy, natychmiastowa reakcja zapalna jest niewielka, ponieważ borrelia może modyfikować swoje antygeny powierzchniowe, białka powierzchni zewnętrznej lub Osp (AF) i unikać pierwszej obrony immunologicznej. Nieleczone dyfundują lokalnie do skóry z miejsca zaszczepienia ( rumień wędrujący ).
Następnie przenikają przez krew do tkanek stawowych, neurologicznych i sercowych. U osobnika immunokompetentnego , po kilku tygodniach lub miesiącach, odpowiedzi przeciwciał zwykle kontrolują rozsiane zakażenie, nawet bez leczenia, a objawy ustępują.
W przypadku gatunków rezerwuaru Borrelia, takich jak myszy, infekcje nie wydają się być patogenne, mimo że bakteria utrzymuje się przez całe życie, co sugeruje, że układ odpornościowy niektórych dzikich żywicieli współewoluował z bakteriami, aby je „tolerować”.
Ludzie nie są naturalnym żywicielem rezerwuaru; jego układ odpornościowy pozostaje aktywny do czasu eliminacji bakterii (bakterie mogą długo utrzymywać się w miejscach zlokalizowanych w różnych tkankach). Omówiono tę trwałość i jej znaczenie medyczne w różnych tkankach. Nieleczone bakterie wykryto wiele lat po zaszczepieniu, zwłaszcza w późnych zmianach skórnych ( przewlekłe zanikowe zapalenie skóry lub ACA).
Niedawno (2019) potwierdzono, że w niektórych przypadkach, nawet po intensywnej i długotrwałej antybiotykoterapii, bakterie mogą długo utrzymywać się w organizmie, w różnych narządach (m.in. mózgu , sercu , nerkach i wątrobie ), w forma agregatów (typu biofilm ) chronionych przed układem odpornościowym przez alginian .
To utrzymywanie się jest również obserwowane w modelu zwierzęcym ( in vivo , u immunokompetentnych myszy, psów i naczelnych innych niż ludzie, u których znaleziono formę B. burgdorferi, która przetrwała leczenie antybiotykami.
U makaków, rezusów i dobrowolnie zakażonych myszy ostatnio wyraźnie wykazaliśmy utrzymywanie się żywych i metabolicznie aktywnych Borrelii , po leczeniu antybiotykami, które miały je wyeliminować.
Badania na ludziach dostarczyły również dowodów klinicznych na istnienie przewlekłej postaci boreliozy, którą można wyjaśnić uporczywym zakażeniem krętków, na przykład 3 miesiące po leczeniu porażenia twarzy , w ścięgnach, w przypadku przewlekłego zapalenia stawów z Lyme lub u pacjentów których objawy utrzymywały się po leczeniu antybiotykami.
U ludzi infekcja nie tworzy ochronnej odporności, nawet jeśli przeciwciała są nadal obecne.
Historia naturalna choroby
Klasycznie choroba rozwija się w trzech fazach, nieobowiązkowych. Każda faza może być odkrywcza lub uwikłana w inną, z nawrotami lub remisjami w każdej fazie. Oprócz różnic w zależności od obszarów geograficznych (Ameryka i Eurazja), choroba jest również zmienna w zależności od pacjentów (niektórzy przedstawiają tylko fazę pierwotną, inni fazę trzeciorzędową).
Faza pierwotna lub zlokalizowana wczesna faza, która występuje od 3 do 30 dni po zaszczepieniu, to faza skórna, reprezentowana przez rumień wędrujący. W 20 do 30% przypadków jest nieobecny lub pozostaje niezauważony.
Faza wtórna lub wczesne rozsiane objawia się w tygodniach lub miesiącach po zaszczepieniu. Może być odkrywczy (pojawić się jako pierwszy). W zależności od przypadku (zarodek przyczynowy związany z obszarem geograficznym) zaburzenia mogą być neurologiczne, stawowe, sercowe lub skórne.
Te dwie pierwsze fazy są czasami zgrupowane w jednej fazie zwanej wczesną, zwłaszcza w Europie, ponieważ zaburzenia są zróżnicowane (większa różnorodność borrelia). Borelioza przedstawia się jako całość polimorficzna (podobno różne choroby). Natomiast w Ameryce Północnej borelioza występuje częściej w postaci stawowej, pojedynczej lub dominującej.
Faza trzeciorzędowa występuje miesiące lub lata po zaszczepieniu. Jest oznaką uporczywej lub odradzającej się infekcji, może również objawiać się. Te późne formy są rozpoznawane, gdy tworzą typowe i spójne zestawy z klinicznego i biologicznego punktu widzenia. Są dyskutowane lub kontrowersyjne, gdy klinika nie jest charakterystyczna, a biologia nie jest zwalidowana.
Formy kliniczne
Trwa dyskusja na temat istnienia i znaczenia form bezobjawowych. Ich częstotliwość byłaby rzędu 5% osobników seropozytywnych na obszarach endemicznych i do 20% w populacjach zagrożonych (robotnicy leśny). Te bezobjawowe przypadki wskazywałyby na stary kontakt z bakterią lub starą infekcję, która się zagoiła.
Faza pierwotna
Jest to faza wczesna i lokalna, dająca charakterystyczny rumień wędrujący , ale nie systematyczna. Odpowiada to początkowej infekcji skóry, zlokalizowanej w miejscu ugryzienia.
Ta zmiana pojawia się 3 do 30 dni później. Najczęściej występuje w kończynach dolnych lub dolnej części tułowia; rzadziej na głowie (małe dzieci).
Jest to rumień pierścieniowy z aktywną granicą, która rozciąga się odśrodkowo, podczas gdy środek przejaśnia się małą, centralną czerwoną plamką (kontynuacja ukąszenia kleszcza). Początkowa średnica pierścionka to kilka cm, potem średnio do 15 cm, co może przekroczyć 20 cm (opublikowano przypadek 70 cm).
Ten rumień migrujący może mieć pewne różnice między jego formą amerykańską i europejską.
Europejski kształtZmiana jest pojedyncza, lekko ciepła, ale bezbolesna i bez swędzenia. W Europie, gdzie choroba jest częściej wywoływana przez B. afzelii lub B. garinii , stan zapalny na tym etapie jest na ogół mniej intensywny niż w Ameryce Północnej, a wzrost (migracja) rumienia jest tam często wolniejszy.
Ten rumień wędrujący jest zwykle izolowany, bez gorączki, bez zespołu zapalnego. Rzadziej mogą wystąpić oznaki wczesnego rozsiewu z gorączką, bólem, zaburzeniami neurologicznymi.
forma amerykańskaCzęsto składa się z wielu zmian. Część środkowa pozostaje czerwona lub ciemna i staje się bardziej stwardniała . Jej zewnętrzna krawędź również pozostaje czerwona, ale rzadziej część skóry między środkiem a krawędzią powraca do normalnego koloru. Czasami w miejscu ugryzienia pojawia się centralna martwica lub pęcherzyk, prawdopodobnie z utrzymującym się intensywnym swędzeniem, jeśli choroba nie została wcześnie wyleczona.
Częściej niż w Europie mogą pojawić się oznaki wczesnego rozsiewu z gorączką, bólem, zaburzeniami neurologicznymi.
Gdy występują charakterystyczne cechy tych dwóch postaci, rumień wędrujący jest praktycznie patognomoniczny i sam w sobie wystarcza do rozpoznania.
Ten rumień wędrujący ustępuje samoistnie w ciągu 4 do 6 tygodni. Przy wczesnym leczeniu progresja jest szybsza: zmiana znika w mniej niż tydzień, a choroba nie przechodzi do bardziej skomplikowanych postaci.
Faza wtórna
Najczęściej pojawia się od kilku tygodni do kilku miesięcy po zaszczepieniu, gdy początkowa zmiana pozostaje nieobecna lub niezauważona lub bez odpowiedniej antybiotykoterapii.
Ten etap odpowiada rozprzestrzenianiu się bakterii, po którym następuje koncentracja na poszczególnych tkankach.
Objawy są zdominowane w Europie przez choroby neurologiczne ("neuroborelioza") iw Ameryce przez choroby reumatologiczne ("Lyme zapalenie stawów"). Rzadziej występują zaburzenia serca, skóry i oczu.
Jeśli faza pierwotna jest nieobecna (ujawnia się faza wtórna), rozpoznanie można potwierdzić kombinacją argumentów klinicznych, epidemiologicznych i biologicznych (na tym etapie aktywne zakażenie jest zwykle wykrywalne w płynie mózgowo-rdzeniowym i w testach serologicznych. istotne, lepsze niż w faza trzecia).
NeuroboreliozaCzęstość występowania tej neuroboreliozy (neurologicznych postaci boreliozy) różni się w zależności od kraju i regionu. W Europie ponad 15% neuroboreliozy występuje wśród boreliozy, podczas gdy w Stanach Zjednoczonych odsetek ten nie przekracza 8%.
W Europie różni się również w zależności od regionu na 100 000 mieszkańców: Dania 0,5 przypadku, Szwecja 1 przypadek, Niemcy 3 przypadki, Alzacja 10 przypadków.
Najczęstszymi postaciami (70-80% neuroboreliozy) są zapalenie opon mózgowo-rdzeniowych ( zapalenie wielonerwowe z zakażeniem płynu mózgowo-rdzeniowego ). Pojawiają się po 3 tygodniach do ponad 3 miesięcy po ukąszeniu kleszcza.
Są to przede wszystkim zaburzenia czuciowe, częściej niż ruchowe, w obszarze rumienia wędrującego. Bóle są silne (pieczenie, łzawienie), często w nocy nawracają i powodują bezsenność. Te bóle nie zawsze mają ściśle określoną ścieżkę korzeniową . Może wiązać się z tym uszkodzenie nerwów czaszkowych , objawiające się głównie porażeniem obwodowym twarzy , obustronnym w jednej trzeciej przypadków.
Neuroborelioza jest najczęstszą przyczyną porażenia obwodowego twarzy u dzieci.
Rzadziej, w 0,5 do 8% przypadków, możemy znaleźć ostre zapalenie opon mózgowo-rdzeniowych, ostre zapalenie rdzenia kręgowego, ostre zapalenie mózgu .
W tych ostrych lub podostrych objawach neurologicznych diagnozę stawia się na podstawie badania płynu mózgowo-rdzeniowego (CSL). Nakłucie lędźwiowe , aby potwierdzić zapalenie opon mózgowych limfocytową . Serologia LCS wiąże się z poszukiwaniem dooponowej syntezy swoistych przeciwciał.
U dzieci z porażeniem obwodowym twarzy, dodatni wynik badania serologicznego krwi jest uważany za wystarczający do potwierdzenia rozpoznania i przepisania antybiotykoterapii.
Hiperalgetyczne zapalenie korzeni jest oporne na zwykłe środki przeciwbólowe. Mogą odejść spontanicznie w ciągu kilku tygodni lub miesięcy. Ustępują szybciej w ciągu kilku dni przy odpowiedniej antybiotykoterapii.
Choroba z LymeObjawy stawowe były przyczyną ponownego odkrycia choroby w Stanach Zjednoczonych, gdzie występują częściej (60% pacjentów) niż w Europie (10 do 15%). Widać to w każdym wieku, ale częściej u dzieci.
W Europie są one wczesne (kilka dni do kilku tygodni po zaszczepieniu) i najczęściej goją się samoistnie. W Ameryce później (średnio 6 miesięcy do 2 lat) stają się coraz częściej chroniczne, niosąc obraz boreliozowego zapalenia stawów. W Europie schorzenia stawów zaliczane są do fazy wtórnej, podczas gdy w Ameryce należą do fazy trzeciorzędowej.
W swojej najbardziej typowej postaci boreliozowe zapalenie stawów dotyczy pojedynczego dużego stawu (zapalenie jedno- lub wielostawowe), z bólem i wysiękiem mazi stawowej , zwłaszcza w kolanie (rzadziej barku, łokciu itp.). Upośledzenie to jest asymetryczne, nawracające (z nawrotami i remisjami), czasami trwałe i prawdopodobnie trwające kilka lat w przypadku braku leczenia.
Większość pacjentów wraca do zdrowia po odpowiedniej antybiotykoterapii, ale niektórzy utrzymują poinfekcyjne zapalenie błony maziowej , oporne na antybiotyki.
Inne wydarzeniaZ wyjątkiem wyraźnej astenii , zaburzenia ogólne występują rzadko. W szczególności w boreliozie zwykle nie ma gorączki.
W mniej niż 5% przypadków mogą wystąpić zaburzenia serca związane z blokiem przedsionkowo-komorowym , objawiające się przerywanymi kołatania serca lub dyskomfortem. Te ostatnie zaburzenia mają charakter samoistnie ustępujący i bardzo rzadko wymagają założenia stałego rozrusznika serca . Możliwe jest przedłużone zapalenie osierdzia. Choroba z Lyme powinna być systematycznie badana u każdego młodego pacjenta z niewyjaśnionym napadowym blokiem przedsionkowo-komorowym .
W tej samej proporcji możemy znaleźć manifestację zwaną chłoniakiem boreliozy. Jest to purpurowoczerwony guzek o długości od 1 do 2 cm , który najczęściej znajduje się na twarzy, płatku ucha, otoczce sutkowej lub mosznie .
W 1% przypadków występują różne zaburzenia okulistyczne: zapalenie spojówek , zapalenie błony naczyniowej oka , zapalenie rogówki itp.
Faza trzeciorzędowa
Granica między formami drugorzędnymi i trzeciorzędnymi jest trudna do ustalenia. Forma wtórna nadal staje się trzeciorzędową lub trzeciorzędowe objawy pojawiają się, najwyraźniej prymitywne, lata po zakażeniu.
Zjawiska autoimmunologiczne mogą wyjaśniać te objawy, ale bezpośrednia odpowiedzialność bakterii podczas tych późnych objawów pozostaje przedmiotem dyskusji.
Są to postacie przewlekłe: skórne, stawowe lub neurologiczne. Z klinicznego punktu widzenia są one mało specyficzne (można je znaleźć również poza boreliozą), z wyjątkiem przewlekłego zanikowego zapalenia skóry.
Formy skórnePrzewlekłe zanikowe acrodermatitis lub ACA, wcześniej zwany również „choroba Picka, Herxheimer” jest w jakiś sposób związany z chorobą z Lyme: zarodek wyodrębniono w biopsji zmiany chorobowej. Jest to najbardziej oczywisty objaw tej trzeciej fazy, ale występuje głównie tylko w Europie i nie u wszystkich pacjentów.
ACA zaczyna się od zmiany koloru i tekstury powierzchni skóry, zwykle w wystawionym na słońce obszarze kończyn górnych lub dolnych. Atrofia powoduje, że powierzchnia skóry staje się bardzo cienka i przezroczysta, przybierając wygląd przypominający zmiętą bibułkę papierosową i od czerwonego do fioletowego, czasami z wyglądem pewnych płaskich porostów . ACA, który jest początkowo zlokalizowany, może następnie stopniowo rozprzestrzeniać się, a czasem stać się obustronny.
Formy reumatologiczneJest to boreliozowe zapalenie stawów (patrz punkt faza wtórna), które utrzymuje się i przedłuża, ponieważ jest oporne na leczenie antybiotykami.
Formy neurologiczne„Późna neuroborelioza” obejmuje kilka jednostek, w tym zapalenie mózgu (uszkodzenie mózgu) i polineuropatie (uszkodzenie nerwów). Pojawiają się po ponad 6 miesiącach od ukąszenia kleszcza.
Zapalenie mózgu lub zapalenie mózgu i rdzenia, przewlekłe lub późne, objawia się różnymi zaburzeniami: zaburzeniami poznawczymi, trudnościami z koncentracją, czasami związanymi ze stanem zmęczenia, bólem, osłabieniem mięśni, zaburzeniami motorycznymi…. Związek z boreliozą rozpoznaje się, gdy w płynie mózgowo-rdzeniowym stwierdza się syntezę swoistych przeciwciał.
Polineuropatia pojawia się najpierw z nasileniem bólu, któremu czasami towarzyszy drętwienie i mrowienie w dłoniach lub stopach. Klasycznie kojarzy się z zanikowym zapaleniem skóry. Może to być również izolowany przewlekły ból korzeniowy objawiający się rwą kulszową.
Omawiane lub kontrowersyjne formySą słabo zrozumiane i trudne do formalnego odniesienia do boreliozy.
Opisano objawy dermatologiczne (inne niż limfocytoma i acrodermatitis ): morphea , twardzina skóry , zapalenie skórno-mięśniowe … ale związek z boreliozą pozostaje hipotetyczny i dyskutowany.
U niektórych pacjentów po dobrze przeprowadzonej antybiotykoterapii występują przewlekłe dolegliwości subiektywne (bóle głowy, zmęczenie i bóle stawów), podczas gdy celem klinicznym i biologicznym jest wyleczenie. Następnie mówimy o „zespole po boreliozie z Lyme” lub zespole po chorobie z Lyme PLDS . Stamtąd, po niejasnej ciągłości, powstał termin „przewlekła choroba z Lyme”. Niezdefiniowany lub słabo zdefiniowany, skupia w sobie cały zestaw różnych przewlekłych patologii związanych z boreliozą. Są to twierdzenia, które pojawiły się w Stanach Zjednoczonych w latach 90. XX wieku i są zgłaszane w takim samym stopniu przez pacjentów leczonych i leczonych, ale nie wyleczonych, jak przez pacjentów wcześniej nie zdiagnozowanych lub nieleczonych z powodu boreliozy. Ten ruch asocjacyjny zamierza bronić tej diagnozy i korzystać z alternatywnych terapii.
Diagnostyczny
Pozytywna diagnoza
Badanie kliniczne pozostaje podstawowym elementem procesu diagnostycznego boreliozy. Badamy pojęcie ukąszenia przez kleszcza i rumienia wędrującego, pochodzenie geograficzne i czynności pacjenta, oceniając mniej lub bardziej charakterystyczne zmiany. Różne badania są organizowane i interpretowane zgodnie z tymi danymi klinicznymi. W 2019 roku, diagnoza najbardziej ugodowe potwierdzenie na podstawie badań serologicznych na dwóch poziomach w poszczególnych etapach infekcji, z wyjątkiem obecności rumień wędrujący ( 1 ul etap) uwzględniającymi infekcję pewne.
SerologiaW Europie występują serologiczne trudności diagnostyczne ze względu na różnorodność zaangażowanych gatunków patogennych, takich jak odczynniki; stąd brak standaryzacji. Podczas gdy w Stanach Zjednoczonych serologia jest łatwiejsza do interpretacji (standardowe kryteria CDC ), ze względu na obecność bardzo dominującego gatunku patogennego ( B. Burdorgferi w ścisłym tego słowa znaczeniu). Niemniej jednak, w 2010s , nawet w Stanach Zjednoczonych, „zmienność między laboratorium była znaczna i pozostaje problemem w badaniach choroby z Lyme . ”
W fazie pierwotnej diagnoza jest wyłącznie kliniczna w przypadku rumienia wędrującego. Na tym etapie serologia jest zbędna, ponieważ produkcja przeciwciał jest nadal niewystarczająca. Podobnie dane biologiczne, wciąż na tym etapie, są zwykle normalne. Obecność znacznego zespołu zapalnego powinna sugerować inną diagnozę.
W fazie wtórnej, w zależności od kontekstu, omawiane są badania serologiczne (testy przeciwciał). W praktyce powszechnie stosowane są dwie metody: ELISA i Western Blot . Test ELISA jest stosowany w pierwszej intencji, jeśli jest pozytywny lub wątpliwy, musi być potwierdzony przez Western-Blot. Podawanie stewii lub Serrapeptase przed badaniem jego efektu przeciw-biofilmowa, pozwala na bakterie jest uwalniany do układu krwionośnego, co poprawia czułość detekcji.
Ta serologia jest wykonywana we krwi (chłoniak, zajęcie serca, zapalenie stawów itp.), w płynie stawowym (zapalenie stawów) lub w płynie mózgowo-rdzeniowym (neuroborelioza).
Dodatnia serologia ma wartość patologiczną tylko w sugestywnym kontekście klinicznym. Odwrotnie, negatywna serologia w tym samym kontekście zachęca do powtarzania lub kontynuowania badania.
PCRCelem PCR jest wykryć obecność fragmentu genomu Borrelia. Jest to badanie fakultatywne, w drugiej intencji, w przypadkach wątpliwych (sugestywny kontekst kliniczny i epidemiologiczny, ale serologia negatywna). Odbywa się w określonych miejscach (próbka skóry, płyn mózgowo-rdzeniowy, płyn stawowy) w zależności od kontekstu.
PCR jest bardzo specyficzny, ale nie świadczy o aktywnej infekcji, ponieważ DNA borrelii może przetrwać po ich śmierci (eliminacja antybiotykami). Również w Stanach Zjednoczonych, podobnie jak w Europie, serologia pozostaje w obecnej praktyce jedyną natychmiast dostępną metodą diagnostyczną. W 2019 r. „żaden test serologiczny nie pozwala (…) odróżnić przebytej infekcji od aktywnej infekcji. Rola internisty jest dwojaka: myśleć o boreliozie przed objawami ogniskowymi i/lub ogólnymi, ale także nie przypisywać błędnie objawom boreliozy, co powinno otworzyć pole do diagnostyki różnicowej” .
Badanie wykazało, że aktywną infekcję można wykryć poprzez analizę wolnego krążącego DNA , z większą czułością niż serologia.
Diagnostyka różnicowa
W fazie pierwotnej, gdy jest nietypowy, rumień wędrujący można pomylić z wypryskiem pieniążkowatym , rumieniem wielopostaciowym , dermatofitozą itp. aw południowo-wschodnich Stanach Zjednoczonych do STARI (skrót od Southern tick-associated rash disease ).
Gdy rumień wędrujący jest nieobecny lub niezauważone wiele diagnozy może być podniesiony do drugiej fazy neurologiczne (wirusowe zapalenie mózgu i rdzenia kręgowego, zespół Guillaina-Barrego , porażenie twarzy frigore , stwardnienie rozsiane ...), reumatologiczne ( reumatoidalne zapalenie stawów , reakcja stawów , młodzieńcze zapalenie stawów itp.).
W późnej fazie przewlekłe zapalenie skóry może być mylone z zaburzeniami związanymi z niewydolnością żylną lub twardziną zlokalizowaną. Zaburzenia ogólne prowadzą do dyskusji na temat fibromialgii lub chronicznego zmęczenia .
Różnica może być spowodowana serologią i faktem, że objawy ustępują po antybiotykoterapii.
Najbardziej złożona sytuacja powstaje, gdy pacjent jest oznaczony jako „ przewlekła choroba z Lyme ” lub przewlekła choroba z Lyme CLD . Jednostka ta nie jest uznawana przez środowisko naukowe ze względu na brak definicji tych pacjentów oraz niemożność określenia obecności aktywnych drobnoustrojów utrzymujących się po standardowym leczeniu.
Diagnoza przewlekłej boreliozy
W Stanach Zjednoczonych diagnozy te byłyby przeprowadzane w ramach „kontrkulturowych” stowarzyszeń, laboratoriów niezwalidowanych testów diagnostycznych i lekarzy samozwańczych specjalistów chorób lub „lekarzy znających boreliozę z boreliozą” ( LLMD ), z działalnością lobbingową z Kongresem USA i Internetem.
Te diagnozy „przewlekłej choroby z Lyme” można podzielić na cztery kategorie:
- Kategoria 1 to diagnoza oparta wyłącznie na niespecyficznych objawach (zmęczenie, przewlekły ból, zaburzenia poznawcze lub nastroju itp.) bez wykrywalnych zaburzeń biologicznych. Te niespecyficzne zaburzenia występują u co najmniej 10% populacji ogólnej, niezwiązane z endemicznym rozmieszczeniem boreliozy.
- Kategoria 2 to pacjenci z inną chorobą (niezależnie od tego, czy mają już historię nieudowodnionej choroby z Lyme). Na przykład pacjenci mają trudności z pogodzeniem się z diagnozą stwardnienia rozsianego i znalezieniem lekarza gotowego do leczenia przewlekłej choroby z Lyme.
- Kategoria 3 nie ma obiektywnych zaburzeń klinicznych sugerujących boreliozę, ale mają przeciwciała przeciwko B. burgdoferi . Lekarze oferują empiryczną próbę leczenia antybiotykami w celu leczenia ich objawów.
- Kategoria 4 to pacjenci (zdiagnozowani i leczeni boreliozą) z przewlekłymi objawami, u których występuje „zespół boreliozy po boreliozie” lub zespół po chorobie z Lyme PLDS . Są to subiektywne zaburzenia, które mogą utrzymywać się przez rok lub dłużej po leczeniu. Pacjenci ci stanowią bardziej ogólny problem stanów zmęczenia i przewlekłego bólu.
Ostatnie badanie (2019) miało na celu oszacowanie liczby przypadków przewlekłej postaci choroby w Stanach Zjednoczonych w latach 2016 i 2020 . Jego wyniki wskazują na „wysoką i rosnącą” częstość występowania postaci przewlekłych w Stanach Zjednoczonych: na podstawie dostępnych danych w 2016 r. dotyczyło to od 69 011 do 1523 869 osób, a w 2020 r . częstość występowania może osiągnąć 1944 189. przypadku.
Leczenie
Terapia antybiotykowa
Podstawowe zasadyCelem antybiotykoterapii jest wyleczenie objawów klinicznych i uniknięcie progresji do postaci drugorzędowych i trzeciorzędowych, co uzyskuje się poprzez całkowitą eradykację Borrelii. Nie staramy się uzyskać negatywnej serologii.
W praktyce stosuje się cyklinę , a jako drugą linię lub w szczególnych przypadkach β-laktam ( cefalosporynę ).
W fazie pierwotnej (rumień wędrujący) amoksycylinę lub doksycyklinę należy przepisywać przez 14 do 21 dni , najwcześniej: w miarę możliwości w ciągu 72 godzin dla uzyskania lepszych wyników.
W fazie drugo- i trzeciorzędowej w neuroboreliozie stosuje się głównie cefalosporyny , zwykle ceftriakson , przez co najmniej 21 do 28 dni; drogą żylną obwodową w przypadku zapalenia opon mózgowo-rdzeniowych.
W przypadku form szkolnictwa wyższego mogą być oferowane dłuższe okresy w zależności od przypadku.
w Maj 2019 grupa francuskich towarzystw naukowych wydaje następującą opinię:
„Biorąc pod uwagę ciągłość między zlokalizowaną wczesną postacią a rozsianą boreliozą i skutecznością doksycykliny w leczeniu neuroboreliozy, doksycyklina jest preferowana jako pierwsza linia leczenia rumienia wędrującego (czas trwania 14 dni (d). Alternatywa: amoksycylina) i neuroborelioza (czas trwania 14 dni) w przypadku wczesnego leczenia, 21 dni w przypadku spóźnienia Alternatywnie: ceftriakson). Leczenie objawów stawowych boreliozy z Lyme opiera się na doksycyklinie, ceftriaksonie lub amoksycylinie przez 28 dni . Pacjenci z utrzymującymi się objawami po odpowiednim leczeniu nie powinni otrzymywać przedłużonego lub powtarzanego leczenia. Kilku pacjentów zgłasza się z uporczywymi i wielopostaciowymi objawami po udokumentowanym lub podejrzewanym rozpoznaniu boreliozy. U 80% z nich rozpoznaje się inną patologię. "
U około 15% pacjentów antybiotykoterapia może wywołać reakcję Jarischa-Herxheimera , związaną z rozpadem bakterii, z zaostrzeniem objawów. Jest to łagodna, przejściowa reakcja, która ustępuje w ciągu kilku godzin lub jednego do dwóch dni.
EfektywnośćInfekcje leczone w fazie pierwotnej leczy się zalecanymi antybiotykami. Jeśli faza pierwotna pozostaje niezauważona lub niewystarczająco leczona, choroba postępuje.
Około 10% leczonych pacjentów, a być może więcej osób z neuroboreliozą, nadal ma zaburzenia subiektywne (zmęczenie, ból mięśni, zaburzenia poznawcze itp.). Zaburzenia te utrzymują się przez ponad 6 miesięcy po zalecanej antybiotykoterapii i do ponad 10 lat, przynajmniej sporadycznie.
Chociaż stan większości pacjentów poprawia się z upływem miesięcy, stan ten ma trwały wpływ na jakość życia. Jest to „zespół po boreliozie z Lyme” lub zespół po chorobie z Lyme PLDS . W tej sytuacji kontrolowane badania nie wykazują różnicy między przedłużoną antybiotykoterapią a placebo, co wskazuje, że bakterie nie mogą być odpowiedzialne za objawy.
Zabiegi alternatywne
Mniej lub bardziej rozpoznawalneJeśli przedłużona antybiotykoterapia nie jest rozwiązaniem dla tych przewlekłych schorzeń, należy wdrożyć nowe strategie postępowania; wiedząc, że prawie 40% przewlekłych pacjentów z „boreliozą post-Lyme” ulega poprawie dzięki placebo . Pacjent „po boreliozie” dołącza następnie do milionów ludzi na całym świecie, którzy cierpią z powodu zmęczenia i przewlekłego bólu o nieustalonym pochodzeniu.
W związku z tym zaburzenia depresyjne należy leczyć zgodnie ze zwykłymi standardami, a uporczywy ból zgodnie z multidyscyplinarnym podejściem podobnym do leczenia fibromialgii . Istnieją zatem połączenia leków (przeciwbólowych, przeciwdepresyjnych itp.), terapii behawioralnych , fizjoterapii i akupunktury .
Techniki pochodzenia neurochirurgicznego , znane jako neuromodulacja przez stymulację kręgosłupa, zostały opracowane w celu leczenia złożonych zespołów bólu przewlekłego lub bólu pooperacyjnego. Wydaje się, że są w stanie zmniejszyć ból pacjentów z przewlekłym boreliozowym zapaleniem stawów, którzy są oporni na konwencjonalne leczenie (leki, fizjoterapia).
Nierozpoznany lub niezalecanyW sieci dostępnych jest wiele alternatywnych zabiegów. Główny problem polega na tym, że twierdzą, że leczą objawy choroby, gdy jej istnienie nie jest udowodnione (badania cytowane w poprzednim akapicie wręcz stwierdzają, że nie istnieje). Bez dowodu skuteczności – co jest logiczne, ponieważ samo istnienie choroby nie zostało potwierdzone – niektóre niosą ze sobą pewne ryzyko wystąpienia działań niepożądanych.
- Nie zaleca się terapii antybiotykowej, na przykład bardzo długiej; przerywany; powtórzony (dla tego samego epizodu z Lyme); na koinfekcje bez dowodu.
- Medycyna hiperbaryczna .
- Terapie „promieniowaniem lub energią” (wchodzące w zakres pseudonauk)
- Terapie „odżywcze”.
- Chelatacja metali ciężkich .
- Piroterapia .
- Różne leki: immunoglobuliny, hormony, jad pszczeli ...
Preparaty fitoterapeutyczne są oferowane lub dystrybuowane przez różne laboratoria.
Kilka roślin, a zwłaszcza chinina ghańska ( Cryptolepis sanguinolenta ) i rdest japoński (Polygonum cuspidatum), zostały zbadane przez amerykańskich naukowców z Johns Hopkins Bloomberg School of Public Health i przetestowane in vitro na kulturach Borrelia:
„Nawet w niskich stężeniach ekstrakty z tych dwóch roślin zniszczyły mikrokolonie Borrelii i zahamowały podział komórkowy wolnej formy bakterii. W ciągu 7 dni 1% roztwór chininy ghańskiej zniszczył wszystkie bakterie, dzięki czemu antybiotyki lub inne rośliny nie mogły zlikwidować wszystkie komórki ”.
Badanie wykazało aktywność niektórych olejków eterycznych in vitro przeciwko biofilmowi utworzonemu przez bakterie. Stevia także wykazały zmniejszenie in vitro biofilm.
We Francji jeden z nich, Tic Tox , to mieszanka olejków eterycznych i propolisu opracowana przez Bernarda Christophe'a (1949-2016), alzackiego farmaceuty specjalizującego się w fito-aromaterapii . Ten produkt został zawieszony w 2012 roku, w oczekiwaniu na zgodność z przepisami, przez Narodową Agencję Bezpieczeństwa Leków i Produktów Zdrowotnych (AFSSAPS), która argumentowała w szczególności, że zawiera oficjalną szałwię (potencjalnie toksyczną w zależności od przyjmowanych dawek) oraz terpen , tujon , oprócz „braku pozwolenia na dopuszczenie do obrotu ” (AMM).
Jednak zdaniem profesora Christiana Perronne'a , specjalisty od boreliozy, ta decyzja byłaby wątpliwa.
Zapobieganie
Unikaj ekspozycji na kleszcze
Profilaktyki pierwotnej (działają bezpośrednio na obudowie: gospodarzy i wektory) jest trudne ze względu na różnorodność zbiornika zwierząt. Działanie na jeden z czynników pojawiania się (patrz rozdział epidemiologia) jest zawsze omawiane, ponieważ jeśli zidentyfikuje się te czynniki mniej więcej, sposób, w jaki reagują na siebie, nie jest dobrze znany. Na przykład w Stanach Zjednoczonych, gdzie różnorodność rezerwuarów wydaje się być mniejsza, dyskutowana jest redukcja populacji jeleni ( zwłaszcza jelenia białoogonowego ), jako sposobu na ograniczenie chorób ludzi.
Zalecane środki to unikanie ekspozycji na kleszcze.
Lasy- W lesie nosić odzież ochronną (zamknięte buty, długie spodnie wsuwane w skarpetki, koszulę z zapiętym kołnierzykiem i długimi rękawami zapinanymi przy mankietach; nosić getry dla leśników i zbieraczy grzybów). Jasne ubrania pozwalają lepiej widzieć kleszcze. Zakaz klapek i sandałów, szortów i T-shirtów;
- unikaj obszarów o bardzo wysokim ryzyku (zarośla, zarośla itp., szczególnie wilgotnych), pozostając w miarę możliwości na środku ścieżek;
- ograniczyć obsługę zwierzyny myśliwskiej;
- możliwe jest stosowanie repelentów w obszarach ryzyka. Ze względów toksykologicznych rzadko stosowano impregnację odzieży środkami owadobójczymi (uciążliwość i ryzyko skutków ubocznych);
uwaga: opracowano odzież zawodową i mundury bojowe pokryte polimerem impregnowanym permetryną (materiały bawełniane, syntetyczne i mieszane); Według niemieckich badań zmniejszają ryzyko ugryzień o ponad 95%, jeśli odzież jest noszona prawidłowo. Ta ochrona trwa co najmniej rok. Inne badanie (2020) mogło udowodnić, że ochrona na poziomie 65% w pierwszym roku i 50% w drugim roku, bez natychmiastowych skutków dla zdrowia użytkowników odzieży. Niektóre gatunki kleszczy (lub etapy rozwoju) są bardziej wrażliwe na permetrynę niż inne. Badania laboratoryjne (2019) wykazały, że po 16 dniach od zużycia i 16 maszyny do mycia cykli / suche 50-90% permetryny że nasączoną fabrycznych obróbce spodenki, skarpetki i usuwa się z tkaniny (obecnie źródłem zanieczyszczenia wody oraz czyniąc ubranie znacznie mniej ochronnym: po 1 godzinie kontaktu z tkaniną 31 do 67% kleszczy nadal wykazywało normalny ruch, zamiast uciekać z tkaniny lub pozostawać tam unieruchomione). Z drugiej strony, leczone buty, noszone, ale nie myte, pozostały tak samo toksyczne dla kleszczy, jak były pierwotnie. - obejrzyj się dokładnie po spacerach lub pracy w lesie; w szczególności pachy, pępek, genitalia, fałdy kolanowe, nie zapominając o głowie i skórze głowy u dzieci.
Uczestniczące badanie naukowe rozpoczęte latem 2017 r. we Francji przez INRA , oparte na aplikacji ("Tick Signaling") umożliwiającej mapowanie miejsc, w których miały miejsce ukąszenia kleszczy, wykazało właśnie, że - wbrew wszelkim oczekiwaniom - jeśli 53% przypadki dotyczą lasu, 1/3 (dokładnie 27%) dobrowolnie zadeklarowanych pogryzień miała miejsce w ogrodach prywatnych domów, a „tylko 10% na łąkach”. Rejestrujących się prosi się o zrobienie zdjęcia kleszcza i przesłanie go pocztą do badaczy (średnio 54 zgłoszenia dziennie wmaj 2018). Prawdopodobne uprzedzenie gra na korzyść wypowiedzi o ludziach, a publiczność respondentów niewątpliwie nie jest reprezentatywna dla całej populacji. Na 1254 doniesienia o ukąszeniach u zwierząt 4198 dotyczyło ludzi. Ukąszenia w pierwszej kolejności dotyczą osób w wieku od 20 do 40 lat (30% przypadków) i od 40 do 60 lat (26%). Odsetek ten spada do 17% wśród dzieci w wieku od 5 do 20 lat. Na kolejnych miejscach plasują się osoby powyżej 60 roku życia (15% przypadków) oraz dzieci poniżej 5 roku życia (12% przypadków). W przypadku zwierząt deklaracje dotyczą głównie psów (45% przypadków) i kotów (44%) oraz w mniejszym stopniu koni i bydła (6 i 5% przypadków).
Wśród środków czasami zalecanych:
- utrzymywanie ogrodów, w szczególności koszenie wysokich traw na uczęszczanych terenach oraz niszczenie lub usuwanie martwych liści;
- obfitość kleszczy może być zmniejszona w niektórych obszarach (parki podmiejskich lasów i ogrodów ...) przez strefy buforowej wolnej od śmieci suchych liści (np pokrytych ściółkę lub żwiru między skraju lasu i obszarów gry (dziecko, piknik, itp . ) oraz środków zakazujących wtargnięcie zwierząt, takich jak dziki czy jelenie), natomiast promowanie naturalnych drapieżników kleszczy: na obszarach wiejskich, kurcząt , które żerują na nich wydają się ograniczyć ich populację.
- Wyposaż zwierzaki w obroże dla kleszczy, kontroluj je regularnie, zwłaszcza po powrocie ze spaceru po lesie, i pozbądź się kleszczy. Odpowiednimi insektycydami można spryskać psy;
- Koty są niezwykle wrażliwe na chemikalia. Nie nakładaj na nie środków owadobójczych ani odstraszających zwierząt bez porady weterynarza;
- Stworzono predykcyjny model ryzyka dla psów, łącząc czynniki klimatyczne, geograficzne i społeczne z wynikami testów serologicznych. Model ten może być przydatny we wspomaganiu weterynarzy w ocenie ryzyka dla psów i być może pośrednio dla ludzi.
Te środki ostrożności nie zawsze są wystarczające i nie są w 100% skuteczne, ponieważ nimfy kleszczowe znajdują się na granicy widoczności (1 do 2 mm ), a ich ukąszenie jest bezbolesne. Ponadto zwierzęta domowe mogą przynosić kleszcze do domu, co prowadzi do zakażenia krzyżowego z ludźmi.
Dbaj o ukąszenia kleszczy
Zakażenie wymaga długiego czasu obecności kleszcza na skórze. Jeśli ryzyko zaczyna się w pierwszej godzinie, jest proporcjonalne do czasu kontaktu, maksymalnie między 48 a 72 godzinami (posiłek krwi kleszcza trwa od 2 do 5 dni).
Jeśli kleszcz zostanie usunięty ze skóry w ciągu pierwszych 36 godzin po jego przyczepieniu, ryzyko zakażenia uważa się za niskie; mniej niż 1%, ponieważ borrelia nie znajduje się jeszcze w gruczołach ślinowych kleszcza, ale w jego przewodzie pokarmowym. Aby zarazić żywiciela, muszą jeszcze migrować z przewodu pokarmowego do gruczołów ślinowych, co może trwać od 2 do 3 dni , w Europie okres ten może ulec skróceniu.
Usuwanie kleszczyMetody ludowe, w których stosuje się kroplę różnych produktów mających na celu uśpienie, uduszenie lub oderwanie kleszcza są zbyt wolne lub ryzykują cofnięcie kleszcza: eter, benzyna, benzyna, olej napędowy, olej jadalny, lakier do paznokci, podgrzanie zapalonym papierosem… nie jest kwestią czekania, dlatego kleszcza należy usunąć tak szybko, jak to możliwe, bez dotykania go.
W aptekach sprzedawane są różne modele specjalnych pęsety lub rodzaje małych kurzych łapek, które umożliwiają wyrywanie kleszczy poprzez delikatne ich obracanie (z mniejszym modelem dla larw i nimf). Nie wolno ciągnąć, ale przekręcać delikatnie, jakby do odkręcania, można łatwo wyjąć kleszcza, przynajmniej jeśli nie był zbyt długo zakotwiczony. Takie działanie pozwala uniknąć ryzyka pozostawienia mównicy lub głowy i jej cementu w skórze, co może spowodować infekcję lub nawet ropień.
W przypadku braku ściągacza kleszcza, możesz użyć cienkiej pęsety, aby wyciągnąć kleszcza bez skręcania go lub zgniatania.
Leczenie ranyPo usunięciu kleszcza (a nie wcześniej, bez żadnego produktu na przyczepionym kleszczu) ranę należy dokładnie zdezynfekować i monitorować. Na tym etapie profilaktyczna antybiotykoterapia nie jest zalecana w przypadku prostego ugryzienia przez kleszcza, ze względu na małe prawdopodobieństwo zakażenia. Można to omówić w niektórych szczególnych przypadkach (kobiety w ciąży, osoby z obniżoną odpornością itp.) lub nawet w obszarze hiperendemicznym, gdy kleszcz jest późno usuwany i nabrzmiały krwią.
To samo dotyczy Stanów Zjednoczonych, gdzie po ukąszeniu przez kleszcza profilaktyka antybiotykowa nie jest ogólnie zalecana przez CDC . Wyjątkiem są w obszarach, w których każdy hiperendemicznej ugryziony ciągu 8 lat można otrzymać pojedynczą 200 mg dawki z doksycykliną w ciągu 72 godzin usuwania kleszczy. W tym celu muszą być spełnione wszystkie następujące warunki: brak przeciwwskazań do stosowania doksycykliny, zidentyfikowanie kleszcza I. scapularis, kleszcz przekrwiony z szacowanym czasem przyczepu powyżej 36 godzin .
Po ukąszeniu kleszcza monitorowanie rany jest konieczne i wystarczające. W kolejnych dniach lub tygodniach należy skonsultować się z lekarzem w celu odpowiedniej antybiotykoterapii, jeśli pojawi się i stopniowo narasta plamka (rumień wędrujący). Tak samo jest w przypadku pojawienia się stanu gorączkowego lub grypy (częściej w Ameryce niż w Europie).
Szczepionka
Od 2020 roku nie jest już dostępna szczepionka dla ludzi przeciwko boreliozie.
Istnieją szczepionki weterynaryjne, w tym dla psów, oparte albo na całych zabitych bakteriach, albo na podjednostkach ( białka powierzchniowe OspA lub OspC ).
Pierwsza szczepionkaSzczepionka (rekombinowana), Lymerix firmy Smith-Kline-Beecham , została wprowadzona do obrotu w Stanach Zjednoczonych odgrudzień 1998 (po zatwierdzeniu przez FDA) w luty 2002. Celował w jedno z najczęstszych białek powierzchniowych B. Burgorferi , OspA . Zalecono go osobom narażonym na ryzyko na terenach endemicznych i rozprowadzono 1,4 miliona dawek. Badania wykazały, że jego skuteczność mieści się w zakresie od 70 do 80% bez znaczących skutków ubocznych, ale niepewność co do jego długoterminowego działania ochronnego sugeruje, że konieczne mogą być coroczne dawki przypominające.
W 1999 r. plotki kojarzyły szczepionkę z autoimmunologicznym zapaleniem stawów i doprowadziły do wszczęcia postępowania sądowego.W ten sposób pozew zbiorowy podjęło 121 powodów. Badania przeprowadzone przez CDC i FDA nie potwierdzają związku przyczynowego, uważając, że korzyści ze szczepionki przewyższają ryzyko. W związku z tym szczepionka pozostaje dostępna publicznie, ale sprzedaż spada z powodu relacjonowania przez media trwających badań i kontrowersji dotyczących teoretycznego ryzyka autoimmunizacji.
W 2002 roku producent samodzielnie wycofuje swoją szczepionkę z rynku ze względów ekonomicznych. W 2003 r. osiągnięto porozumienie z skarżącymi: umorzyli oni wszelkie postępowania sądowe w zamian za milion dolarów zużytych na zwrot kosztów prawników i sądów.
Trwają badaniaBadania nad szczepionkami mają na celu wycelowanie w najbardziej stałe białka powierzchniowe bakterii. W przygotowaniu jest szczepionka tego typu dla Europy i Stanów Zjednoczonych.
Według Stanleya Plotkina , idealna szczepionka przeciwko boreliozie musi być skuteczna w co najmniej 80% przez dwa lata, po obu stronach Atlantyku, być dobrze tolerowana, nie zawierać antygenowego wyznacznika teoretycznego ryzyka i nadawać się do stosowania u dzieci. Musi być również zaakceptowany przez opinię publiczną; aby uniknąć błędów komunikacyjnych popełnionych podczas afery Lymerix , nowa szczepionka będzie musiała spełnić uzgodnione zapotrzebowanie ze strony podmiotów zajmujących się zdrowiem publicznym i opinii publicznej, aby istniał rynek na tę szczepionkę.
Laboratorium Valneva pracuje obecnie nad szczepionką na 2025 r. i rozpocznie testy na 15 000 osób od 2022 r.
Inną strategią jest przerwanie cyklu życiowego bakterii szczepionką (lub szczepionkami) ukierunkowaną na rezerwuary zwierzęce i/lub wektory (kleszcze):
- w Ameryce Północnej rozważa się doustne szczepienie zwierzęcego rezerwuaru, takiego jak mysz Peromyscus leucopus , na modelu doustnego szczepienia lisów przeciwko wściekliźnie , które okazało się bardzo skuteczne;
- inne badania dotyczą wektora, a dokładniej składników śliny kleszcza. Teoretycznie miałoby to zaletę ochrony przed wszystkimi chorobami przenoszonymi przez kleszcze.
Koszty ekonomiczne
Choroby odkleszczowe (w szczególności borelioza) mają roczny koszt rzędu kilkudziesięciu milionów euro rocznie dla wielu krajów (np. szacowany koszt 20 milionów euro/rok dla krajów -niski i 80 milionów euro/rok dla Niemiec dla połowy 2010 roku.
Kontrowersje społeczne
Są to tezy i argumenty rozwinięte przez nurt zmienny, przeciwstawny oficjalnym zaleceniom towarzystw naukowych, które ze swojej strony osiągają konsensus na poziomie międzynarodowym i które są przyjmowane przez wszystkie autorytety ds. zdrowia w Ameryce Północnej i Europie.
Ten zmienny prąd pojawił się w Stanach Zjednoczonych w latach 90., gdzie lekarze zgromadzili się w Międzynarodowym Towarzystwie Chorób Z Lyme i Chorob Powiązanych (ILADS), wspieranym przez stowarzyszenia pacjentów. Ten nurt twierdzi, że oficjalne zalecenia są zbyt restrykcyjne, że choroba jest niedodiagnozowana i nieleczona. Dlatego stara się promować nowe postawy terapeutyczne wśród władz publicznych, w szczególności poprzez uznanie „przewlekłej choroby z Lyme” oraz bardzo długotrwałej antybiotykoterapii, czasami związanej z niekonwencjonalnymi terapiami.
W 2019 r. przegląd europejskich i amerykańskich zaleceń dotyczących diagnozowania boreliozy pokazuje, że na podstawie wytycznych 16 towarzystw naukowych z 7 krajów tylko jedno różni się od pozostałych (towarzystwo niemieckie, Deutsche Borreliose-Gesellschaft, brak uznanych jako stowarzyszenie akademickie przez władze niemieckie). Konkluzja brzmi: „W przeciwieństwie do gorącej debaty, która toczy się w Internecie oraz w mediach europejskich i amerykańskich, nasza analiza pokazuje, że większość medycznych zaleceń naukowych związanych z wysokim wynikiem jakościowym zgadza się z klinicznymi metodami diagnostyki boreliozy” .
Omawiane założenia
Termin przewlekła borelioza (lub zespół po leczeniu ) może odnosić się do nawrotów, objawów utrzymujących się po zaprzestaniu leczenia antybiotykami lub rozpoznanych przewlekłych powikłań przypisywanych chorobie z Lyme. Może również odnosić się do postaci przewlekłych kwestionowanych przez większość środowiska medycznego; lub jedno i drugie, co jest mylące. Przewlekła postać choroby była przedmiotem definicji m.in. w Szwajcarii w 2005 roku ” (udokumentowane kliniczne i laboratoryjne dowody przebytej infekcji B. burgdorferi , pełny kurs odpowiedniej antybiotykoterapii, objawy m.in. zmęczenie, bóle stawów, bóle mięśni, zaburzenia funkcji poznawczych lub ból korzeniowy utrzymujący się dłużej niż 6 miesięcy, wiarygodny związek w czasie pomiędzy udokumentowanym zakażeniem B. burgdorferi a wystąpieniem objawów (tj. utrzymujące się lub nawracające objawy, które pojawiły się w ciągu 6 miesięcy po zakończeniu zalecanej antybiotykoterapii wczesnej lub późnej boreliozy z Lyme ) i wykluczeniu innych somatycznych lub psychiatrycznych przyczyn objawów)” lub w Stanach Zjednoczonych w 2019 r.
Przewlekły charakter, początkowo cichy, potem antybiotykooporność choroby może mieć kilka wyjaśnień (zgodnych ze sobą):
- uporczywe „torbielowate” formy bakterii ( pleomorfizm ); już w 1995 r. odkryto, że w reakcji na penicylinę i doksycyklinę (ale nie ceftriakson) bakteria może przybierać szczególne formy, które mogą umożliwić jej przeżycie w tkankach niektórych pacjentów „pomimo pozornie odpowiedniej terapii” ; te uporczywe formy mogą, zdaniem autorów, być źródłem „ciągłego bodźca antygenowego prowadzącego do skarg na przewlekłą boreliozę z Lyme” .
- forma L (odwracalny) bakterii (podejrzewa 1996 potwierdzone w 2008 roku);
- trwałość w biofilmie , wykazana w 2008 roku.
W 2014 roku autorzy uznali, że nie wykazano udziału tych 3 wariantów morfologicznych w przewlekłej postaci boreliozy; inni w 2019 roku uważają, że prawdopodobieństwo wystąpienia przewlekłej choroby z Lyme w wyniku uporczywych infekcji jest realne.
W 2015 r. autor (Paul M. Lantos) kwestionuje koncepcję „kryptoinfekcji” (związanych z koinfekcjami, gdy kleszcz przenosi kilka chorób), zwłaszcza gdy bakterie, o których nie wiadomo, że są przenoszone przez kleszcze, nawet fantazyjne patogeny są wzmiankowany.
W przypadku ILADS choroba jest wszechobecna i rozpowszechniona w nierozpoznanych formach lub transmisjach (np. seksualnych). ILADS w 2019 r. zdefiniował przewlekłą postać boreliozy jako „choroba wieloukładowa z szerokim zakresem objawów i/lub oznak, które są obecne w sposób ciągły lub przerywany przez co najmniej sześć miesięcy” . Utrzymujące się objawy to zmęczenie, ból, zaburzenia snu, poznawcze i neurologiczne, które należy leczyć przedłużoną antybiotykoterapią. Postać przewlekła jest wynikiem „aktywnej i ciągłej infekcji jednym z wielu patogennych członków kompleksu Borrelia burgdorferi sensu lato (Bbsl). Infekcja ma zmienne okresy utajenia, a oznaki i objawy mogą nasilać się, zmniejszać i migrować ” . ILADS rozróżnia nieleczoną i wcześniej leczoną postać przewlekłą (w tym ostatnim przypadku z objawami postaci przewlekłej, które utrzymują się lub pojawiają się ponownie po leczeniu i występują w sposób ciągły lub zgodnie z nawrotami/ustępującymi wzorcami przez okres sześciu miesięcy lub dłużej). Definicje te zostały opracowane na podstawie „systematycznego przeglądu ponad 250 recenzowanych artykułów w literaturze międzynarodowej” . Według niedawnego badania (2015) objawy mogą utrzymywać się przez ponad 10 lat, nie wiążąc się z upośledzeniem czynnościowym pacjenta ani z konkretnym szczepem B. burgdorferi.
Zgodnie z prospektywnym badaniem, w którym obserwowano 174 mężczyzn i 109 kobiet początkowo jasno zdiagnozowanych (rumień wędrujący i potwierdzenie w hodowli) po sześciu miesiącach, 12 miesiącach, a następnie do 20 lat, nie ma różnicy w objawach między mężczyznami i kobietami w zakresie objawów wyjściowych , wskaźnik seroreaktywności B burgdorferi lub częstotliwość objawów po leczeniu, w tym 71 mężczyzn i 57 kobiet, których można było obserwować przez 20 lat, ale „kobiety znacznie częściej niż mężczyźni wracały na wizyty kontrolne” .
Dla większości środowiska medycznego nurt „przewlekłej boreliozy” byłby zbiorem „alternatywnych” mikrobiologii, immunologii i farmakologii, rozpowszechnianych w Internecie i innych mediach, zmieszanych z zeznaniami pacjentów. Ten prąd stanowiłby 2% lekarzy w Connecticut, jednym z regionów, w których endemiczna borelioza jest najsilniejsza; byłyby to postawy oparte na założeniach lub subiektywnych przekonaniach, a nie na zatwierdzonych dowodach naukowych. Przewlekła postać choroby jest najczęściej wyrażana przez subiektywne objawy, różne testy (testy moczu, liczba limfocytów CD 57, immunofluorescencja wykazująca formy L Borrelii itp.) zostały opracowane przez „specjalistyczne laboratoria z boreliozą” i nie być klinicznie walidowane lub niezatwierdzone przez FDA .
Argumenty zwolenników postaci przewlekłej opierają się również na modelu zwierzęcym ( psy , kucyki itp.) pokazującym, że borrelia może przetrwać pomimo odpowiedniego leczenia antybiotykami. Ale według ich przeciwników ta obecność jest częsta u zakażonych zwierząt, nie wykazując żadnych chorób.
Tym naukowym argumentom towarzyszą apele do władz publicznych, a nawet postępowania sądowe przeciwko naukowym towarzystwom medycznym, oskarżanym o ukryte powiązania z towarzystwami ubezpieczeniowymi w celu ograniczenia czasu trwania, a więc refundacji antybiotykoterapii. W Connecticut odbyło się bezprecedensowe śledztwo w sprawie Amerykańskiego Towarzystwa Chorób Zakaźnych (IDSA ), stowarzyszenia naukowego oskarżonego o naruszenie prawa antymonopolowego , na tej podstawie, że jego zalecenia były jedynymi, które miały zostać podjęte przez władze zdrowotne.
Tymczasowy kompromis został najwyraźniej znaleziony wraz z publikacją w 2011 r. (poprawione w 2014 r.) zaleceń ILADS na oficjalnej stronie, ale w rzeczywistości jest to strona, która zawiera jedynie listę zaleceń bez ich zatwierdzania. Oficjalne amerykańskie zalecenia pozostają zatem tymi opublikowanymi na stronach CDC lub NIH .
Według profesora Lantosa, członka panelu rekomendacyjnego IDSA, takie kontrowersje będą się utrzymywać „tak długo, jak pacjenci będą cierpieć z powodu niewyjaśnionych objawów wpływających na jakość ich życia” .
Sytuacja francuska
Definicja, granice i wartość środków diagnostycznych dla „przewlekłej choroby z Lyme” pozostają przedmiotem dyskusji. To pytanie stało się problemem społecznym ze względu na kontrowersje, które wywołuje. We Francji doprowadziłoby to do podwójnej utraty zaufania „dla pacjentów, którzy tracą zaufanie do swojego lekarza, dla lekarzy, którzy tracą zaufanie do siebie” w atmosferze wzajemnej nieufności.
Stowarzyszenia pacjentówGłówne stowarzyszenia to Lyme sans frontières założone w 2012 roku, 700 członków we Francji i Belgii w 2013 roku, z których 90% jest chorych; oraz France Lyme utworzone w 2008 roku, zrzeszające 400 członków w 2014 roku i 2700 członków31 marca 2019 r.. Istnieją inne mniejsze stowarzyszenia o lokalnym powołaniu. Raport High Authority for Health (HAS) z 2014 roku stwierdza, że większość menedżerów to kobiety i należą do kategorii kadry kierowniczej i wyższych zawodów intelektualnych.
Według raportu HAS z 2014 r., w którym cytuje się socjologa, między prawomocnością stowarzyszeń a autorytetem nauki zachodzi „zaciekły konflikt” . Pierwsi bronią swojej wiedzy poprzez osobiste i intymne doświadczenie, drudzy opierają się na obserwacji i dedukcji naukowej ( medycynie opartej na faktach ). Jednak według raportu stowarzyszenia te są bliższe postawie antyszczepionkowej niż stowarzyszeń walczących z HIV, ponieważ „najczęściej pozostają napięte z powodu niechęci do zawodów medycznych i ekspertów. I dlatego system działania wokół problemu boreliozy oferuje dziś spektakl społecznej legitymizacji bez autorytetu” .
Jeśli stowarzyszenia te mają pewne cechy wspólne z osobami walczącymi z zakażeniem wirusem HIV – orientacja „ wspólnotowa ” (powracamy na określoną patologię), ambiwalencja relacji z władzami publicznymi między współpracą a konfrontacją, zasadność „wiedzy” pacjentów ( „ osadzona legitymacja pacjenta ”) w porównaniu z wiedzą fachową naukowców i zawodu lekarza i tak dalej. - wyróżnia je brak uniwersalizmu (w służbie zdrowia publicznego w danym obszarze ryzyka), brak profesjonalizacji działaczy zmierzających do stania się uznanymi ekspertami konsultowanymi przez władze publiczne, brak kapitału społecznego (gęstość sieci relacje z naukowcami, mediami i polityką).
Raport zauważa: „Daleki od wszelkich „delirium”, protest stowarzyszeń jest wręcz całkowicie racjonalny, co nie przeszkadza, że niektóre z ich argumentów są bardzo słabe” oraz „Również działacze bronią esencjalistycznego pojęcia nauki – opartego na tajemnych na intymnym przeżyciu - po to, by domagać się monopolu na bycie ofiarami choroby i przynajmniej chcą w to wierzyć, jako jedyni, którzy nie ukrywają prawdy (bo wolni od wszystkiego konflikt interesów)” .
Trwające debatyAż do czerwiec 2018, opieka we Francji opierała się na konferencji konsensusu w 2006 r., na której ustanowiono oficjalne protokoły.
- W 2014 r. Wysoka Władza ds. Zdrowia (HAS) przypomniała, że „Podobnie jak inni gracze, stowarzyszenia muszą mieć możliwość swobodnego wyrażania się. Trzeba ich też wysłuchać. Chociaż nie do nich należy wypowiadanie się o nauce lub prowadzenie polityki, z drugiej strony to do nich należy, aby głos pacjentów był słyszalny ”. Aby zachować konieczny dialog i zaufanie, HAS sprawia, że borelioza z Lyme jest nie tylko faktem biomedycznym, ale także faktem społecznym . Oferuje bardziej otwarte słuchanie historii i przemówień pacjentów poprzez badania z zakresu nauk społecznych .
- W 2015 roku opozycja przedstawiła w lutym projekt ustawy w sprawie tej choroby, który został odrzucony, ale pojawiło się kilka pytań dotyczących uznania choroby.
- W 2016 roku Matthias Lacoste rozpoczął strajk głodowy w czerwcu, aby ostrzec władze zdrowotne i uzyskać „ prawo do leczenia ”. W lipcu ponad stu francuskich lekarzy, w tym Christian Perronne (kierownik oddziału chorób zakaźnych w szpitalu w Garches ) i stowarzyszenia pacjentów ( Francja Lyme , Lyme sans frontières , Lymp'act … zrzeszyło się we Francuskiej Federacji przeciwko chorobom przenoszonym przez wektory). choroby kleszcze) skarżą się na sytuację, która nie uwzględnia ich doświadczenia i przeżytych doświadczeń.
Krajowy plan zwalczania boreliozy przedstawił Marisol Touraine , ówczesny Minister Spraw Społecznych i Zdrowia, wwrzesień 2016. - W 2018 r . krytyka dotyczyła testu serologicznego uznanego za niewystarczająco wiarygodne, a także istnienia postaci przewlekłej czasami nieuleczalnej po 3 tygodniach antybiotykoterapii”; z tym samym niedoszacowaniem liczby przypadków przewlekłych. Nieoficjalne uznanie postaci przewlekłej skutkowałoby czasami nieodpowiednimi metodami leczenia.
Krytyka ta jest odrzucana przez SPILF ( francuskojęzyczne towarzystwo zajmujące się patologią zakaźną ), które uważa, że zalecenia z 2006 r. pozostają aktualne w świetle aktualnej wiedzy; to samo dla Akademii Medycznej .
ten20 czerwca 2018 r.HAS publikuje nowe zalecenia dotyczące postępowania w boreliozie z Lyme. Potwierdzają (doprecyzowując je) przyjęte już protokoły diagnostyczne i lecznicze, ale podobnie jak w Stanach Zjednoczonych, wyróżnia się „zespół poboreliozowy boreliozy” lub PLDS Post-Lyme Disease, HAS wyróżnia „ symptomologię /przetrwałą zespół polimorficzny po możliwym ukąszeniu kleszcza ”lub SPPT. To określenie kompromisu (brak konsensusu) powinno poprawić opiekę nad pacjentem. ten2 lipca 2018Akademia Medyczna „wyraźnie wyraża swoje głębokie rozczarowanie” tym tekstem. A później19 lipca 2018, grupa stowarzyszeń naukowych i zawodowych odmawia poparcia tej nazwy SPPT i przestrzegania jej zaleceń.
wwrzesień 2018(trzy miesiące po opublikowaniu zaleceń HAS), Jérôme Salomon ( Dyrektor Generalny ds. Zdrowia ), wciąż poszukujący konsensusu, zwrócił się do Pierre'a Tattevina, prezesa SPILF „o opracowanie nowych zaleceń, praktyk w zakresie profilaktyki, diagnozowania i leczenia boreliozy z Lyme i innych chorób odkleszczowych…”. Ze swojej strony HAS wyjaśnił, że przed opublikowaniem swoich zaleceń na próżno próbował osiągnąć konsensus z SPILF. W związku z tym opublikowała te zalecenia bez podpisu SPILF, ponieważ była przekonana, że odzwierciedlają one aktualny stan wiedzy, ale przewidując dwa spotkania rocznie w celu aktualizacji zaleceń w świetle postępu naukowego, mając nadzieję na sformułowanie zaleceń. z SPILF, który w 2019 roku „nadal uważa, że badania przesiewowe są skuteczne” i że nie ma przewlekłej postaci choroby. - W 2019 roku10 kwietniaSenat musi wysłuchać Jérôme'a Salomona i Dominique'a Le Guludeca (przewodniczącego HAS).
- ten 7 maja 2019, Tygodniowy Biuletyn Epidemiologiczny publikuje badanie pokazujące, że w serii przypadków z podejrzeniem boreliozy diagnoza została potwierdzona w mniej niż 10% przypadków, z przypuszczalnym niepowodzeniem leczenia antybiotykami w 80% przypadków, 80% pacjentów miało inna choroba. Według felietonisty biuletynu, istnieje znaczna nadmierna diagnoza i nadmierne leczenie boreliozy, trend występujący za granicą. Stanowi to etyczny problem zdrowia publicznego: czy przy konstruowaniu zaleceń terapeutycznych można uwzględnić alternatywne modele w przypadku braku przekonujących faktów?
Ośrodki naukowe
W Stanach Zjednoczonych, gdzie szacuje się, że pomimo prowadzonych działań informacyjnych i profilaktycznych liczba zachorowań na boreliozę praktycznie się potroiła od 1990 do 2019 roku (ponad 300 000 przypadków/rok), działania profilaktyczne i zarządcze wstrzymywane są przez nieadekwatne diagnozy (z niedoszacowaniem liczby przypadków: 30 000 oficjalnie zgłoszonych przypadków choroby odkleszczowej w Stanach Zjednoczonych rocznie, w porównaniu z prawdopodobnie 300 000 w rzeczywistości), zauważył New England Journal of Medicine . Producent jedynej dostępnej szczepionki na boreliozę wycofał ją ze względu na spadające problemy ze sprzedażą i odpowiedzialnością.
W 2018 roku NIH wydał 23 miliony dolarów na samą boreliozę w 2018 roku, co daje łącznie 56 milionów dolarów przeznaczonych na wszystkie choroby odkleszczowe. W 2019 r. po opinii grupy doradczej z mandatu rządu Stanów Zjednoczonych (alarmująca opinia i wnioskująca o potrzebie zwiększenia działań i środków finansowych na badania nad chorobami odkleszczowymi na poziomie federalnym) NIH opracował nowy plan strategiczny zwalczać te choroby, a wKwiecień 2019ogłosili zaproszenie do składania wniosków dotyczących zapobiegania chorobom przenoszonym przez kleszcze, na które do 2020 r. przeznaczono 6 milionów dolarów. Ze swojej strony, według czasopisma Science , naukowcy mają nadzieję na jeszcze więcej pieniędzy na poprawę diagnozowania choroby i sposobów jej leczenia.
Broń biologiczna
Już w 1949 roku , przyniósł do Stanów Zjednoczonych jako część operacji spinacza programu , o nazistowski naukowiec dezerter w Stanach Zjednoczonych nazywa Erich Traub współpracował w Fort Detrick gdzie rzekomo zakażonego bydła, koni i świń z chorobą pryszczycy ustach wirus. W 2004 roku prawnik z Long Island , Michael Carroll, wydał książkę zatytułowaną „Lab 257”, w której twierdził, że Erich Traub również manipulował kleszczami , zwiększając ich ilość „ Borrelii ”, aby uczynić je bardziej zaraźliwymi w Centrum Chorób Zwierząt Plum. Island, stanowisko wojskowo-biologiczne położone kilka mil od wybrzeża miasta z Lyme . Kleszcze uciekły z wyspy, zwłaszcza na ptaki wędrowne.
W latach 70. w hrabstwie Lyme w Stanach Zjednoczonych wybuchła dziwna epidemia bólu stawów. Nagłość epidemii i jej względna bliskość geograficzna do Centrum Chorób Zwierząt na Plum Island wzbudziły pewne podejrzenia.
Republikański reprezentant New Jersey, Chris Smith , uchwalił poprawkę, która ma na celu wszczęcie dochodzenia w sprawie oskarżeń, że laboratorium wojskowe jest źródłem boreliozy. „Kilka książek i artykułów sugeruje, że przeprowadzono szeroko zakrojone badania w amerykańskich obiektach wojskowych, w tym w Fort Detrick w stanie Maryland i Plum Island w stanie Nowy Jork, w celu wykorzystania kleszczy i innych owadów jako broni biologicznej”.
Ale oskarżenie o eksperymentach na podstawie zanieczyszczenia much, komarów i kleszczy, została reaktywowana przez książce opublikowanej w maju 2019 roku: „ugryziony, tajnej historii boreliozy i broni biologicznej” Kris Newby, naukowiec z Uniwersytetu Stanforda mającego się zachorowała na boreliozę. W swojej książce Kris Newby cytuje w szczególności Willy'ego Burgdorfera , szwajcarsko-amerykańskiego entomologa i bakteriologa, który w 1981 roku zidentyfikował zarazek odpowiedzialny za boreliozę: Borrelia Burgdoferi , którego nazwa pochodzi od jego nazwiska.
Willy Burgdofer mówi, że pracował nad bronią biologiczną dla armii amerykańskiej podczas zimnej wojny . Jego obowiązki obejmowały, jak mówi, hodowanie pcheł, kleszczy, komarów i innych owadów wysysających krew oraz zarażanie ich patogenami zdolnymi do przenoszenia chorób na ludzi. I byłoby to według Willy'ego Burgdofera, jednego z tych eksperymentów, które nie powiodły się i spowodowały epidemię boreliozy w Stanach Zjednoczonych.
Profesor Christian Perronne , prezentowany w mediach jako specjalista od boreliozy, powiedział w 2016 roku, że eksplozja boreliozy, ukrywana przez „amerykańską armię i naukowców pod jej kontrolą” , jest spowodowana proliferacją źle kontrolowanych kleszczy przemycanych przez nazistów badacz wirusologii - Erich Traub - przeniesiony do Stanów Zjednoczonych w ramach operacji Paperclip pod koniec II wojny światowej.
Osiągnięte osobowości
- Avril Lavigne
- Shania Twain
- Elena Delle Donne
- Bella hadid
- Ashley Olsen
- Alec Baldwin
- Kanał Fabiena
- George W. Bush
- Pierrick Fédrigo
- Justin Bieber
- Ryszard Gere
Uwagi i referencje
- Gwenaël Vourc'h et al. , Odzwierzęce: Te choroby, które wiążą nas ze zwierzętami , Éditions Quæ , coll. "EnjeuxScience",2021( ISBN 978-2-7592-3270-3 , czytaj online ) , Niektóre przykłady chorób odzwierzęcych, "borelioza z Lyme", s. 79-81, Darmowy dostęp.
- (w) Wynne Parry, „ Iceman Mummy May Hold Earliest Evidence of Lyme Disease ” na Live Science (dostęp 13 marca 2020 r . ) .
- Cosson JF (2019) Ekologia boreliozy ; Zdrowie publiczne, 1 (HS), 73-87.
- „ W Stanach Zjednoczonych wybrani urzędnicy chcą wiedzieć, czy wojsko używało kleszczy jako broni biologicznej ”
- (w) Owen Dyer , „ Pentagon USA badający twierdzi, że powiedziano, że borelioza jest bronią biologiczną, która uciekła z zimnej wojny ” , BMJ , tom. 366,19 lipca 2019 r., l4784 ( ISSN 0959-8138 i 1756-1833 , PMID 31324616 , DOI 10.1136 / bmj.l4784 , czytaj online , dostęp 20 lipca 2019 r. )
- (en) Robert D. Leff, Lyme Borreliosis , Cambridge, Cambridge University Press ,1993, 1176 s. ( ISBN 0-521-33286-9 ) , s. 852-854w The Cambridge World History of Human Disease, KF Kiple (red.).
- (w) Allen C. Steere , Stephen E. Malawista , David R. Snydman i Robert E. Shope , " Epidemia nielicznostawowego zapalenia stawów u dzieci i dorosłych w trzech społecznościach Connecticut " , Arthritis & Rheumatism , tom . 20, n o 1,1977, s. 7-17 ( ISSN 1529-0131 , DOI 10.1002 / art.1780200102 , czytaj online , dostęp 4 lipca 2021 )
- (w) Johnson RC, FW Hyde GP Schmid i DJ Brenner " Borrelia burgdorferi sp. z o.o. lis .: czynnik etiologiczny boreliozy » Int J Syst Bacteriol . 1984; 34: 496-497.
- Barbour, AG, W. Burgdorfer, SF Hayes, O. Peter i A. Aeschlimann. „Izolacja krętka uprawnego z kleszczy Ixodes ricinus ze Szwajcarii” Current Microbiology 1983; 8: 123-126.
- (w) Ryan KJ, Ray CG; Mikrobiologia medyczna Sherris ; 4 th edition (strona 434-437) Ed: McGraw Hill, 2004; ( ISBN 978-0-8385-8542-9 )
- E. Pilly, Choroby zakaźne i tropikalne: wszystkie pozycje chorób zakaźnych , Paryż, Alinea Plus,2018, 720 pkt. ( ISBN 978-2-916641-66-9 ) , s. 377-378.
- (w) E. Claudia Coipan , Setareh Jahfari Manoj Fonville i G. Anneke Oei , „ Niezrównoważona obecność sekwencji wielomiejscowej Borrelia burgdorferi sl w klinicznych objawach boreliozy z Lyme ” , Zakażenie, genetyka i ewolucja , tom. 42,sierpień 2016, s. 66-76 ( DOI 10.1016 / j.meegid.2016.04.019 , czytaj online , dostęp 24 września 2020 )
- Sylvie De Martino, " La borréliose de Lyme ", La Revue du Praticien , tom. 55,2005, s. 471-477.
- Steere AC i in. (2016) Borelioza z Lyme . Nature Reviews Disease Primers, 2, 16090. doi: 10.1038 / nrdp.2016.90
- (en) Michael K. Faulde i Martin Rutenfranz , „ Wzorzec inwazji kleszczy u ludzi, wskaźnik ugryzień przez kleszcze i powiązane ryzyko zakażenia Borrelia burgdorferi sl podczas zawodowej ekspozycji na kleszcze na poligonie wojskowym Seedorf, północno-zachodnie Niemcy ” , na temat Ticks i choroby odkleszczowe ,wrzesień 2014( DOI 10.1016 / j.ttbdis.2014.04.09 , dostęp 24 września 2020 ) ,s. 594–599
- Evison J, Aebi C, Francioli P, Péter O, Bassetti S, Gervaix A, Zimmerli S, Weber R, „ Diagnostyka i leczenie boreliozy z Lyme u dorosłych i dzieci: zalecenia Szwajcarskiego Towarzystwa Chorób Zakaźnych: Borelioza z Lyme 1 st część: epidemiologia i diagnostyka [ Borelioza cz. I : epidemiologia i diagnostyka ] ” Rev Med Suisse , tom. 2 N O 60,2006, s. 919-24. ( PMID 16673723 , przeczytaj online [html] )
- F. Rodhain, „ Choroba z Lyme: epidemiologia ”, La Revue du Praticien , tom. 39 N O 15,18 maja 1989, s. 1291-1293.
- Autor: Le Parisien z AFP 27 kwietnia 2021 r. o godzinie 19:46 , „ Choroba z Lyme: 30% kleszczy przenoszących czynnik zakaźny, gryzie w rosnących ogrodach ” , na leparisien.fr ,27 kwietnia 2021(dostęp 28 kwietnia 2021 )
- (en) SM Dunham-Ems, MJ Caimano, U. Pal, CW Wolgemuth, Eggers CH, A. Balic i JD Radolf, „ Obrazowanie na żywo ujawnia dwufazową modę rozpowszechniania Borrelia burgdorferi W obrębie kleszczy ” , J Clin Invest , t. . 119 n O 12,2009, s. 3652-3665 ( DOI 10.1172/JCI39401 , przeczytaj online )
- (w) Tilly K, Rosa PA, Stewart PE. „ Biologia zakażenia Borrelia burgdorferi ” Infect Dis Clin North Am . 2008; 22: 217-234.
- INRA , „ Zbiornik badawczy, wektor rozwiązań: kluczowa rola INRA w chorobach odkleszczowych ” , na www.inra.fr ,9 maja 2017 r.(dostęp 17 grudnia 2017 )
- „ Marisol Touraine uruchamia Krajowy Plan Walki z boreliozą i chorobami odkleszczowymi ”, Ministerstwo Solidarności i Zdrowia ,29 września 2016( przeczytaj online , skonsultowano 17 grudnia 2017 )
- Allen C. Steere , Frank Strle , Gary P. Wormser i Linden T. Hu , „ Borelioza z Lyme ”, Przeglądy przyrody. Podkłady chorób , obj. 2,15 grudnia 2016, s. 3. ( ISSN 2056-676X , PMID 27976670 , PMCID PMC5539539 , DOI 10.1038 / nrdp.2016.90 , czytaj online , dostęp 30 kwietnia 2018 )
- (en) Dennis DT, Piesman, JF. „Przegląd zakażeń odkleszczowych u ludzi” W: Goodman JL, Dennis DT, Sonenshine DE, wyd. Zakażenia ludzi od kleszczy . Waszyngton, DC: ASM Press , 2005.
- (w), Allen C. Steere, " Pojawienie Lyme Disease " , J Clin Invest , t. 113 N O 8,2004, s. 1093-1101 ( czytaj online )
- Trap D (1996) Kliniczne, epidemiologiczne, diagnostyczne i kontrolne aspekty boreliozy u zwierząt domowych . Byk. GTV., 2, 55-59
- Lamouraux, Cécile (2005), Borelioza z Lyme u konia , praca doktorska weterynarii obroniona na Wydziale Lekarskim w Créteil; Państwowa Szkoła Weterynaryjna w Alfort
- Meryl P. Littman , Richard E. Goldstein , Mary A. Labato i Michael R. Lappin , „ Konsensus ACVIM Small Animal Consensus Statement na temat boreliozy u psów: diagnostyka, leczenie i zapobieganie ”, Journal of Veterinary Internal Medicine , tom. 20 N O 2Marzec 2006, s. 422-434 ( ISSN 0891-6640 i 1939-1676 , DOI 10.1111 / j.1939-1676.2006.tb02880.x , czytaj online )
- Moutailler S. i in. (2015) Główne choroby odkleszczowe: epidemiologia, klinika i diagnostyka . W: McCoy KD, Boulanger N., wyd. Kleszcze i choroby odkleszczowe: biologia, ekologia ewolucyjna, epidemiologia. Wydania IRD. doi: 10.4000 / książki.irdeditions.9047.
- Sara Moutailler , Claire Valiente Moro , Elise Vaumourin i Lorraine Michelet , „ Współinfekcja kleszczy : zasada raczej niż wyjątek ”, PLoS Zaniedbane Choroby Tropikalne , tom. 10 N O 3,17 marca 2016( ISSN 1935-2727 , PMID 26986203 , PMCID 4795628 , DOI 10.1371 / journal.pntd.0004539 , czytaj online , dostęp 18 maja 2020 )
- Steere 2016, op. cit., s. 13 (w formacie pdf).
- Djuk-Wasser MA i in. (2016) Koinfekcja przez patogeny przenoszone przez kleszcze Ixodes: konsekwencje ekologiczne, epidemiologiczne i kliniczne . Trendy w ekologii i ewolucji, 32, 1, s. 30-42. doi: 10.1016 / j.pt.2015.09.008
- Muriel Vayssier-Taussat , Maria Kazimirova , Zdenek Hubalek i Sándor Hornok , „ Wschodzące horyzonty dla patogenów odkleszczowych: od wizji „jeden patogen – jedna choroba” do paradygmatu patobiomu ”, Future Microbiology , tom. 10 N O 12,grudzień 2015, s. 2033-2043 ( ISSN 1746-0913 , PMID 26610021 , PMCID 4944395 , DOI 10.2217 / fmb.15.114 , odczyt online , dostęp 18 maja 2020 r. )
- Johnson i in. (2014) Nasilenie przewlekłej choroby z Lyme w porównaniu z innymi chorobami przewlekłymi: badanie jakości życia . PeerJ, 2, e322. doi: 10.7717 / peerj.322
- M. Alcalay, „ Choroba z Lyme ”, La Revue du Praticien , tom. 44 N O 12,1944, s. 1611-1618.
- (en-US) „ Transmisja choroby z Lyme ” , na stronie www.cdc.gov (dostęp 30 kwietnia 2018 r. )
- (en-US) „ Choroba z Lyme — często zadawane pytania (FAQ) | Borelioza |me CDC ” , na stronie www.cdc.gov (dostęp 14 sierpnia 2017 r. )
- " Borelioza i oddawanie krwi | Etablissement francais du sang ” , na dondesang.efs.sante.fr (dostęp 30 kwietnia 2018 )
- Vayssier-Taussat M i in. (2015) W jaki sposób multidyscyplinarne podejście „Jedno zdrowie” może zwalczać zagrożenie patogenami przenoszonymi przez kleszcze w Europie. Przyszłość Mikrobiologia, tom. 10, s. 809-818. doi: 10.2217 / fmb.15.15, zobacz też Jedno zdrowie
- (en-US) „ Ile osób choruje na boreliozę? | Borelioza |me CDC ” , na www.cdc.gov (dostęp 28 kwietnia 2018 r. )
- (w) Sarah E. St. Pierre , Odette N. Gould i Vett Lloyd , „ Wiedza i potrzeby wiedzy na temat boreliozy wśród osób pracujących i rekreacyjnie na świeżym powietrzu ” , International Journal of Environmental Research and Public Health , tom. 17, n o 1,5 stycznia 2020 r., s. 355 ( ISSN 1660-4601 , PMID 31948017 , PMCID PMC6981950 , DOI 10.3390 / ijerph17010355 , odczyt online , dostęp 24 września 2020 r. )
- (w) NH Ogden , C. Bouchard , J. Badcock i MA Drebot , „ Jaka jest rzeczywista liczba przypadków boreliozy w Kanadzie? ” , BMC Zdrowie Publiczne , tom. 19, n o 1,grudzień 2019, s. 849 ( ISSN 1471-2458 , PMID 31253135 , PMCID PMC6599318 , DOI 10.1186 / s12889-019-7219-x , odczyt online , dostęp 26 września 2020 r. )
- (en) A Rizzoli , HC Hauffe , G Carpi i GI Vourc'h , „ Borelioza z Lyme w Europie ” , Eurosurveillance , tom. 16 N O 277 lipca 2011( ISSN 1560-7917 , DOI 10.2807 / ese.16.27.19906-en , czytanie online , dostęp 28 kwietnia 2018 )
- (en-US) „ LYME ” , na epidemio.wiv-isp.be (dostęp 29 kwietnia 2018 )
- Federalny Urząd Zdrowia Publicznego OFSP , „ Choroby przenoszone przez kleszcze – sytuacja w Szwajcarii ” , na stronie www.bag.admin.ch (dostęp 29 kwietnia 2018 )
- Sieć Sentinels (2018) | URL = https://websenti.u707.jussieu.fr/sentiweb/
- C. Thorin , E. Rigaud , I. Capek i G. André-Fontaine , " Seroprewalencja boreliozy z Lyme i kleszczowego zapalenia mózgu u profesjonalistów narażonych w Grand Est we Francji " , Medycyna i choroby zakaźne , tom . 38 N O 10,Październik 2008, s. 533-542 ( DOI 10.1016 / j.medmal.2008.06.008 , przeczytany online , dostęp 24 września 2020 )
- (w) Mathilde De Keukeleire , Annie Robert , Victor Luyasu i Benedict Kabamba , " Seroprewalencja Borrelia burgdorferi u belgijskich pracowników leśnych i powiązane czynniki ryzyka " , Pasożyty i wektory , tom. 11, n o 1,grudzień 2018, s. 277 ( ISSN 1756-3305 , PMID 29716647 , PMCID PMC5930862 , DOI 10.1186 / s13071-018-2860-2 , odczyt online , dostęp 24 września 2020 r. )
- (en) M. Cinco , F. Barbone , M. Grazia Ciufolini i M. Mascioli , " Seroprewalencja zakażeń odkleszczowych u strażników leśnych z północno-wschodnich Włoch " , Clinical Microbiology and Infection , tom. 10 N O 12,grudzień 2004, s. 1056-1061 ( DOI 10.1111 / j.1469-0691.2004.01026.x , przeczytaj online , dostęp 24 września 2020 r. )
- Ogden NH, Lindsay LR, Morshed M, Sockett PN, Artsob H. (2009) Pojawienie się boreliozy w Kanadzie . CMAJ; 180: 1221-4
- Jacques Exbalin , Globalne ocieplenie i jego skutki , t. II: Sprawa Francji , Paryż, edycje L'Harmattan ,2014, 296 s. Ze świadectw Jean Jouzel , Nicolas Hulot , Yann Arthus-Bertrand , Yves Cochet i Brice Lalonde ( ISBN 978-2-336-34951-0 i 2-336-34951-5 , OCLC 887816626 , uwagach BNF n ö FRBNF43832179 , czytać online ) , s. 230
- Stone, BL, Tourand, Y. i Brissette, CA (2017). Nowe wspaniałe światy: rozszerzający się wszechświat boreliozy . Choroby przenoszone przez wektory i choroby odzwierzęce | podsumowanie .
- Tougeron K, Perez G, Gillard M, Seimandi-Corda G, Balbi M, et al .. (2015) Bioróżnorodność na receptę? Skutki utraty bioróżnorodności na zdrowie na przykładzie boreliozy w Quebecu . Nagroda popularnonaukowa Uniwersytetu w Montrealu w Kanadzie. (hal-01162524)
- (w) Joshua Lederberg, Emerging Infections , National Academy Press ,1992( ISBN 0-309-04741-2 ) , s. 27-28
- (w) Z. Popović, S. Popović. Encyklopedia zdrowia środowiskowego „Las Transition and Zoonoses Risk” , s. 803-811 ( Podsumowanie )
- Jean-Louis Chapuis, „ Borelioza z Lyme: wprowadzenie nowego żywiciela, wiewiórki syberyjskiej ”, Tygodnik epidemiologiczny ,14 września 2010 r., s. 6-8
- Sapi E i al. (2019) Antybiotyki: Długoterminowa trwałość antygenów Borrelia burgdorferi i DNA w tkankach pacjenta z boreliozą ; Antybiotyki 2019, 8 (4), 183; https://doi.org/10.3390/antybiotyki8040183
- Eppes SC & Childs JA (2002) Badanie porównawcze aksetylu cefuroksymu w porównaniu z amoksycyliną u dzieci z wczesną chorobą z Lyme . Pediatria, 109, 1173–1177.
- Preac-Mursic V, Weber K, Pfister HW, Wilske B, Gross B, Baumann A & Prokop J (1989) Przeżycie Borrelia burgdorferi u pacjentów z boreliozą leczonych antybiotykami . Infekcja, 17, 355-359.
- Liegner KB, Rosenkilde CE, Campbell GL, Quan TJ, Dennis DT (1992) Potwierdzono niepowodzenie leczenia cefotaksymem i minocykliną w przypadku boreliozy z Lyme i rdzenia kręgowego w Stanach Zjednoczonych . W Proceedings of the Program and Abstracts of the Fifth International Conference on Lyme Borreliosis, Arlington, VA, USA, 30 maja – 2 czerwca 1992; Federacja Amerykańskich Towarzystw Biologii Eksperymentalnej: Bethesda, MD, USA, 1992; Tom A11.
- Liegner KB, Shapiro JR, Ramsay D, Halperin AJ, Hogrefe W & Kong L (1993) Nawracający rumień wędrujący pomimo przedłużonego leczenia antybiotykami minocykliną u pacjenta z uporczywą infekcją Borrelia burgdorferi . J. Am. Acad. Dermatol, 28, 312–314.
- Kierownica, AC; Angelis, SM (2006) Terapia zapalenia stawów z Lyme: Strategie leczenia opornego na antybiotyki zapalenia stawów . Zapalenie stawów, 54, 3079-3086.
- Klempner, MS, Baker PJ, Shapiro ED, Marques A, Dattwyler RJ, Halperin JJ i Wormser GP (2013) Ponownie przeanalizowano próby leczenia objawów choroby po Lyme . Am. J. Med., 126, 665–669
- Hodzic E.; Feng, S.; Holden, K.; Freeta, KJ; Barthold, SW (2008) Trwałość Borrelia burgdorferi po leczeniu antybiotykami u myszy . Antybakteryjny. Środki chemioterapeutyczne. | 52, 1728-1736.
- Hodzic E.; Imai, D.; Feng, S.; Barthold, SW (2014) Odrodzenie utrzymujących się nieuprawnych Borrelia burgdorferi po leczeniu antybiotykami u myszy . PLoS ONE 2014, 9, e86907.
- Straubinger, RK; lato, licencjat; Chang, YF; Appel, MJ (1997) Trwałość Borrelia burgdorferi u eksperymentalnie zakażonych psów po leczeniu antybiotykami . J. Clin. Microbiol, 35, 111–116.
- Berndtson, K. (2013) Przegląd dowodów na unikanie odporności i uporczywą infekcję w chorobie z Lyme . wewn. J. Gen. Med, 6, 291-306.
- Żar, JA; Barthold, SW; Borda, JT; Bowers, L.; Doyle, L.; Hodžić, E.; Jacobs, MB; Hasenkampfa, NR; Martina, DS; Narasimhan, S.; i in. (2012) Utrzymywanie się Borrelia burgdorferi u makaków Rhesus po leczeniu antybiotykami rozsianej infekcji . PLoS ONE 2012, 7, e29914.
- Żar, JA; Barthold, SW; Borda, JT; Bowers, L.; Doyle, L.; Hodžić, E.; Jacobs, MB; Hasenkampfa, NR; Martina, DS; Narasimhan, S.; i in. (2012) Utrzymywanie się Borrelia burgdorferi u makaków Rhesus po leczeniu antybiotykami rozsianej infekcji . PLoS 1, 7, e29914.
- Żar, JA; Hasenkampfa, NR; Jacobs, MB; Tardo, AC; Doyle-Meyers, LA; Filip, MT; Hodzic, E. (2017) Zmienne objawy, różnorodna seroreaktywność i trwałość po leczeniu u naczelnych innych niż ludzie narażonych na Borrelia burgdorferi przez karmienie kleszczami . PLoS ONE, 12, e0189071.
- Crossland, NA; Alvarez, X.; Embers, ME Późno rozsiana choroba z Lyme: powiązana patologia i utrzymywanie się krętków po leczeniu u makaków Rhesus. Am J. Pathol. 2018, 188, 672–682.
- Hodzic E.; Imai, DM; Escobar, E. (2019) Ogólność utrzymywania się po leczeniu przeciwdrobnoustrojowym szczepów Borrelia burgdorferi N40 i B31 u genetycznie wrażliwych i opornych szczepów myszy . Infekować. Immun., IAI.00442-19.
- Feng, J.; Łóżko.; Yuan, Y.; Tak, R.; Zhang, Y. (2019) Biofilm / bakterie przetrwałe / w fazie stacjonarnej powodują cięższą chorobę niż bakterie w fazie logarytmicznej — Biofilm Borrelia burgdorferi nie tylko wykazuje większą tolerancję na antybiotyki z Lyme, ale także powoduje cięższą patologię w mysim modelu zapalenia stawów: Implikacje dla zrozumienia trwałości , PTLDS i niepowodzenie leczenia . Odsłon. Med., 148, 125-138.
- Schmidli, J.; Hunziker, T.; Moesli, P.; Schaad, UB (1988) Hodowla Borrelia burgdorferi z płynu stawowego trzy miesiące po leczeniu porażenia twarzy spowodowanego boreliozą z Lyme . J. Zainfekować. Mowić. 1988, 158, 905-906.
- Häupl, T.; Hahn, G.; Rittig, M.; Krause, A.; Schoerner, C.; Schönherr, U.; Kalden, JR; Burmester, GR (1993) Utrzymywanie się Borrelia burgdorferi w tkance więzadłowej od pacjenta z przewlekłą boreliozą z Lyme . Artretyzm. Reum., 36, 1621-1626.
- Battafarano, DF; grzebienie, JA; Enzenauer, RJ; Fitzpatrick, JE (1993) Przewlekłe septyczne zapalenie stawów wywołane przez Borrelia burgdorferi . Clin. Ortopedia. Wzgl. Res., 297, 238-241.
- Middelveen, MJ; Sapi, E.; Burke, J.; Filush, KR; Franco, A.; Feslera, MC; Stricker, RB (2018) Uporczywe zakażenie Borrelią u pacjentów z trwającymi objawami boreliozy . Opieka zdrowotna, 6, 33.
- Sylvie de Martino, „ Europejska Borelioza i Borelioza ”, Le Concours Médical , tom. 126 n O 33,10 listopada 2004 r., s. 1919-1924
- (w) Carrie D. Tibbles, " Czy ten ma pacjenta rumień wędrujący? ” , Journal of American Medical Association , tom. 297 n O 23,20 czerwca 2007, s. 2617-2626
- Speere 2016, op. cit., s. 9-10.
- Frédéric Blanc, „ Neuroborelioza: kiedy o tym myśleć? », La Revue du Praticien - medycyna ogólna , tom. 21, nr . 782-783,2 października 2007, s. 843-846.
- Christine Tranchant, „ Neurolyme: jak postawić diagnozę? », La Revue du Praticien - medycyna ogólna , tom. 33, n o 1022Maj 2019, s. 428-429.
- Steere 2016, op. cit., s. 10-11.
- (i) Yeung C Baranchuk A „Diagnostyka i leczenie choroby z Lyme zapalenie serca”, J Am Coli Cardiol . 2019; 73: 717-26. . DOI : 10.1016 / j.jacc.2018.11.035 .
- Pilly 2017, op. cit., s. 379-380.
- Nicholas A. Crossland , Xavier Alvarez i Monica E. Embers , „ Późna rozsiana choroba z Lyme: powiązana patologia i przetrwanie krętków po leczeniu makaków rezusów ”, The American Journal of Pathology , tom. 188 n O 3,marzec 2018, s. 672-682 ( ISSN 1525-2191 , PMID 29242055 , PMCID 5840488 , DOI 10.1016 / j.ajpath.2017.11.005 , przeczytaj online , dostęp 9 maja 2020 r. )
- (w) Johannes Nemeth, „ Aktualizacja szwajcarskich wytycznych dotyczących zespołu boreliozy po leczeniu ” , Swiss Medical Weekly ,2016( przeczytaj online [PDF] )
- (en) Feder HM, Johnson BJ, O'Connell S. et al. „ Krytyczna ocena „przewlekłej choroby z Lyme ” N Engl J Med . 2007; 357 (14): 1422-30. DOI : 10.1056/NEJMra072023 .
- Paul M. Lantos , „ Przewlekła choroba z Lyme ”, kliniki chorób zakaźnych Ameryki Północnej , tom. 29 N O 2czerwiec 2015, s. 325-40 ( ISSN 0891-5520 , PMID 25999227 , PMCID PMC4477530 , DOI 10.1016 / j.idc.2015.02.006 , czytaj online , dostęp 3 maja 2018 r. ).
- Francois Bricaire " borelioza ", La Revue du Praticien - Medecine Generale , obj. 29 N O 934styczeń 2015, s. 55-57
- MA 2012 , s. 26.
- Steere 2016, op. cit., s. 12 i 32.
- (w) BA Fallon , p. Pavlicová , SW Coffino i C. Brenner , „ Porównanie wyników serologicznych testów na boreliozę z 4 laboratoriów u pacjentów z utrzymującymi się objawami po leczeniu antybiotykami ” , Kliniczne choroby zakaźne , tom. 59 N O 12,15 grudnia 2014, s. 1705-1710 ( ISSN 1058-4838 i 1537-6591 , DOI 10.1093 / cid / ciu703 , czytanie online , dostęp 26 września 2020 )
- „2018: Niszczyciele biofilmów w celu poprawy wykrywania Borrelii za pomocą PCR”
- Steere 2016, op. cit., s. 11-12.
- Feyeux D & Fantin B (2019) Wiadomości na temat leczenia boreliozy . Dziennik Medycyny Wewnętrznej, 40 (4), 226-231 | podsumowanie .
- „Lancet, grudzień 2019: Wykrywanie bezkomórkowego DNA Borrelia burgdorferi w próbkach ludzkiego osocza w celu lepszego diagnozowania wczesnej boreliozy z Lyme”
- (w), Eugene D. Shapiro " Lyme Disease " , The New England Journal of Medicine , tom. 370 n O 181 st maja 2014, s. 1724-1731.
- Paul G. Auwaerter Johan S Bakken Raymond J. Dattwyler i J Stephen Dumler „ Antiscience problemy etyczne i związane z poparcia boreliozy ”, The Lancet. Choroby zakaźne , obj. 11 N O 9,wrzesień 2011, s. 713-719 ( ISSN 1473-3099 , PMID 21867956 , PMCID PMC4489928 , DOI 10.1016 / S1473-3099 (11) 70034-2 , odczyt online , dostęp 3 maja 2018 )
- Joanna Ścieszka , Józefa Dąbek i Paweł Cieślik , „ Zespół po boreliozie ”, Reumatologia , tom. 53, n o 1,2015, s. 46-48 ( ISSN 0034-6233 , PMID 27407225 , PMCID 4847307 , DOI 10.5114 / reum.2015.50557 , przeczytaj online , dostęp 4 czerwca 2020 r. )
- (w) Michael T. Melia, „ Czas na inne podejście do choroby z Lyme i długotrwałych objawów ” , The New England Journal of Medicine , tom. 374 n O 13,31 marca 2016, s. 1277-1278.
- (w) Allison DeLong i Mayla Hsu , „ Oszacowanie łącznej liczby przypadków po leczeniu boreliozy z Lyme w USA, 2016 i 2020 ” na BMC Public Health ,grudzień 2019( ISSN 1471-2458 , PMID 31014314 , PMCID PMC6480773 , DOI 10.1186 / s12889-019-6681-9 , dostępne 24 września 2020 ) ,s. 352
- „ Konferencja konsensusu boreliozy z Lyme 2006 ” , na stronie infectiologie.com (dostęp 4 maja 2018 )
- (en) B. Jaulhac, A. Saunier, E. Caumes, K. Bouiller, Gehanno JF i in. , „ Borelioza z Lyme i inne choroby odkleszczowe. Wytyczne francuskich towarzystw naukowych (II). Biologiczne, lecznicze, uporczywe objawy po udokumentowanej lub podejrzeniu boreliozy z Lyme ” , Medycyna i Choroby Zakaźne ,31 maja 2019 r.( DOI 10.1016 / j.medmal.2019.05.001 )
- Thomas Butler , „ Reakcja Jarischa-Herxheimera po antybiotykowym leczeniu infekcji krętkowych: przegląd ostatnich przypadków i naszego zrozumienia patogenezy ” , „ American Journal of Tropical Medicine and Hygiene” , tom. 96, n o 1,11 stycznia 2017, s. 46-52 ( ISSN 0002-9637 , PMID 28077740 , PMCID PMC5239707 , DOI 10.4269 / ajtmh.16-0434 , czytanie online , dostęp 4 maja 2018 )
- Steere 2016, op. cit., s. 16.
- Steere 2016, op. cit., s. 17.
- Simpson EL, Duenas A, Holmes MW, Papaioannou D, Chilcott „Stymulacja rdzenia kręgowego w przewlekłym bólu pochodzenia neuropatycznego lub niedokrwiennego: przegląd systematyczny i ocena ekonomiczna”; J. Ocena technologii medycznych. 2009 marzec; 13 (17): iii, ix-x, 1-154. ( podsumowanie )
- Shui Y, Tao W, Huang D, Li Y, Fan B. „Stymulacja rdzenia kręgowego w przewlekłym bólu pochodzącym z boreliozy” ; Lekarz bólu. 2012 listopad; 15 (6): 511-4. ( podsumowanie )
- Paul M. Lantos , Eugene D. Shapiro , Paul G. Auwaerter i Phillip J. Baker , „ Nieortodoksyjne terapie alternatywne sprzedawane w celu leczenia choroby z Lyme ” , „ Kliniczne choroby zakaźne: oficjalna publikacja Amerykańskiego Towarzystwa Chorób Zakaźnych” , tom. 60 N O 12,15 czerwca 2015, s. 1776-1782 ( ISSN 1058-4838 , PMID 25852124 , PMCID PMC4490322 , DOI 10.1093 / cid / civ186 , czytanie online , dostęp 4 maja 2018 )
- Steere 2016, op. cit., s. 17 i 33.
- (en-US) Natalie S. Marzec , Christina Nelson , Paul Ravi Waldron i Brian G. Blackburn , „ Poważne infekcje bakteryjne nabyte podczas leczenia pacjentów z diagnozą przewlekłej choroby z Lyme – Stany Zjednoczone ” , MMWR. Raport tygodniowy zachorowalności i śmiertelności , obj. 66 N O 23,16 czerwca 2017, s. 607–609 ( ISSN 0149-2195 i 1545-861X , DOI 10.15585 / mmwr.mm6623a3 , odczyt online , dostęp 8 maja 2018 r. )
- (w) Matthew Wood, The Book of Herbal Wisdom , North Atlantic Books , Berkeley, Kalifornia, 1997 ( ISBN 978-1-55643-232-3 ) .
- Wolf-Dieter Storl ( przetłumaczone z niemieckiego przez Christophe Bernard), Curing boreliozy naturalnie: holistyczne leczenie i praktyczne zastosowania , Paris, Guy Trédaniel ,2013( 1 st ed. 2011 niemiecki c / o Weltbild pod tytułem " Borreliose Natürlich heilen: Ganzheitliche Behandlung und Anwendungen praktische " , a następnie w 2012 roku w języku polskim pod tytułem " Od ziekte van Lyme " ), 274 str. ( ISBN 978-2-8132-0618-3 i 2-8132-0618-0 , zawiadomienie BNF n o FRBNF43668365 , prezentacja on-line )
- (de) Petra Gutmann , „ Borreliose: Natürliche Therapie ” , biuletyn A. Vogel , Teufen „9. Heilpflanzen, die helfen” ,2014( czytaj online [Zecken, Borreliose, FSME: Informationen über Begriffe und Behandlung von Lyme Borreliose und FSME]) Zobacz dziką szczecinę ( dipsacus silvestris ), koci pazur ( uncaria tomentosa ).
- (pl) Brorson O, Brorson SH, „ Ekstrakt z pestek grejpfruta to potężny środek in vitro zwalczający i torbielowate formy Borrelia burgdorferi sensu lato ” , Zakażenie , tom. 35, n o 3,2007, s. 206-8. ( PMID 17565468 ) [ czytaj online ] : kliknij kartę Zajrzyj do środka , aby przeczytać dwie pierwsze strony tekstu.
- https://www.frontiersin.org/articles/10.3389/fmed.2020.00006/full
- https://www.lanutrition.fr/lyme-deux-plantes-qui-tuent-la-bacterie-borrelia
- „Chronimed: niektóre olejki eteryczne wykazują silną aktywność przeciwko fazie stacjonarnej i biofilmowi Borrelia burgdorferi”
- „Granice medycyny: selektywne olejki eteryczne z przypraw lub ziół kulinarnych wykazują wysoką aktywność przeciwko fazie stacjonarnej i biofilmowi Borrelia burgdorferi”
- "2015, Ncbi: Skuteczność ekstraktu z całych liści Stevia Rebaudiana przeciw różnym formom morfologicznym Borrelia Burgdorferi in Vitro"
- Guilhem Denis , „ Kleszcze: zakazany lek na Tic Tox ”, Europa 1 ,27 stycznia 2012( przeczytaj online ) „Sprzedaż produktu, prezentowanego jako środek zapobiegawczy lub leczniczy na ukąszenia kleszczy (choroba z Lyme, borelioza itp.) przez firmę Nutrivital, została właśnie zakazana przez Agencję Produktów Zdrowotnych (Afssaps). Afssaps zwraca uwagę, że produkt ten jest przedmiotem promocji zachwalającej jego działanie terapeutyczne, podczas gdy nie posiada pozwolenia na dopuszczenie do obrotu (AMM) produktu leczniczego i że stwarza również ryzyko neurotoksyczności , nawet jeśli jest przyjmowany doustnie przez krótki czas. "
- Decyzja Afssaps [PDF] , 2012.
- Pryska Ducoeurjoly , „ Tekst : zakaz Tic Tox jest w kontrowersyjnym kontekście ”, Otwory: czasy obywatelskiej „boreliozy”,2 marca 2013 r.( przeczytaj online ) Wywiad z profesorem Christianem Perronne , specjalistą od boreliozy, kierownikiem oddziału chorób zakaźnych szpitala Raymond-Poincaré w Garches (92), przewodniczącym Komisji Specjalistycznej ds. Chorób Zakaźnych Wysokiej Rady Zdrowia Publicznego (HCSP).
- Rand PW i in. (2004) Obfitość Ixodes scapularis (Acari: Ixodidae) po całkowitym usunięciu jelenia z odizolowanej, przybrzeżnej wyspy, endemicznej dla boreliozy . J. Med. Entomol. 41, 779–784
- Gilbert, L. i in. (2012) Wpływ hodowli jeleni na liczebność Ixodes ricinus w Szkocji . Szkoła. Zał. 22, 658–667
- Levi, T. i in. (2012) Jelenie, drapieżniki i pojawienie się boreliozy. Proc. Natl. Acad. Nauka. USA 109, 10942–10947
- KJ Kugeler , RA Jordan , TL Schulze i KS Griffith , „ Czy ubój jelenia białoogonowego zapobiegnie chorobie z Lyme? », Choroby odzwierzęce a zdrowie publiczne , tom. 63 N O 5,sierpień 2016, s. 337-45. ( ISSN 1863-1959 , PMID 26684932 , PMCID PMC4912954 , DOI 10.1111 / zph.12245 , odczyt online , dostęp 5 maja 2018 )
- (w) Meagan F. Vaughn i Steven R. Meshnick , „ Pilot Study oceny skuteczności Długotrwała Permetryna impregnowane odzież Zapobiegania kleszczy ” , przenoszonych przez wektory i chorób odzwierzęcych , vol. 11 N O 7,lipiec 2011, s. 869-875 ( ISSN 1530-3667 i 1557-7759 , DOI 10.1089 / vbz.2010.0158 , przeczytane online , dostęp 24 września 2020 r. )
- (en) Robert Prose , Nicole E Breuner , Tammi L Johnson i Rebecca J Eisen , „ Kontakt podrażnienia i toksyczności odzieży poddanej działaniu permetryny dla Ixodes scapularis, Amblyomma americanum i Dermacentor variabilis Ticks (Acari: Ixodidae) ” , Czasopismo Entomologii Medycznej ,24 maja 2018 r.( ISSN 0022-2585 i 1938-2928 , PMID 29800259 , PMCID PMC6119117 , DOI 10.1093 / jme / tjy062 , czytanie online , dostęp 24 września 2020 )
- (w) Michael K. Faulde Martin Rutenfranz Alexander Keth i Jürgen Hepke , " Badania pilotażowe Oceniając skuteczność fabrycznie leczony, długotrwały permetryna impregnowane odzież dla zapobiegania ukąszenia kleszczy Podczas pracy kleszcza ekspozycji w silnie porażonych wojskowych obszarów szkoleniowych , Niemcy ” , Badania Parazytologiczne , tom. 114 n O 2luty 2015, s. 671-678 ( ISSN 0932-0113 i 1432-1955 , DOI 10.1007 / s00436-014-4232-y , przeczytane online , dostęp 24 września 2020 r. )
- (w) Meagan F. Vaughn , Sheana Whelan Funkhouser , Chang Feng Lin i Jason Fine , „ Długotrwałe mundury impregnowane permetryną ” , American Journal of Preventive Medicine , tom. 46 N O 5,maj 2014, s. 473–480 ( DOI 10.1016 / j.amepre.2014.01.008 , przeczytane online , dostęp 24 września 2020 )
- (w) Cedar Mitchell , Megan Dyer , Feng Chang Lin i Natalie Bowman , „ Skuteczność ochronna odzieży impregnowanej permetryną przed ukąszeniami kleszczy w roku, w którym występuje endemiczna choroba z Lyme: randomizowana próba kontrolna wśród pracowników outdoorowych ” , Journal of Medical Entomology , tom. 57 N O 5,7 września 2020 r., s. 1532-1538 ( ISSN 0022-2585 i 1938-2928 , DOI 10.1093 / JME / tjaa061 , czytać online , dostępne 24 września 2020 )
- (en) Neeta P Connally , Dominic A Rose , Nicole E Breuner i Robert Prose , „ Wpływ noszenia i prania/suszenia odzieży poddanej działaniu permetryny na ich podrażnienie i toksyczność kontaktową dla Nymphal Ixodes scapularis (Acari: Ixodidae) Kleszcze ” , Journal of Medical Entomology , obj. 56, n o 1,8 stycznia 2019, s. 199–214 ( ISSN 0022-2585 i 1938-2928 , PMID 30165532 , PMCID PMC6326861 , DOI 10.1093 / jme / tjy138 , odczyt online , dostęp 24 września 2020 r. )
- Uważaj na kleszcze: zagrożone ogrody , Wiadomości z TWC France;
- (en-US) „ Zapobieganie ukąszeniom kleszczy u ludzi | Borelioza |me CDC ” , na www.cdc.gov (dostęp 5 maja 2018 r. )
- (en) Piesman J, Eisen L. „ Zapobieganie chorobom odkleszczowym ” Annu Rev Entomol . 2008; 53: 323-43.
- (w) Ginsberg HS, M Butler, Zhioua E. „ Skutek ogrodzenia wykluczającego jelenie jest spowodowany obfitością Amblyomma americanum (Acari: Ixodidae) na Fire Island ” New York, USA, J Vector Ecol . 2002; 27: 215-21.13,14.
- (en-US) Daphne Cybele , „ Tick Control: How a Flock of Chickens May Be Your Best Bet ” , na Wide Open Pets ,11 maja 2019 r.(dostęp 12 lipca 2019 )
- (en-US) „ Zapobieganie kleszczom u zwierząt domowych | Borelioza |me CDC ” , na www.cdc.gov ,11 sierpnia 2017 r.(dostęp 5 maja 2018 r. )
- Watson SC, Liu Y, Lund RB, Gettings JR, Nordone SK, McMahan CS i in. (2017) Bayesowski model przestrzenno-czasowy do prognozowania częstości występowania przeciwciał przeciwko Borrelia burgdorferi, przyczynie boreliozy, u psów domowych w przyległych Stanach Zjednoczonych. PLoS ONE 12 (5): e0174428. https://doi.org/10.1371/journal.pone.0174428
- Gétaz L, Loutan L, Mezger N, „ Choroby przenoszone przez kleszcze stąd i gdzie indziej [ Choroby przenoszone przez kleszcze lokalnie i za granicą ] ”, Rev Med Suisse , tom. 8, N O 3402012, s. 974-6. ( PMID 22662624 , przeczytaj online [html] )
- (en-US) „ Usuwanie i testowanie kleszczy | Borelioza |me CDC ” , na www.cdc.gov ,10 sierpnia 2017 r.(dostęp 5 maja 2018 r. )
- Na pudełku z dwoma „usuwaczami kleszczy”, produkowanymi, sprzedawanymi w aptekach, z laboratoriów Clément-Thékan w Montrouge (Francja) jest wyraźnie napisana instrukcja, aby powoli obracać się w ODWRÓCĄ stronę wskazówek zegarka . W rzeczywistości musisz wybrać kierunek obrotu i obrócić instrument w tym kierunku, w razie potrzeby dwa lub trzy obroty lub więcej, bez zmiany kierunku podczas operacji, aby kleszcz odpadł. Przeciwnie do ruchu wskazówek zegara (jak do odkręcania) byłoby wygodniejsze dla osób praworęcznych, a drugie (jak do przykręcania) dla osób leworęcznych: najczęściej zadawane pytania dotyczące szczypiec kleszczowych .
- (w) „ profilaktyka ukąszeń przez kleszcza (s. 20) ” , na cdc.gov (dostęp 5 maja 2018 r. )
- Monica E. Embers i Sukanya Narasimhan , „ Szczepienie przeciwko boreliozie: przeszłość, teraźniejszość i przyszłość ”, Frontiers in Cellular and Infection Microbiology , tom. 3,12 lutego 2013 r.( ISSN 2235-2988 , PMID 23407755 , PMCID PMC3569838 , DOI 10.3389 / fcimb.2013.00006 , czytaj online , dostęp 6 maja 2018 r. )
- (w) Angela K. Shen , Paul S. Mead i Charles B. Beard , " The choroby z Lyme Szczepionka-A Public Health Perspective " , Clinical Infectious Diseases , tom. 52, n o suppl_3,1 st lutego 2011, s247 – s252 ( ISSN 1537-6591 i 1058-4838 , DOI 10.1093 / cid / ciq115 , czytanie online , dostęp 24 września 2020 )
- L. E. NIGROVIC i KM THOMPSON , „ Szczepionka z Lyme: przestroga ”, „ Epidemiologia i infekcje” , tom. 135 n o 1,styczeń 2007, s. 1-8 ( ISSN 0950-2688 , PMID 16893489 , PMCID PMC2870557 , DOI 10.1017 / S0950268806007096 , odczyt online , dostęp 6 maja 2018 r. )
- (w) Hanner, M., W. Schüler, A. Meinke, U. Lundberg, Plos One Projektowanie i rozwój nowej szczepionki chroniącej przed boreliozą z Lyme , PLoS ONE 9 (11): e113294. Doi: 10.1371 / journal.pone.0113294.
- (w) Stanley A Plotkin, " Potrzeba nowego Lyme Disease Vaccine " , The New England Journal of Medicine , tom. 375 n O 10,8 września 2016, s. 911-913
- Joseph Martin , „ Szczepionka przeciwko boreliozie: francuskie laboratorium ma na celu komercjalizację do 2025 ” , w RSE Magazine (dostęp 4 sierpnia 2020 r . ) .
- Maria Gomes-Solecki , „ Blokowanie przenoszenia patogenu u źródła: ukierunkowane na zbiornik szczepionki oparte na OspA przeciwko Borrelia burgdorferi ”, Frontiers in Cellular and Infection Microbiology , tom. 4,26 września 2014( ISSN 2235-2988 , PMID 25309883 , PMCID PMC4176399 , DOI 10.3389 / fcimb.2014.00136 , czytaj online , dostęp 24 września 2020 r. )
- Cees C Van den Winjngaard et al. (2017) Koszt boreliozy z Lyme . European Journal of Public Health, 27, 3, s. 538-547. doi: 10.1093 / eurpub / ckw269
- Lohr IB (2015) Epidemiologia i koszty opieki szpitalnej przy boreliozie z Lyme w Niemczech: Wnioski z analizy bazy danych wykorzystania opieki zdrowotnej . Kleszcze i choroby odkleszczowe, 6, 1, s. 56-62. doi: 10.1016 / j.ttbdis.2014.09.004
- Alison Tonks , „ Wojny z boreliozą ”, British Medical Journal , tom. 335 n O 7626,3 listopada 2007 r., s. 910-912 ( ISSN 0959-8138 , PMID 17974685 , PMCID PMCPMC2048873 , DOI 10.1136 / bmj.39363.530961.AD , przeczytaj online , dostęp 9 czerwca 2019 r. )
- C. Eldin , A. Raffetin , K. Bouiller i Y. Hansmann , „ Przegląd europejskich i amerykańskich wytycznych dotyczących diagnozy boreliozy z Lyme ”, Medecine Et Maladies Infectieuses , tom. 49 N O 2marzec 2019, s. 121-132 ( ISSN 1769-6690 , PMID 30528068 , DOI 10.1016 / j.medmal.2018.11.011 , czytanie online , dostęp 9 maja 2020 )
- (w) J Nemeth , E Bernasconi , U Heininger i Pan Abbas , „ Aktualizacja szwajcarskich wytycznych dotyczących zespołu boreliozy po leczeniu ” , Swiss Medical Weekly ,5 grudnia 2016( ISSN 1424-7860 i 1424-3997 , DOI 10.4414 / smw.2016.14353 , czytaj online , dostęp 24 września 2020 r. )
- (w) Samuel Shor , Christine Green , Beatrice Szantyr i Steven Phillips , „ Przewlekła choroba z Lyme: definicja oparta na dowodach ILADS opracowana przez Grupę Roboczą ” , Antybiotyki , tom. 8, N O 4,16 grudnia 2019 r., s. 269 ( ISSN 2079-6382 , PMID 31888310 , PMCID PMC6963229 , DOI 10.3390 / antybiotyki8040269 , czytaj online , dostęp 24 września 2020 )
- A. Kersten , C. Poitschek , S. Rauch i E. Aberer , „ Wpływ penicyliny, ceftriaksonu i doksycykliny na morfologię Borrelia burgdorferi ”, Środki przeciwdrobnoustrojowe i chemioterapia , tom. 39 N O 5,maj 1995, s. 1127–1133 ( ISSN 0066-4804 , PMID 7625800 , PMCID PMC162695 , DOI 10.1128 / aac.39.5.1127 , odczyt online , dostęp 24 września 2020 r. )
- (w) Vera Preac Mursic Sylvia Reinhardt , Bettina Wilske i U. Busch , „ Trening i uprawa odmian sferoplastu Borrelia burgdorferi w formie L ” , Infekcja , tom. 24 N O 3,maj 1996, s. 218-226 ( ISSN 0300-8126 i 1439-0973 , DOI 10.1007 / BF01781096 , przeczytane online , dostęp 24 września 2020 r. )
- (w) Judith Miklossy Sandor Kasas Anne D Zurn i Sherman McCall , „ Utrzymujące się atypowe i torbielowate formy Borrelia burgdorferi i miejscowe zapalenie w neuroboreliozie z Lyme ” , Journal of Neuroinflammation , tom. 5, n O 1,2008, s. 40 ( ISSN 1742-2094 , PMID 18817547 , PMCID PMC2564911 , DOI 10.1186 / 1742-2094-5-40 , odczyt online , dostęp 24 września 2020 r. )
- Paul M. Lantos , Paul G. Auwaerter i Gary P. Wormser , „ Systematyczny przegląd wariantów morfologicznych Borrelia burgdorferi nie wspiera roli w przewlekłej chorobie z Lyme ”, Kliniczne choroby zakaźne: oficjalna publikacja Amerykańskiego Towarzystwa Chorób Zakaźnych , tom. 58 N O 5,1 st marca 2014, s. 663-671 ( ISSN 1058-4838 , PMID 24336823 , PMCID PMC3922218 , DOI 10.1093 / cid / cit810 , odczyt online , dostęp 8 maja 2018 r. )
- Natalie Rudenko , Maryna Golovchenko , Katerina Kybicova i Marie Vancova , „ Metamorfozy krętków boreliozy: zjawisko przetrwalników Borrelii ”, Pasożyty i wektory , tom. 12,16 maja 2019 r.( ISSN 1756-3305 , PMID 31097026 , PMCID 6521364 , DOI 10.1186/s13071-019-3495-7 , przeczytaj online , dostęp 18 maja 2020 r. )
- Paul Lantos przedstawia się jako specjalista w zakresie wykorzystania GIS w epidemiologii; Starszy autor raportu (2010) Panelu Przeglądu Wytycznych Choroby z Lyme dla Amerykańskiego Towarzystwa Chorób Zakaźnych. Współprzewodniczył panelowi (30 członków) na temat wytycznych dotyczących choroby z Lyme (autorów American Academy of Neurology, American College of Rheumatology i Infectious Diseases Society of America).
- (w) Erica Weitzner , Donna McKenna , John Nowakowski i Carol Scavarda , „ Długoterminowa ocena objawów pozabiegowych u pacjentów z wczesną boreliozą potwierdzoną kulturowo ” , Kliniczne choroby zakaźne , tom. 61 N O 12,15 grudnia 2015, s. 1800-1806 ( ISSN 1058-4838 i 1537-6591 , PMID 26385994 , PMCID PMC4657537 , DOI 10.1093 / cid / civ735 , odczyt online , dostęp 24 września 2020 )
- (w) Erica Weitzner , Paul Visintainer i Gary P. Wormser , „ Porównanie samców i samic z wczesną boreliozą potwierdzoną w hodowli przy prezentacji i po 11-20 latach od diagnozy ” , Diagnostic Microbiology and Infectious Disease , tom. 85, n o 4,sierpień 2016, s. 493-495 ( DOI 10.1016 / j.diagmikrobio.2016.04.012 , czytaj online , dostęp 24 września 2020 )
- (w) „ Przeszłe wydarzenia wspierające chorobę z Lyme ” .
- (w) " Oceny dowodów i wytyczne dotyczące boreliozy z Lyme: postępowanie kliniczne w przypadku znanych ukąszeń kleszczy, wysypek i przetrwałego rumienia wędrującego. | National Guideline Clearinghouse ” , na stronie www.guideline.gov (dostęp 8 lutego 2017 r. )
- Y. Hansmann, „ Czy przewlekła choroba z Lyme istnieje?” », La Revue du Praticien , t. 66,wrzesień 2016, s. 711-714.
- MA 2014 , s. 41-42
- „ Sprawozdanie z działalności kwiecień 2018 – marzec 2019 ” , na francelyme.fr (dostęp 26 lipca 2019 )
- MA 2014 , s. 44.
- MA 2014 , s. 46.
- „ konsensus 2006 ”
- MA 2014 , s. 39.
- MA 2014 , s. 46-47 ..
- „ Choroba z Lyme: Matthias podczas strajku głodowego domaga się 'prawa do wyleczenia' ”, The Obs ,2016( przeczytaj online , konsultacja 11 maja 2018 r. )
- „ Choroba z Lyme: okrzyk alarmowy 100 lekarzy: „Istnieje nagły wypadek ”, The Obs ,2016( przeczytaj online , konsultacja 11 maja 2018 r. )
- " Choroba z Lyme: długa walka profesora Perronne ", leparisien.fr ,3 lutego 2017( przeczytaj online , konsultacja 11 maja 2018 r. )
- „ Choroba z Lyme ” : „Musiałem przedstawić swoje akta jako zwierzę ”, leparisien.fr ,3 lutego 2017( przeczytaj online , konsultacja 11 maja 2018 r. )
- „ podsumowanie planu 2016 ”
- „ Choroba z Lyme: pilna potrzeba aktualizacji zaleceń ” [wideo] na Medscape (dostęp 3 lipca 2020 r . ) .
- „ Choroba z Lyme: dlaczego Francja jest tak późno ”, The Huffington Post ,13 lipca 2016( przeczytaj online , konsultacja 11 maja 2018 r. )
- " Choroba z Lyme: pozycja SPILF - Borelioza: pozycja " , na www.infectiologie.com (dostęp 8 lutego 2017 )
- „ Wnioski dotyczące boreliozy ” , na academie-medecine.fr (dostęp 7 maja 2018 r. )
- „ Haute Autorité de Santé - Lyme Borreliosis and other tick-borne disease ” , na www.has-sante.fr (dostęp 5 lipca 2018 r. )
- " Komunikat prasowy z 2 lipca 2018 r.:" Aktualizacja Haute Autorité de Santé (HAS) na temat boreliozy: reakcje i rozczarowanie Narodowej Akademii Medycznej "- Narodowa Akademia Medyczna | Instytucja w swoim czasie ”, Narodowa Akademia Medyczna | Instytucja w swoim czasie ,2 lipca 2018( przeczytaj online , konsultacja 4 sierpnia 2018 )
- „Informacja prasowa wszystkich towarzystw naukowych zajmujących się leczeniem chorób przenoszonych przez kleszcze”, 19 lipca 2018 r .
- Science et Avenir (2019) Borelioza: sytuacja staje się wszechobecna ; Olivier Hertel; 04.08.2019
- Ex dla francuskojęzycznej literatury medycznej: z Scholar
- Nie mylić z zaniżaniem, choroba może być diagnozowana i leczona (słusznie lub niesłusznie) bez zgłaszania jej do systemów nadzoru. Zobacz https://www.cdc.gov/lyme/stats/humancases.html
- „ Tygodniowy biuletyn epidemiologiczny, 7 maja 2019 ” , na stronie invs.santepubliquefrance.fr (dostęp 9 czerwca 2019 )
- medicalXpress (2018) Wykryte luki w profilaktyce i zarządzaniu chorobami odkleszczowymi opublikowano 6 września 2018 r.
- Paris Match , „ Choroba z Lyme: zamaskowany zabójca 1/2 ” , na parismatch.com (dostęp 25 czerwca 2021 r. )
- „ Czy rozprzestrzenianie się boreliozy jest wynikiem eksperymentów wojskowych USA?” » , na www.franceinter.fr (konsultacja 26 czerwca 2021 )
- „ Czy wojsko USA stworzyło boreliozę?” » , On Sciences et Avenir (dostęp 25 czerwca 2021 )
- " Czy nieudany eksperyment może być przyczyną epidemii boreliozy w Stanach Zjednoczonych?" » , Na SudOuest.fr (dostęp 25 czerwca 2021 )
- Adrien Sénécat, „ Kim naprawdę jest Christian Perronne, odnoszący się do lekarza spiskowców?” : kierownik oddziału chorób zakaźnych w szpitalu w Garches jest naukowym zapleczem dokumentalnego Napadu i wyznawcą „teorii alternatywnych ” , Le Monde , 18-19 listopada 2020 r. ( czytaj online , konsultacja 6 kwietnia 2021 r. ), por. dział zatytułowany "Adept w teoriach alternatywnych " .
- Isabelle Léouffre (artykuł zaktualizowany5 stycznia 2017), " Borelioza: zamaskowany zabójca (1/2) ", Paris Match "Rzeczywistość czy legenda? Uważa się, że borelioza jest spowodowana manipulacją genetyczną kleszczy ”,14 czerwca 2016( przeczytaj online , skonsultowano 7 kwietnia 2021 r. ).
- Anne-Laure Barret, „ Choroba z Lyme, spisek stosowany wobec roztoczy ”, Le Journal du dimanche , 18 września 2016 z modyfikacją i aktualizacją 21 czerwca 2017 ( czytaj online , konsultowane 28 kwietnia 2020 ).
- " Borelioza, wyimaginowana choroba? », Actu.fr - L'Orne Hebdo , Normandia,26 maja 2016( przeczytaj online , skonsultowano 6 kwietnia 2021 r. ).
- ladepeche.fr, „ We łzach Avril Lavigne opowiada o swojej walce z boreliozą ”, La Dépêche ,30 czerwca 2015( przeczytaj online , skonsultowano 3 lipca 2020 r. ).
- " Avril Lavigne o boreliozie:" To były najgorsze lata mojego życia" - Elle " , na elle.fr ,12 września 2018 r.(dostęp 3 lipca 2020 r . ) .
- RTL Newmedia , " Shania Twain z boreliozą zaniemówiła: 'Naprawdę myślałem, że to koniec mojej kariery' ", Ludzie RTL ,17 lipca 2017( przeczytaj online , skonsultowano 23 września 2018 )
- (w) Steve Ginsburg, „ Choroba z Lyme nigdy nie jest daleko od myśli gwiazdy WNBA Delle Donne ” , Yahoo,15 września 2015(dostęp 15 września 2015 )
- (en) http://www.dailymail.co.uk/tvshowbiz/article-3265978/Bella-Anwar-Hadid-battling-Lyme-disease-mom-Yolanda-Foster-reveals.html
- " 8 gwiazdek ofiar boreliozy " , na Medicite.fr ,11 grudnia 2017(dostęp 5 lipca 2018 )
- „ Choroba z Lyme: gwiazdy dotknięte chorobą ” , na Doctissimo.fr (dostęp 5 lipca 2018 r. )
- (w) " Alec Baldwin myślał, że umrze na boreliozę. Co należy wiedzieć o chorobie przenoszonej przez kleszcze ” , na Health.com (dostęp 25 grudnia 2018 r. )
- „ Choroba z Lyme: gwiazdy dotknięte chorobą ” na Doctissimo (dostęp 25 grudnia 2018 r. )
- „ Choroba z Lyme: rowerzysta wysokiego szczebla prawie zatrzymał się z powodu kleszcza ” , na www.pourquoiocteur.fr (dostęp 30 lipca 2019 r. )
- " krzak-leczony-na-choroba-boreliozy-biały dom "
- " Fédrigo cierpiał na infekcję bakteryjną " , na velochrono.fr ,27 lipca 2011(dostęp 27 lipca 2011 )
- Prisma Media , „ Justin Bieber ujawnia, że ma chorobę z Lyme – Oto jest ” , na Ici.fr (dostęp 9 stycznia 2020 r. )
- „ richard-gere-lyme-choroba ”
Zobacz również
Bibliografia
- “ MA. Borelioza z Lyme ' ,2014(dostęp 11 maja 2018 r . ) .
- Judith Albertat , Borelioza: moja droga do zdrowia , Vergèze, Thierry Souccar ,2012, 224 s. ( ISBN 978-2-36549-001-6 ).
- Chantal Perrin i Roger Lenglet , przypadek boreliozy: dochodzenie , Arles, Actes Sud ,2016, 155 pkt. ( ISBN 978-2-330-05800-5 , prezentacja online ).
- Christian Perronne , Prawda o boreliozie: ukryte infekcje, strzaskane życie: ku nowej medycynie , Paryż, Odile Jacob ,2017, 298 s. ( ISBN 978-2-7381-3509-4 , prezentacja online ).
Filmografia
- Ryszard Hunka, scenariusz i reżyseria; Erna Buffie & Merit Jensen-Carr, produkcja; Sandra Moore, kierownik produkcji; David McGunigal, wydawnictwo; Annick Bergeron, narracja, Tajemnica boreliozy , Canada Media Fund / Rogers Documentary and Cable Network Fund / CBC / Francja 5 ,10 października 2013 r.„W ciągu ostatniej dekady borelioza, tajemnicza choroba przenoszona przez kleszcze, rozprzestrzeniła się w Kanadzie w alarmującym tempie. Dokument bada tę niszczycielską plagę, często błędnie diagnozowaną i przez to źle leczoną, która nadal budzi kontrowersje. Badanie tajemnicy medycznej. » ( Przeczytaj online [wideo] )
- Borelioza: kiedy atakują kleszcze! Francuski dokument wyemitowany we Francji 5 w 2014 roku i wyprodukowany w 2014 roku 52'. Strona internetowa (opis) .
- Axel w krainie wyimaginowanych pacjentów , francuski dokument wyemitowany we France 3 Pays de la Loire, listopad 2020, 52 min . „ Axel w krainie wyimaginowanych pacjentów ” , na france.tv .
Powiązane artykuły
- Eko-epidemiologia
- Pojawiająca się choroba
- Borelioza
- Choroby odkleszczowe
- Zespół aktywacji komórek tucznych
Linki zewnętrzne
- Krajowe badanie dotyczące mapowania zgryzu we Francji
- " Borelioza " , Ministerstwo Spraw Społecznych i Zdrowia ( Francja ) ,18 stycznia 2017(dostęp 26 stycznia 2017 )
- Jean-Paul Krivine , „ choroba z Lyme: między psychozy i fałszywych informacji ” , SPS n o 321 , na pseudo-sciences.org , AFIS,lipiec 2017(dostęp 15 sierpnia 2017 )
- Aurélie Haroche , „ Choroby bez boreliozy”: nasze społeczeństwo zignorowało cierpienie „ w Medicine International Journal” ,28 marca 2018(dostęp 6 kwietnia 2018 )
- https://socialyme.com blog i informacje o boreliozie
- Ewidencja organów :
- Uwagi w ogólnych słownikach lub encyklopediach :
- Zasoby związane ze zdrowiem :
- Tezaurus NCI
- Orphanet
- (pl) Ontologia chorób
- (en) ChorobyDB
- (en + es) Centrum Informacji Genetycznych i Chorób Rzadkich
- (en) Nagłówki tematów medycznych
- (pl + es) MedlinePlus
- (cs + sk) WikiSkrypcja