Endometrioza
Endometrioza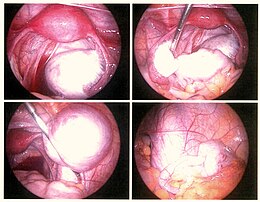
| Specjalność | Ginekologia |
|---|
| CISP - 2 | X99 |
|---|---|
| ICD - 10 | N80 |
| CIM - 9 | 617,0 |
| OMIM | 131200 |
| ChorobyDB | 4269 |
| MedlinePlus | 000915 |
| eMedycyna | 271899 i 795771 |
| eMedycyna | med / 3419 ped / 677 emerg / 165 |
| Siatka | D004715 |
| Lek | Danazol , hydroksyprogesteron , leuprorelina , noretindron , dioctan etynodiolu ( w ) , dezogestrel ( w ) , nafarelinę ( w ) , gosereliny octan ( w ) , lewonorgestrel , etonogestrel ( w ) , goserelinę , etynyloestradiol / noretyndronu ( d ) , medroksyprogesteron ( en ) , leuprorelina i etisteron ( en ) |
| Pacjent z Wielkiej Brytanii | Endometrioza-pro |
Endometrioza jest chorobą związany z obecnością tkanki, podobną do błony śluzowej macicy poza macicą. Może czasami powodować wyniszczający ból i problemy z niepłodnością .
Zjawisko to obserwuje się głównie w jamie otrzewnej i jajnikach . Tkanka ektopowa znajduje się również na narządach trawiennych, w tym odbytnicy , pęcherzu moczowym , a nawet nerkach , przeponie , otrzewnej i wyjątkowo w płucach , tkankach miękkich , kościach i mózgu . Tkanka endometrium jest wrażliwa na hormony. Podobnie jak endometrium , podąża za cyklem menstruacyjnym .
Endometrioza, po raz pierwszy opisana przez Karela Rokitansky'ego w 1860 roku, jest ogólnie źle rozumianą chorobą ginekologiczną. Jej sposób powstawania i rozwoju dał początek wielu hipotezom; jego etiologia , ewolucja, patofizjologia są nadal przedmiotem badań.
W 2021, we Francji Ministerstwo Zdrowia rozpoczęło kampanię uświadamiającą dla personelu publicznego i służby zdrowia.
Epidemiologia
Szacuje się, że 10-20% kobiet cierpi na endometriozę. Jednak nie wszystkie z nich są diagnozowane, ponieważ wiele osób cierpi na niezbyt rozległe formy. Endometrioza jest przyczyną prawie połowy bolesnych miesiączek ( bolesne miesiączkowanie ). Ponadto 5 do 15% przypadków niepłodności lub niepłodności przypisuje się endometriozie. Endometrioza powodowałaby problemy z reprodukcją nawet w 50% przypadków.
Częstość występowania endometriozy wzrasta wraz z wiekiem. Dotyka głównie kobiet około trzydziestki, ale mimo to można ją spotkać już w wieku młodzieńczym. Częściej występuje w późnej menopauzie lub u kobiet, które wcześnie przeszły pierwszą miesiączkę.
Jego częstotliwość wydaje się rosnąć w krajach rozwiniętych, ale nie wiadomo, czy jest to prawdziwy wzrost, czy lepsza diagnoza. Chociaż niezwykle rzadko, przypadki endometriozy odnotowano również u mężczyzn.
Hipotetyczny mechanizm
Jeśli dokładna przyczyna (etiologia) pozostaje do tej pory nieznana, istnieją różne hipotezy wyjaśniające genezę endometriozy:
Hipoteza refluksu menstruacyjnego
Hipoteza Johna A. Sampsona (w) , zaproponowana w 1921 roku, sugeruje, że przyczyną endometriozy jest refluks krwi. Rzeczywiście, podczas menstruacji krew menstruacyjna może nie przepływać całkowicie przez pochwę: część tej krwi może wrócić do rurek i zalać jamę otrzewną. Krew ta naturalnie zawiera żywe komórki endometrium, które dzięki różnym enzymom (MMP lub metaloproteinazy macierzy) można przeszczepić na tkankę otrzewnej lub inne narządy (trochę jak komórki rakowe).
Różne elementy przemawiają za tą hipotezą o przeszczepieniu refluksu jajowodowego, w tym fakt znalezienia krwi laparoskopowo w ślepej uliczce Douglasa podczas menstruacji, a także pojawienie się komórek endometrium w płynie dializacyjnym otrzewnowym u kobiet poddawanych dializie otrzewnowej.
Hipoteza metaplastyczna
Drugi zestaw hipotez rozważa metaplazję komórek obcych dla endometrium. Hipoteza metaplastyczna celomii zakłada przekształcenie tkanek otrzewnej, która obejmuje narządy znajdujące się w jamie brzusznej, tkanki pochodzące z tkanki embriologicznej zwanej celomią i posiadające komórki pluripotencjalne. Komórki te miałyby zdolność różnicowania się i przechodzenia metaplastycznej transformacji do innych tkanek, takich jak tkanka endometrium. Bodźce zdolne do generowania tego zróżnicowania pozostają nieznane.
Bardzo bliską hipotezą jest indukcja, która przewiduje przekształcenie komórek otrzewnej pod wpływem czynników hormonalnych lub immunologicznych.
Trzecia hipoteza opiera się na metaplazji szczątków przewodu Müllera pod wpływem estrogenu.
Odkrycie przypadków endometriozy u kobiet pozbawionych endometrium iu mężczyzn leczonych wysokimi dawkami estrogenu doprowadziło ostatnio do wyobrażenia sobie czwartej ścieżki, metaplazji z ektopowych komórek macierzystych lub komórek progenitorowych z rdzenia kręgowego.
Hipoteza przerzutów
Ostatnia wymieniona hipoteza to teoria transplantacji lub indukcji. Sugeruje, że podczas menstruacji różne naczynia (tętniczki spiralne, naczynia limfatyczne itp.) zasysają komórki endometrium do krążenia ogólnoustrojowego i powodują roje w całym ciele. Ta hipoteza ma tę zaletę, że wyjaśnia występowanie endometriozy w wielu lokalizacjach.
Ponieważ żadna hipoteza nie jest w stanie sama wyjaśnić wszystkich lokalizacji, prawdopodobne jest, że te trzy mechanizmy mogą ze sobą współpracować.
Trzy ważne czynniki, które odgrywają rolę to:
- obecność refluksu krwi menstruacyjnej do jamy otrzewnej;
- obecność nieefektywnych (nie immunoniekompetentnych) makrofagów lub przekroczonych ilości do wchłonięcia;
- fakt bycia regulowanym, a więc posiadania miesiączki.
Hipotezy etiologiczne
Hipoteza autoimmunologiczna
Pomimo wykazania licznych anomalii układu odpornościowego ( czynnik martwicy nowotworu , interleukiny itp.) nigdy nie znaleziono przeciwciał specyficznych dla endometriozy, ani żadnego związku ze znaną poważną patologią immunologiczną takie jak zapalenie tarczycy Hashimoto , reumatoidalne zapalenie stawów , zespół antyfosfolipidowy … A nawet jeśli występują nieprawidłowości w miejscowej odporności, nie ma sposobu, aby powiedzieć, czy jest to przyczyna, czy problem.
Toksyczna hipoteza
W dioksyny zostały pobierana z niektórymi argumentami. Ale w 2009 roku nie ustalono nic bardziej przekonującego.
Założenie środowiskowe
Wśród rozważanych hipotez jest rola narażenia na niektóre toksyczne produkty lub zanieczyszczenia środowiska. W szczególności może to dotyczyć pożywienia i/lub narażenia (prawdopodobnie in utero, w dzieciństwie lub w okresie dojrzewania) na czynniki zaburzające gospodarkę hormonalną , ale żadna z tych hipotez nie stała się jak dotąd przedmiotem mocnych dowodów naukowych (w szczególności hipoteza o antykoncepcji). pigułka na czas wymieniony jako prowokator została unieważniona). Badania nad możliwymi powiązaniami między ftalanami (lub ich metabolitami), płodnością, nieprawidłowościami żeńskiego układu rozrodczego, przedwczesnym dojrzewaniem lub endometriozą sugerują związek między stężeniem ftalanów lub ich metabolitów w osoczu lub moczu a endometriozą.
- Jedno z badań silnie sugerowało, że narażenie na ftalany , zwłaszcza znajdujące się w tamponach , może prowadzić do endometriozy.
- We Włoszech Cobellis i in. (2003) porównali poziomy we krwi dwóch ftalanów ( DEHP i MEHP ) u 35 kobiet będących ofiarami zmian endometrialnych i 24 kobiet bez zdiagnozowanej endometriozy, które konsultowały się z powodu torbieli jajników lub regularnego bólu miednicy (ale bez problemów z rozrodem a priori). DEHP i MEHP były obecne we krwi większości kobiet, przy czym mediana poziomu DEHP była ponad 3 razy wyższa u kobiet z endometriozą (0,57 mg/l) w porównaniu z grupą kontrolną (0,18 mg/l). Nie odnotowano różnicy w przypadku MEHP.
- W Indiach Reddy i in. (2006) zbadali poziom ftalanów we krwi 49 niepłodnych pacjentek z endometriozą miednicy (rozpoznanej za pomocą laparoskopii ), porównując je z 38 niepłodnymi kobietami i 21 płodnymi kobietami (u których również wykonano laparoskopię, ale z innych powodów. ginekologicznie). Średnie poziomy DEHP, DNOP, BBP i DBP były wyższe u pacjentek z endometriozą (odpowiednio 2,44, 3,32, 0,66 i 0,44 mg/l) niż w 2 grupach kobiet bez endometriozy. endometrioza.
- Itoh i in. badali w 2009 r. możliwą korelację między ftalanami w moczu a nasileniem endometriozy u 137 Japonek z problemami niepłodności i zdiagnozowanymi za pomocą laparoskopii. 6 metabolitów oznaczanych ilościowo w pierwszym porannym moczu (MEP, MBP, MEHP, MEHHP, MEOHP, MBzP) znaleziono w prawie wszystkich próbkach (97% dla MBzP). Najwyższe mediany stężeń tych metabolitów obserwowano u pacjentek z najcięższą endometriozą, ale analizy uwzględniające indywidualne różnice w rozcieńczeniu moczu ( kreatyniną ) nie wykazały zależności dawka-odpowiedź.
Pierwsze 3 badania mają charakter opisowy i nie eliminują niektórych czynników zakłócających, a dodatkowo ogranicza je fakt, że okres półtrwania ftalanów we krwi jest krótki (mniej niż godzina w przypadku DEHP) i dlatego nie odzwierciedla rzeczywistego ekspozycja w tym czasie, a jeszcze mniejsza ekspozycja w przeszłości (może być to również ekspozycja wewnątrzmaciczna lub młodzieżowa). Ponadto w niektórych przypadkach sprzęt używany do pobierania próbek krwi mógł sam zawierać ftalany zanieczyszczające próbkę przedstawioną do analizy. Natomiast Itoh i in. użył standaryzowanego kwestionariusza zaprojektowanego w celu zajęcia się różnymi czynnikami zakłócającymi. Dowody na możliwe istnienie związku między ftalanami a endometriozą są jak dotąd bardzo ograniczone.
Hipoteza zakaźna
Chociaż nigdy nie wykazano, etiologia zakaźna pozostaje prawdopodobna. Byłoby to raczej związane z wirusowymi lub patogennymi zjawiskami typu prionowego .
Hipoteza genetyczna
Hipoteza genetyczna była rozważana od wielu lat. Liczne publikacje wykazały częstsze występowanie wariantów genetycznych u pacjentek z endometriozą. Mutacja w genie Kras (gen stymulujący wzrost i proliferację tkanek) na poziomie let-7 zwiększałaby ryzyko rozwoju endometriozy. Mutacje w innych genach zachodziłyby w podobny sposób. Wszystko to sugeruje, że pewne warianty genetyczne odgrywają rolę ułatwiającą lub hamującą rozwój endometriozy. Jednak endometrioza nie jest chorobą genetyczną, nawet jeśli częstość występowania jest wyższa u córek lub sióstr pacjentki z endometriozą.
Aspekt
W większości przypadków endometrioza zlokalizowana jest poza macicą. Może jednak znajdować się również w mięśniu macicy. To się nazywa adenomioza .
Endometrioza może przybierać bardzo różne aspekty w zależności od rodzaju zmian, ich rozległości lub dotkniętych narządów. Różnice te podlegają własnej klasyfikacji.
Rodzaje zmian
- Powierzchowne zmiany grudkowate są stosunkowo niebieskawe, czerwone lub białe na powierzchni otrzewnej lub jajników. Mierzą kilka milimetrów i nie wnikają w głąb.
- Torbiele jajnika lub endometrioma powstają przez stopniowe włączanie powierzchownych zmian do jajnika. Te cysty powstają, ponieważ endometrioza (podobnie jak endometrium) krwawi podczas menstruacji. Te cysty, czasami nazywane „czekoladowymi” ze względu na ich brązowy kolor, są wypełnione płynem pochodzącym z tej starej krwi. Mogą mierzyć od 15 mm do ponad 10 cm .
- Guzki głębokie: są to zmiany, które dogłębnie naciekają narząd lub obszar podotrzewnowy. Nadal istnieje wielka niepewność, czy te głębokie guzki są ewolucją guzków powierzchownych, czy też są natychmiast tworzone w tej formie. Jednak wszystko wskazuje na to, że oba rodzaje treningu są możliwe. Uprzywilejowanymi lokalizacjami tych głębokich guzków są więzadła maciczno-krzyżowe (więzadło łączące macicę z kością krzyżową), okolica odbytniczo-pochwowa, pochwa, odbytnica, dołeczek jajnika i więzadła szerokie, rzadziej pęcherz moczowy czy esicy, a nawet rzadziej jakikolwiek inny narząd jamy brzusznej. Wielkość tych guzków waha się od kilku milimetrów do 5 lub 6 centymetrów.
- Zrosty między narządami: endometrioza ma tendencję do „sklejania” narządów przez zjawiska zapalne. W przeciwieństwie do zrostów poinfekcyjnych są to zrosty bardzo ciasne i silnie unaczynione. Najczęstsze lokalizacje znajdują się pod jajnikami za macicą i między macicą a jajnikiem, ale możliwe są wszystkie lokalizacje.
Dotknięte narządy
Osobliwością endometriozy jest jej polimorfizm. Endometrioza może ograniczać się do kilku milimetrowych, powierzchownych guzków na więzadłach maciczno-krzyżowych, ale może sięgać nawet do obustronnych torbieli związanych z głębokimi guzkami i zrostami obejmującymi całą miednicę i tworząc tak zwaną zamrożoną miednicę . Możliwi są wszyscy pośrednicy, w tym pojedyncze ataki jednostronne.
Rozszerzenie zmian i klasyfikacje
Rozszerzenie zmian zarówno w głąb, jak i w liczbie narządów, których dotyczyły, logicznie skłoniło do zaproponowania klasyfikacji. Pierwszą zaproponował Kistner około 1960 r., a drugą Da Costa w 1973 r. Zniknęły one na rzecz klasyfikacji AFS ( American Fertility Society ) opublikowanej w 1978 r. i zrewidowanej w 1995 r.
Ta klasyfikacja (r-AFS) umożliwia przypisanie punktów w zależności od lokalizacji zmian na otrzewnej, jajowodach, jajnikach i ślepej ubytku Douglasa w zależności od ich wielkości i głębokości. W ten sam sposób uwzględnia zrosty według ich rozciągnięcia, ich rodzaju i rozciągnięcia dla każdego narządu. Punkty te są sumowane w celu uzyskania ogólnego wyniku. Na podstawie tego wyniku endometriozę dzieli się na cztery etapy:
- etap 1 lub minimalny dla punktów od 1 do 5
- stopień 2 lub łagodny dla ocen od 6 do 15
- etap 3 lub średni dla wyników od 16 do 42
- etap 4 lub ciężki dla wyników powyżej 42
- Kiedyś proponowano stworzenie etapu 5 lub rozbudowanego dla partytur powyżej 70.
Punktacja i etap mogą odpowiadać bardzo różnym zmianom, co sprawia, że ten wynik jest raczej mało interesujący. Ponadto ten wynik ma jedynie względną wartość opisową, a nie prognostyczną. Związek między intensywnością bolesnych objawów a wynikiem jest ograniczony. W przypadku niepłodności jej wartość predykcyjna jest jeszcze niższa, z wyjątkiem stadium ekstensywnego. Pomimo tej względnej wartości, wszystkie publikacje odnoszą się do tego wyniku.
Objawy kliniczne
Endometrioza może nie powodować żadnych objawów. W przeciwnym razie dwa objawy kliniczne to ból i niepłodność. Mogą być kojarzone. Poważne powikłania endometriozy są rzadkie.
Ból
Najbardziej charakterystycznymi bólami są bolesne miesiączkowanie (bolesne miesiączki). Intensywność jest bardzo zmienna, ale może sięgać aż do konieczności zażycia silnych środków przeciwbólowych, a nawet w najcięższych przypadkach do niezdolności do pracy. Pojawiają się wraz z regulaminem i trwają od 12 do 72 godzin w zależności od przypadku. Są to skurcze lub tępe bóle miednicy, które mogą promieniować do pleców, ud, odbytu. Większość ludzi opisuje ból, który zaczął się około 16 roku życia, a następnie zniknął lub przynajmniej znacznie zmalał podczas przyjmowania pigułki. Kiedy został zatrzymany, ból powrócił po kilku miesiącach. Bóle te mogą iść w parze z objawami trawiennymi (zaparcia) lub moczowymi (częste parcie na mocz), co prowadzi do obawy przed uszkodzeniem odbytnicy lub pęcherza moczowego. Bóle te mogą wahać się od zwykłego dyskomfortu do rzeczywistego upośledzenia społecznego dla osób, które przerywają wszystkie czynności zawodowe i społeczne w czasie ich okresu.
Drugi rodzaj bólu to dyspareunia (ból podczas seksu i po nim). Może być stały lub tylko w określonych momentach cyklu. Jest bardziej powszechny w niektórych pozycjach. Jego intensywność jest również bardzo zmienna, od umiarkowanego dyskomfortu po wirtualną niemożność uprawiania seksu, co ma silny wpływ psychologiczny.
Bezpłodność
30 do 50% kobiet z endometriozą ma problemy z płodnością. Mechanizmy nie są jasne i czasami są liczne.
Komplikacje
Powikłania są rzadkie i o różnym nasileniu. Pęknięcie torbieli endometrialnej powoduje nagły i nieznośny ból, który wymaga natychmiastowej interwencji. Uszkodzenie pęcherza może prowadzić do krwiomoczu (krew w moczu).
Uszkodzenie moczowodu może prowadzić do symptomatologii typu minima kolki nerkowej, ale może prowadzić do całkowitego zablokowania z wodonerczem. Uszkodzenia odbytnicy lub jelit mogą powodować obecność krwi w stolcu, uporczywe zaparcia, wyjątkowo niedrożność.
W styczniu 2020 r. Endofrance przeprowadził badanie wraz z laboratorium Gedeon Richter i instytutem Ipsos. Z badania wynika, że 65% kobiet z endometriozą uważa, że ich choroba wpływa na ich samopoczucie w pracy.
Diagnostyczny
Diagnoza może być wykonana z wirtualnym pewności:
- jeśli badanie kliniczne (badanie pochwowe) wykryje guzek odbytniczo-pochwowy;
- jeśli USG pochwy wykaże torbiel endometriotyczną (endometrioma) w jajniku.
We wszystkich innych przypadkach mówimy o podejrzeniu endometriozy i konieczne są dodatkowe badania.
Argumenty przemawiające za endometriozą są przede wszystkim kliniczne: bolesne miesiączkowanie , dyspareunia , plamienie przedmiesiączkowe (niewielka utrata krwi przed miesiączką), zaparcia lub biegunka podczas menstruacji, ból wywołany badaniem pochwowym za macicą, względna stabilizacja macicy… Jednak badanie może być całkowicie normalny i pozostaje mniej czuły i specyficzny niż ultrasonografia przezpochwowa lub rezonans magnetyczny (MRI).
Badania parakliniczne mają dość ograniczony wkład w ustalenie diagnozy:
- ultradźwięków pochwy sposób trans przez zezwolenia na wizualizację guz endometrialny lub gruczolistość, co pozwala na ich charakterystyki. Umożliwia również wizualizację odbytniczych lub esicy lokalizacji endometriozy. Nie wykrywa zmian powierzchownych i bardzo większych guzków;
- MRI jest bardzo wydajny;
- zaproponowano wiele markerów biologicznych we krwi. Poziom CA 125 może być wysoki, ale jego specyficzność i czułość są słabe.
W końcu zawsze pojawia się pytanie o wykonanie laparoskopii w celu leczenia chirurgicznego. Decyzja o laparoskopii zależy od wagi podejrzenia, ale także od kontekstu bólu i niepłodności, od wieku… Ten zabieg chirurgiczny umożliwia uwidocznienie zmian endometriozy w postaci brunatnych plamek lub małych pęcherzyków.
Ewolucja
Endometrioza jest chorobą o stosunkowo nieprzewidywalnym samoistnym przebiegu, czasami z samoistnymi regresjami.
Wiek zachorowania na endometriozę przypada na okres od dojrzewania do 35 lat, ale czas od zachorowania do rozpoznania to średnio 7 lat.
Po zachowawczym leczeniu chirurgicznym nawrót jest dość częsty z opóźnieniem, które może wynosić od kilku miesięcy do kilku lat.
W czasie ciąży dochodzi do regresji endometriozy, a kobiety, które były w ciąży, mają o połowę mniejsze ryzyko nawrotu niż te, które tego nie zrobiły.
Endometrioza ma tendencję do naturalnej regresji w wieku od 40 do 45 lat i prawie na pewno ustępuje wraz z menopauzą lub histerektomią z usunięciem jajników (usunięcie macicy i jajników).
Istnieje niewielki związek między przebiegiem endometriozy a etapem odkrycia.
Ryzyko zachorowania na raka jajnika jest nieznacznie zwiększone.
Leczenie
Postępowanie w endometriozie było przedmiotem publikacji zaleceń „European Society of Human Reproduction and Embryology” z 2005 r. i zaktualizowanych w 2014 r. Jakość 17 badań, które były przedmiotem przeglądu Cochrane z 2014 r., została oceniona jako bardzo wysoka. niski do umiarkowanego.
Ściśle mówiąc, nie ma leczenia endometriozy, jeśli przez leczenie rozumie się metodę terapeutyczną, która nie pozostawia następstw i daje prawdopodobieństwo wyzdrowienia przekraczające 90%.
Bardziej racjonalne jest zatem mówienie o środkach terapeutycznych i strategii terapeutycznej. Ta strategia terapeutyczna zależy od kontekstu, a w szczególności od głównej dolegliwości, którą może być ból lub niepłodność (lub wyjątkowo powikłanie).
Leki
Zasada leczenia opiera się na czterech zasadach:
- zmiany endometriozy przestają postępować po menopauzie, stąd zastosowanie analogów GnRH, które blokują przysadkę i tworzą sztuczną menopauzę;
- endometrioza gwałtownie cofa się w czasie ciąży pod wpływem progesteronu, stąd pomysł ciągłego podawania progestyn w dużych dawkach;
- bóle endometriozy występują głównie podczas menstruacji, stąd koncepcja blokowania miesiączki przez analogi GnRH, ciągłe progestyny, ale także po prostu klasyczną pigułkę przyjmowaną bez przerwy;
- ból związany z endometriozą jest spowodowany nadmiernym uwalnianiem prostaglandyn, stąd przepisywanie niesteroidowych leków przeciwzapalnych, które blokują ich uwalnianie.
Analogi GnRH blokują wydzielanie estrogenu przez jajniki. Wzrost endometrium i endometriozy jest zablokowany. Ale kiedy leczenie zostaje przerwane, proces endometriozy zwykle zostaje wznowiony. Jest to długa recepta najczęściej na 3 do 6 miesięcy w postaci opóźnionego wstrzykiwania: 1 wstrzyknięcie na miesiąc lub na trzy miesiące. Skutki uboczne tych produktów są znaczące: uderzenia gorąca, skłonność do depresji, niewielka utrata krwi i ryzyko osteoporozy, jeśli zostaną przepisane po upływie dwunastu miesięcy. Podczas ich stosowania zablokowanie przysadki mózgowej i owulacja sprawiają, że ciąża jest mało prawdopodobna. Najczęściej stosowanymi produktami we Francji są Decapeptyl 3 mg lub 11 mg oraz Enantone (lista niewyczerpująca).
Oczekiwane korzyści w porównaniu z placebo lub brakiem leczenia są mało wiarygodne
ProgestagenyIch użycie jest stare. Początkowo progestyny typu norsteroidowego ( Norluten , Lutometriodiol ) stosowano głównie przez okres od trzech do sześciu miesięcy. Jednak ich androgenne i anaboliczne działanie powoduje, że prawie nie są już używane, ponieważ czasami powodują przyrost masy ciała i hirsutyzm. Danazol jest podobny produkt, ale to jest mało wykorzystywane do tych samych powodów. Naturalny progesteron ( Utrogestan i inne) jest stosunkowo nieskuteczny . Dlatego, progestageny z pregnanu typu jak Lutenyl , Surgestone lub są luteran korzystne . Mają mniej skutków ubocznych typu anabolicznego (przyrost masy ciała). Podczas ich ciągłego przyjmowania nie ma możliwości zajścia w ciążę, ponieważ blokują owulację. Z drugiej strony pojawia się ostrzeżenie dotyczące zwiększonego ryzyka oponiaka związanego ze stosowaniem octanu nomegestrolu (lutenyl lub leki generyczne) lub octanu chlormadinonu (luteran lub leki generyczne). Progestyny można również stosować w postaci progesteronowej wkładki domacicznej ( Mirena ), która w sposób ciągły uwalnia niewielką dawkę progesteronu do obszaru miednicy.
Pigułka estrogenowo-progestagenowaEstrogen-progestagen pigułki mogą być wykonywane w sposób ciągły, to znaczy przez nieprzestrzeganie klasyczny przystanek 7-dniowy pomiędzy dwoma płytkami. Efekt jest dwojaki. Ta recepta powoduje atrofię endometrium (a tym samym endometriozę) i zapobiega bolesnym miesiączkom. Nie ma to dodatkowych szkodliwych konsekwencji w porównaniu z tradycyjnym przyjmowaniem pigułek. W ramach tego rodzaju leczenia może wystąpić niewielka utrata krwi, która nie powinna prowadzić do jej zaprzestania. W tym wskazaniu preferowane są tak zwane pigułki pierwszej lub drugiej generacji, takie jak Minidril lub Adepal . Oczywiście nie ma możliwości zajścia w ciążę z tym zabiegiem. Choroba może jednak nadal postępować po stosowaniu ciągłych pigułek i zaleca się regularne kontrole. .
Niesteroidowe leki przeciwzapalneNiesteroidowe leki przeciwzapalne (NLPZ) hamują wydzielanie prostaglandyn, co zmniejsza ból. Są tym bardziej skuteczne, gdy są przyjmowane wcześnie przy pierwszych objawach. Główne przepisywane NLPZ to Ponstyl , Antadys , Biprofenid (lista niewyczerpująca). Głównymi skutkami ubocznymi NLPZ są oparzenia przewodu pokarmowego i problemy z nerkami; zaleca się unikanie tego długotrwałego leczenia.
Według meta-przeglądu Cochrane nie jest znana wyższość leczenia NLPZ nad placebo.
Inne testowane lekiMelatonina skrócony dzienny ocenę bólu z poprawą jakości snu.
Zabiegi nielekowe
- We Francji HAS donosi o poprawie jakości życia pacjenta, co może uzasadniać, oprócz innych terapii, stosowanie akupunktury , osteopatii czy jogi .
- Ultradźwięki : W 2017 roku badanie kliniczne przeprowadzone w szpitalu Croix Rousse ( Lyon ) ma na celu sprawdzenie skuteczności ultradźwięków w leczeniu endometriozy. Lekarze z powodzeniem eksperymentowali z leczeniem HIFU (High Intensity Focused Ultrasound) na 4 pacjentach, używając narzędzia pierwotnie zaprojektowanego do leczenia raka prostaty wewnątrzodbytniczo . Jest to pierwszy na świecie, a obecnie trwają badania kliniczne; Proces opracowany we współpracy z INSERM (laboratorium ultrasonografii terapeutycznej, LabTau Uniwersytetu Claude Bernard Lyon1 ) może wkrótce skorzystać z ulepszonej sondy, lepiej dostosowanej do morfologii samicy.
Operacja
Istnieją dwie metody leczenia chirurgicznego: leczenie radykalne i leczenie zachowawcze.
Leczenie radykalneUsunięcie macicy i jajników powoduje menopauzę. Interwencja wykonywana jest przez laparoskopię lub laparotomię (otwarcie brzucha). To radykalne leczenie uniemożliwia późniejszą ciążę. Niestety nie gwarantuje zniknięcia objawów.
Usunięcie macicy ( histerektomia ) przy zachowaniu jajników powoduje, że ból znika w 70% przypadków, ale nie wywołuje menopauzy, a endometrioza może jednak dalej postępować.
Leczenie zachowawczeMa na celu usunięcie zmian endometrialnych i podniesienie zrostów z zachowaniem macicy i jajników. Rodzaje interwencji różnią się w zależności od rodzaju zmiany. Procedury te są wykonywane prawie we wszystkich przypadkach za pomocą laparoskopii.
Powierzchowne zmiany jajnika i otrzewnejMożna je usuwać nożyczkami, koagulować elektrycznie lub waporyzować laserem. Od kilku lat technologia plazmowa daje bardzo zadowalające efekty przy zachowaniu płodności pacjentów
Endometrioza torbiele jajnika lub endometriozęIstnieją dwie zasady: albo usunięcie torbieli (cystektomia) albo zniszczenie wewnętrznej ściany torbieli za pomocą elektrokoagulacji , lasera lub plazmy. Czas pracy jest mniej więcej taki sam. Badania porównujące destrukcję (laserową lub elektryczną) do cystektomii raczej przemawiają za cystektomią, ponieważ istnieje mniej nawrotów, a z drugiej strony więcej ciąży, większe ryzyko uszkodzenia rezerwy jajnikowej oocytów. Strumień plazmy (strumień zjonizowanego argonu) jest zbyt nowy, aby był przedmiotem wystarczających badań.
Głębokie zmiany endometriozyIch proste zniszczenie za pomocą lasera lub elektrokoagulacji jest niemożliwe lub niewystarczające. Dlatego konieczne jest wykonanie wycięcia. Chirurgia głębokich zmian jest trudna do podsumowania w kilku linijkach, ponieważ może przybierać różne aspekty ze względu na zaangażowane narządy i ciężkość uszkodzenia. Wspomnimy tylko o możliwych działaniach i nalegamy na ważne punkty.
Uszkodzenia więzadeł maciczno-krzyżowych są wycinane, często z koniecznością wypreparowania moczowodów. To samo dotyczy zmian pod jajnikami.
Guzki odbytniczo-pochwowe są wycinane z ewentualnym usunięciem dna pochwy. W przypadku zajęcia odbytnicy czasami konieczne jest wykonanie resekcji odbytnicy w „pellecie” lub nawet wykonanie resekcji odcinkowej, polegającej na usunięciu około dziesięciu cm tego narządu.
W przypadku uszkodzenia esicy lub innej części jelita konieczna jest resekcja odcinka przewodu pokarmowego. Wszystkie te procedury trawienne wymagają czasami tymczasowego sztucznego odbytu (2 do 3 miesięcy).
W przypadku zajęcia pęcherza może być konieczne usunięcie części pęcherza, jeśli zmiana endometrialna dotyczy mięśnia pęcherza.
Jeśli moczowód jest uszkodzony, można go po prostu uwolnić, ale jeśli uszkodzenie jest poważniejsze, konieczna może być kilkucentymetrowa resekcja lub nawet reimplantacja moczowodu w pęcherzu.
ZrostyUsuwanie zrostów w przypadku endometriozy jest częścią leczenia. Często jest to trudne, ponieważ obejmuje bardzo napięte i unaczynione zrosty. W przypadku zrostów dotyczących w szczególności przewodu pokarmowego ryzyko powikłań nie jest bez znaczenia.
Te interwencje mogą być bardzo proste i trwać tylko kilka minut. Mogą być złożone, trwać kilka godzin i oprócz ginekologa wymagają interwencji urologa lub chirurga przewodu pokarmowego. Zabieg ten naraża się na poważne powikłania w 1-2% przypadków: głównie przetoki moczowe lub trawienne. Większość zabiegów wykonuje się laparoskopowo, ale laparotomia może być przydatna zwłaszcza w przypadku zmian w układzie pokarmowym. Wartość wykonywania całkowitych resekcji, w szczególności resekcji przewodu pokarmowego, jest nadal przedmiotem kontrowersji. Ogółem ryzyko nawrotu zmian rzędu 10-20% jest dopuszczone nawet po całkowitym zabiegu zachowawczym. Ta operacja jest szczególnie wskazana u pacjentów bezpłodnych i bezdzietnych, u których występuje ból powodujący niepełnosprawność.
Po operacji zachowawczej 80% pacjentów jest całkowicie lub częściowo złagodzonych bólu. Wyniki są mniej przekonujące w przypadku niepłodności, przy wskaźnikach porodów od 30 do 35%.
Stymulacja owulacji
Wykazano, że stymulacja owulacji za pomocą FSH lub HMG jest skuteczna w leczeniu niepłodności endometriozy po zabiegach zachowawczych.
Medycznie wspomagana prokreacja
Endometrioza stanowi główne wskazanie do medycznie wspomaganego rozrodu (AMP), niezależnie od tego, czy jest to zapłodnienie in vitro (IVF), czy inseminacja domaciczna (IUI).
IVF daje zadowalające wyniki w tym wskazaniu i nie naraża na szczególne ryzyko wznowienia endometriozy lub zapalenia już istniejącej endometriozy. IUI można począć tylko w określonych przypadkach, o których zobaczymy później. Proste zapłodnienie in vitro lub mikrowstrzyknięcie jest możliwe we wszystkich przypadkach bezpłodności.
Wyniki IVF w przypadku endometriozy są podobne do uzyskanych dla innych wskazań, tj. 20 do 25% porodu na próbę. Jest to średnia wartość, która może różnić się w zależności od wieku pacjentki, liczby przeniesionych zarodków, włączenia zamrożonych zarodków i rezerwy jajnikowej. Wynik jest niezależny od stadium endometriozy. Skumulowane wyniki po 4 próbach zapłodnienia in vitro wynoszą od 45 do 60% porodu.
Psychoterapia
W obecnym stanie wiedzy endometrioza nie jest uważana za chorobę psychosomatyczną , ale intensywny i powtarzający się ból, zaburzenia seksualne spowodowane dyspareunią mogą mieć istotny wpływ psychologiczny, co uzasadnia pomoc psychologiczną, a nie leki psychotropowe. Istnieją stowarzyszenia pacjentów cierpiących na endometriozę, gotowe do pomocy innym kobietom.
Opieka terapeutyczna
Różni się w zależności od głównej dolegliwości (ból lub niepłodność), wieku i późniejszej chęci zajścia w ciążę. Poniższe akapity stanowią aktualizację strategii zarządzania zalecanych przez towarzystwa naukowe.
Zarządzanie bólemCzęsto podejrzewa się endometriozę i wykonuje się laparoskopię, która pozwoli na postawienie diagnozy i leczenie operacyjne. Pojawia się wtedy pytanie o dodatkowe leczenie, jeśli kobieta nie chce od razu dziecka.
W przypadku pełnego leczenia najczęściej wybieraną opcją jest ciągła pigułka, ale nigdy nie udowodniono jednoznacznie, że zapobiega nawrotom. W każdym razie zapobiega nawrotom bólu.
W przypadku niepełnego leczenia możliwe są dwie opcje: albo długoterminowe progestyny, albo analogi GnRH przez okres od 3 do 6 miesięcy (następnie albo pigułka albo progestyny).
W takich przypadkach należy unikać operacji iteracyjnych, aby nie zagrażać możliwości późniejszej reprodukcji. Jednak taka ewentualność może okazać się istotna w niektórych przypadkach, zwłaszcza w przypadku nawrotu endometriozy odbytniczo-pochwowej. Ale musi być ostrożny, zwłaszcza w leczeniu uszkodzeń jajników (endometriaków), aby nie wpłynąć zbytnio na zasób oocytów.
W szczególności u młodych dziewcząt, a nawet nastolatków z ciężkim bolesnym miesiączkowaniem, kwestia laparoskopii jest natychmiast omawiana na korzyść leczenia próbnego z ciągłym stosowaniem tabletek.
U starszych pacjentów z dziećmi, które już ich nie chcą, skuteczne może być przyjmowanie progestagenu lub zakładanie wkładki z progesteronem. W przypadku niepowodzenia skorzystanie z histerektomii (z wycięciem jajnika) jest najlepszym rozwiązaniem medycznym, ale jego wyraźnie inwazyjny charakter powoduje, że nie zawsze jest łatwo akceptowana na poziomie psychologicznym.
Leczenie niepłodnościRekomendacje CNGOF (Narodowego Kolegium Francuskich Ginekologów i Położników ):
- w przypadku podejrzenia endometriozy lub potwierdzonej endometriozy preferowane jest wykonanie laparoskopii, chyba że istnieje inne formalne wskazanie do zapłodnienia in vitro (bardzo zmienione nasienie, brak lub uszkodzenie jajowodów);
- podczas tej laparoskopii wykonuje się zachowawcze leczenie chirurgiczne, o ile nie ma większego ryzyka powikłań;
- po laparoskopii powstają trzy przypadki:
- w przypadku notorycznie niepełnego leczenia chirurgicznego preferowane jest bezpośrednie skierowanie do IVF,
- w przypadku pełnego leczenia, ale w przypadku wystąpienia czynników negatywnych (wiek powyżej 38 lat, bezpłodność powyżej 8 lat, zajęcie jajowodów, silne zrosty, wyraźnie zmienione nasienie) preferowane jest bezpośrednie skierowanie do IVF,
- w przypadku pełnego leczenia i przy braku czynników negatywnych zaleca się niepodejmowanie leczenia pooperacyjnego np. analogami GnRH lub progestynami i podjęcie próby natychmiastowego zajścia w ciążę. Dodanie klomifenu (Clomid) nie przynosi żadnych korzyści. Przed rozważeniem leczenia drugiego rzutu będzie przestrzegany okres od 6 do 12 miesięcy w zależności od wieku. Prawdopodobieństwo zajścia w ciążę w tym czasie waha się od 30 do 50% w zależności od wieku.
- Jeśli pod koniec tego okresu nie ma ciąży, istnieją dwie hipotezy:
- w przypadku prawdopodobnego nawrotu endometriozy wykrytej podczas nawrotu bólu lub w badaniu USG lub badaniu klinicznym preferowane jest skierowanie do IVF,
- jeśli nie ma oznak nawrotu, zaleca się stosowanie stymulacji owulacji związanej z IUI w maksymalnie 3–4 seriach. Taka postawa nie jest przez wszystkich akceptowana.
- Jeśli po IUI nie ma ciąży, konieczne jest skierowanie do IVF;
- przed leczeniem IVF oraz we wszystkich przypadkach utrzymywania się endometriozy (brak leczenia chirurgicznego, niepełne leczenie lub wznowa) zaleca się leczenie endometriozy analogami GnRH przez 3 miesiące z zakończeniem próby IVF w trzecim miesiącu (protokół ultradługi). );
- nawrót endometriozy przed lub podczas próby zapłodnienia in vitro nie wymaga przerwania protokołu ani nowej operacji. W przypadku endometrioma można zaproponować alkoholizację, ale jej ocena pozostaje dziś częściowa;
- należy unikać powtórnej operacji między cyklami ART, chyba że występują powikłania związane z endometriozą lub wyniszczający ból oporny na leczenie. Rzeczywiście, między dwoma zapłodnieniem in vitro jest całkiem możliwe, aby medycznie leczyć ból, w szczególności poprzez ciągłe przyjmowanie pigułki;
- ponowną interwencję proponuje się dopiero po dwóch lub trzech niepowodzeniach zapłodnienia in vitro, w szczególności przy słabej odpowiedzi jajników na IVF (niewiele oocytów lub oocyty o niskiej jakości). Zainteresowanie nigdy nie zostało wykazane;
- w przypadku słabej odpowiedzi na leczenie stymulacyjne i/lub słabego wskaźnika zapłodnienia, w tym ICSI, można zaproponować skorzystanie z donacji oocytów.
Ostatecznie pomiędzy operacją, IUI i IVF, dwie na trzy kobiety zajdą w ciążę. Liczba ta powinna być modulowana w górę lub w dół w zależności od wieku, rezerwy jajnikowej i odporności psychicznej na bolesne i stresujące powtarzane zabiegi.
Postępowanie w przypadku niektórych powikłańWystępowanie poważnych powikłań jest rzadkie. Może wymagać działań awaryjnych lub póławaryjnych:
- zwężenie moczowodu wymaga pilnego założenia cewnika moczowodu, a następnie jego resekcji lub reimplantacji;
- pojawienie się zwężenia przewodu pokarmowego z objawami podokluzji może wymagać założenia obwodnicy odbytu brzusznego (ileostomia lub kolostomia) w tym samym czasie co resekcja zajętego obszaru jelita, a następnie po raz drugi w celu przywrócenia ciągłości przewodu pokarmowego z usunięciem obwodnicy odbytu;
- pęknięcie torbieli endometrialnej wymaga szybkiej interwencji w celu przemycia jamy otrzewnej i usunięcia torbieli;
- nadkażenie guza endometrialnego po punkcji IVF powoduje powstanie ropnia w jajniku, który musi być drenowany, ale czasami wymaga usunięcia jajnika.
Uwagi i referencje
- (w) Carlo Bulletti Maria Elisabetta Coccia , Silvia Battistoni i Andrea Borini , " Endometrioza i niepłodność " , Journal of Assisted Reproduction and Genetics , tom . 27 N O 8,25 czerwca 2010, s. 441-447 ( ISSN 1058-0468 , PMID 20574791 , PMCID PMC2941592 , DOI 10.1007/s10815-010-9436-1 , czytaj online )
- Jean Belaïsch, Endometrioza , Elsevier Masson,2003, s. 24.
- Krina T. Zondervan, D. Phil., Christian M. Becker, MD i Stacey A. Missmer, Sc.D Endometriosis https://www.nejm.org/doi/full/10.1056/NEJMra1810764?query=TOC
- " Endometrioza " , na solidarites-sante.gouv.fr ,16 marca 2021
- (i) Burney RO Giudice LC „ Patogeneza i patofizjologii endometriozy ” , Fertil Steril , tom. 98, n o 3,2012, s. 511-9. ( PMID 22819144 , PMCID PMC3836682 , DOI 10.1016 / j.fertnstert.2012.06.029 , czytaj online [html] )
- (w) Cynthia Farquhar „ Endometrioza ” BMJ 2007; 334: 249-253
- Anis Fadhlaoui Jean Bouquet de la Jolinière i Anis Feki „ Endometrioza i Niepłodność: Jak i kiedy leczyć? ", Granice w chirurgii ,2014( PMID 25593948 , DOI 10.3389 / fsurg.2014.00024 )
- " Ch@t: Endometrioza " , na temat lekarzy Allo ,29 kwietnia 2010(dostęp 24 września 2020 r . ) .
- (w) JD Martin Jr i AE Hauck, „ Endometrioza u mężczyzn ” , amerykański chirurg , lot. 51, n o 7,lipiec 1985, s. 426-430. ( ISSN 0003-1348 , PMID 4014886 )
- (w) Masaharu Fukunaga , " Endometrioza przyjądrowa u mężczyzny z przedłużoną terapią hormonalną na raka gruczołu krokowego " , Patologia, badania i praktyka , tom. 208 n o 1,15 stycznia 2012, s. 59-61. ( ISSN 1618-0631 , PMID 22104297 , DOI 10.1016 / j.prp.2011.10.007 )
- (en) Sampson JA. „ Endometrioza otrzewnej z powodu menstruacyjnego rozsiewu tkanki endometrium do jamy otrzewnej ” Am J Obstet Gynecol . 1927; 14:442-69.
- (de) Halban J. “ Hysteroadenosis metastica [ Hysteroadenosis metastica ]” Wien klin Wochenschr . 1924; 37: 1205–6.
- (w) Kaylon L. Bruner-Tran, Grant R. Yeaman, Marta A. Crispens, Pan Toshio Igarashi, Kevin G. Osteen, „ Dioksyna może promować rozwój endometriozy związany z zapaleniem ” , Płodność i bezpłodność , tom. 89 N O 5,maj 2008, s. 1287-1298. ( ISSN 0015-0282 , PMID 18394613 , DOI 10.1016 / j.fertnstert.2008.02.102 , przeczytany online , dostęp 7 października 2012 )
- (w) Guo SW, Simsa P Kyama CM Mihályi A Fülöp V Othman EE D'Hooghe TM, „ Ponowna ocena dowodów na związek entre dioksyny i endometriozy: od biologii molekularnej do epidemiologii klinicznej ” , Mol Hum Reprod , tom. 15 N O 10,2009, s. 609-24. ( PMID 19744969 , DOI 10.1093 / molehr / gap075 , przeczytaj online [html] )
- (w) Sung Hoon Kim, SiHyun Cho Hyo Jin Ihm, Young Sang Oh, Seung-Ho Heo, Sail Chun Hosub Im, Hee Dong Chae Chung-Hoon Kim, Byung Moon Kang, „ Możliwa rola ftalanu w patogenezie endometriozy : Dane in vitro, zwierząt i ludzi ” , The Journal of Clinical Endocrinology & Metabolism , tom. 100, n o 12, październik 2015 ( ISSN 1945-7197 , PMID 26439087 , DOI 10,1210 / jc.2015-2478 , czytać online , dostęp 30 marca 2016 )
- COBELLIS L, LATINI G, DE FELICE C, RAZZI S, PARIS I, et al. Wysokie stężenie ftalanu di-(2-etyloheksylu) w osoczu u kobiet z endometriozą. Reprodukcja szumu. 2003; 18: 1512-1515
- Rozmnażanie i środowisko , insem, e-publikacje (patrz rozdział 34 - Ftalany; Badania epidemiologiczne )
- REDDY BS, ROZATI R, REDDY BV, RAMAN NV. Związek ftalanów z endometriozą u indyjskich kobiet. BJOG. 2006; 113: 515-520
- ITOH H, IWASAKI M, HANAOKA T, SASAKI H, TANAKA T i in. (2009). Monoestry ftalanów w moczu i endometrioza u niepłodnych Japonek . Sci Razem Ok; 408: 37-42
- (w) Olga Grechukhina Rafaella Petracco, Shota Popkhadze Efi Massasa, Trupti Paranjape, Elcie Chan Idhaliz Flores, Joanne B. Weidhaas Hugh S. Taylor, „ Polimorfizm w miejscu wiązania mikroRNA let-7 u kobiet z endometriozą ” , EMBO Medycyna Molekularna , tom. 4, n O 3,marzec 2012, s. 206-217. ( ISSN 1757-4684 , PMID 22307873 , DOI 10.1002 / emmm.201100200 , przeczytaj online , dostęp 7 października 2012 )
- (en) Nyholt DR, Low SK, Anderson CA, Painter JN i in. „ Metaanaliza asocjacyjna całego genomu identyfikuje nowe loci ryzyka endometriozy ” Nature Genet . 2012; 44: 1355-9
- EndoFrance , „ Co to jest adenomioza? » , O stowarzyszeniu EndoFrance (konsultowane 15 marca 2019 r. )
- EndoFrance , „ Czym jest endometrioza ” , o stowarzyszeniu EndoFrance (dostęp 15 marca 2019 r. )
- Słownik Narodowej Akademii Medycznej, Torbiel endometrium ,2016( przeczytaj online ) , http://dictionary.academie-medecine.fr/?q=kyste%20endom%C3%A9trial.
- (w) Rock JA. “ Zmieniona klasyfikacja endometriozy American Fertility Society: powtarzalność punktacji. Grupa badawcza ZOLADEX Endometrioza » Fertil Steril . 1995; 63 (5): 1108-10.
- JM Wenger, P Loubeyre, R Marci, JB Dubuisson, „ Wsparcie dla endometriozy [ Endometrioza: przegląd literatury i postępowanie kliniczne ] ”, Rev med suisse , tom. 5, n O 22221 października 2009, s. 2085-2086, 2088-2090. ( ISSN 1660-9379 , PMID 19947450 , czytaj online )
- (w) Macer ML, Taylor HS, „ Endometrioza i niepłodność: przegląd patogenezy i leczenia niepłodności związanej z endometriozą ” Obstet Gynecol Clin North Am . 2012; 39: 535-49.
- „ Endometrioza: istotne znaczenie dla dobrego samopoczucia w pracy ” na Bio w miłym (dostęp na 1 st września 2020 )
- (w) Abrao MS, MO Gonçalves Dias JA Jr, Podgaec S, Chamie LP Blasbalg R „ Porównanie pomiędzy badaniem klinicznym, ultrasonografią przezpochwową i obrazowaniem rezonansu magnetycznego w diagnostyce głębokiej endometriozy ” Hum Reprod . 2007; 22: 3092-7. [PDF]
- Corinne Balleyguier " Wkład obrazowania w diagnostyce endometriozy " Rev Med Suisse , N O 64615 lipca 2001( przeczytaj online , skonsultowano 7 października 2012 r. )
- Moore J, Copley S, Morris J, Lindsell D, Golding S, Kennedy S, Systematyczny przegląd dokładności ultradźwięków w diagnostyce endometriozy , Ultrasound Obstet Gynecol, 2002; 20: 630-4
- Van Holsbeke C, Van Calster B, Guerriero S i in. Endometriaki: ich charakterystyka ultrasonograficzna , Ultrasound Obstet Gynecol, 2010; 35: 730-40
- Hudelist G, English J, Thomas AE, Tinelli A, Singer CF, Keckstein J, Dokładność diagnostyczna ultrasonografii przezpochwowej do nieinwazyjnej diagnostyki endometriozy jelit: przegląd systematyczny i metaanaliza , Ultrasound Obstet Gynecol, 2011; 37: 257- 63
- May KE, Conduit-Hulbert SA, Villar J, Kirtley S, Kennedy SH, Becker CM, Peryferyjne biomarkery endometriozy: przegląd systematyczny , Hum Reprod Update, 2010; 16: 651-74
- Hickey M, Ballard K, Farquhar C, Endometrioza , BMJ, 2014; 348: g1752
- Kim HS, Kim TH, Chung HH, Song YS, Ryzyko i rokowanie raka jajnika u kobiet z endometriozą: metaanaliza , Br J Cancer, 2014; doi: 10.1038 / bjc
- Kennedy S, Bergqvist A, Chapron C i in. Wytyczne ESHRE dotyczące diagnozowania i leczenia endometriozy , Hum Reprod, 2005; 20: 2698-704
- „ Dunselman G i in. Wytyczne ESHRE: Postępowanie z kobietami z endometriozą. Rozród człowieka 2014 »
- Brown i J. C. Farquhar " endometriozy: przegląd osób oceniających Cochrane " Cochrane systematycznego przeglądu , n O CD009590,10 marca 2014( DOI 10.1002/14651858.CD009590.pub2 )
- ANSM - Lutényl / Lutéran i leki generyczne: wstępne zalecenia po potwierdzeniu zwiększonego ryzyka oponiaka - Point d'Information .
- HAS, „ Zarządzanie endometriozą, podejście diagnostyczne i leczenie ” , na has-sante.fr ,grudzień 2017
- (en) Schwertner A, Conceição dos Santos CC, Dalferth G Costa i in. „Skuteczność melatoniny w leczeniu endometriozy: badanie fazy II , randomizowane, z podwójnie ślepą próbą, kontrolowane placebo” Pain 2013; 154: 874-81. .
- „ Endometrioza: nowe leczenie ultrasonograficzne, pierwsze na świecie w Lyonie ” , na www.reseau-chu.org (dostęp 23 lutego 2020 r. )
- Stosowanie fal HIFU w leczeniu endometriozy ; Komunikat prasowy opublikowany w dniu 12-04-2017 przez CHU de Lyon (z wideo)
- H. Fernandez dla grupy roboczej CNGOF, „ Endometrioza: konsensus terapeutyczny [Endometrioza: konsensus] ”, Journal of Obstetric Gynecology and Reproductive Biology , tom. 36 N O 2 kwiecień 2007, s. 91 ( ISSN 0368-2315 , PMID 17382193 , DOI 10.1016 / j.jgyn.2007.03.003 , przeczytane online , dostęp 11 stycznia 2013 )
Bibliografia
- Delphine Lhuillery, Érick Petit i Éric Sauvanet ( pref. Amandine Bégot ), Wszystko o endometriozie: łagodzi ból, leczy choroby , wydanie Odile Jacob , coll. "Dz.U. Medycyna",20 lutego 2019, 288 s. ( ISBN 978-2738146007 ).
Powiązane artykuły
- Laparoskopia
- Antykoncepcja doustna
- Bolesne miesiączkowanie
- Dyspareunia
- Bezpłodność człowieka
- Camille Aumont Carnel