Mycobacterium bovis
Mycobacteriumbovis
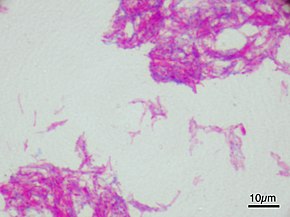 Kolonia Mycobacterium bovis obserwowana pod mikroskopem po wybarwieniu
Kolonia Mycobacterium bovis obserwowana pod mikroskopem po wybarwieniu (szczep atenuowany używany do BCG)
| Królować | Bakteria |
|---|---|
| Gałąź | Actinobacteria |
| Zamówienie | Actinomycetales |
| Zamówienie podrzędne | Corynebacterineae |
| Rodzina | Mycobacteriaceae |
| Uprzejmy | Mycobacterium |
Karlson & Lessel, 1970
Mycobacterium bovis to bakteria odpowiedzialna za chorobę znaną jako „ gruźlica bydła” (TB), która atakuje bydło hodowlane i dzikie, ale także wiele dzikich ssaków innych niż bydło. Jest to jedna z formprątków Kocha (BK) odpowiedzialnych za różne postacie gruźlicy człowieka. Jest bardzo zbliżony genetycznie, ale z innym układem genów. To właśnie z atenuowanej postaci tej pałeczki wytwarzana jest szczepionka BCG
Mycobacterium bovis może przekraczać barierę gatunkową i zarażać ludzi. Dlatego jest klasyfikowany jako „ odzwierzęce ” (infekcje przenoszone w sposób naturalny ze zwierząt na ludzi i odwrotnie ).
Znamy wiele szczepów, mniej lub bardziej zjadliwych.
Badania w kategoriach epidemiologicznych środków kontroli koncentruje się głównie na badaniach szczepionek i zwalczania dzikich przewoźników (z ryzykiem, jeśli chodzi o gatunki terytorialnych (borsuk, opos) pomagają poszerzyć obszary dotknięte). Szczepienie (które, jak wykazano, jest znacznie skuteczniejsze u dzikich lisów niż odławianie w celu zwalczania wścieklizny w Europie) wpłynęło na zwierzęta gospodarskie, ale nie na gatunki dzikie.
Historia epidemiologiczna
Jest to prawdopodobnie bardzo stara choroba, jak ludzka gruźlica.
Jest to powszechne u bydła, a także w pierwszej połowie XX th century prawdopodobnie spowodował wiele strat zwierząt gospodarskich.
W 1998 roku WHO oszacowała, że gruźlica bydła (TB) zabiła około 30 milionów ludzi w ciągu dziesięciu lat (1990-1999), czyli mniej niż gruźlica u ludzi (80 milionów), ale nadal jest bardzo ważna. Z powodu tych dwóch chorób większość chorych i zmarłych przebywała w krajach rozwijających się.
Gruźlica występuje u dużej liczby zwierząt w większości krajów rozwijających się, gdzie nadzór i kontrola są nieobecne lub niewystarczające, co bardzo utrudnia perspektywy ekoepidemiologiczne.
Ogólnie rzecz biorąc, gruźlica jest przedmiotem obaw WHO, OIE i wielu organów ds. Zdrowia ze względu na gwałtowny wzrost zachorowań w niektórych krajach i rosnącą zapadalność, w szczególności z powodu HIV / AIDS, który również sprzyja rozwojowi szpitalnemu .
Funkcja
Bakteriologia
Ta pałeczka jest wolno rosnącą bakterią tlenową; wyprodukowanie jednego pokolenia zajmuje od 16 do 20 godzin.
Dobrze przeżywa w zamrożonych tkankach, ale jest niszczony przez gotowanie i różne biocydy (np. Tetraboran sodu stosowany jako środek konserwujący tkanki, w tym w taksydermii ).
Genomika
Naukowcy dokładnie badają genom tej bakterii, w szczególności ze względu na jej bliski kontakt z gruźlicą człowieka oraz zdolność wielu bakterii do poziomej wymiany genów.
Kompletne sekwencjonowanie z Mycobacterium bovis , opublikowane w 2003 roku, stało się możliwe porównanie tego bakcyla z tymi M. tuberculosis i M. leprae . Wykazano, że jest zaskakująco blisko bakterii odpowiedzialnej za gruźlicę u ludzi, M. tuberculosis (podobna w 99,95%), ale mniejsza nadmiarowość informacji genetycznej powoduje, że jest mniejszy. Niemniej jednak genom ten wykazuje szerszą zdolność do kodowania składników ściany komórkowej i niektórych białek wydzielniczych. Sugeruje to bardziej złożone interakcje gospodarz - Bacillus i może odgrywać rolę w „ unikaniu odporności ” (zdolność bakterii Bacillus do ucieczki białych krwinek ). Ponadto geny M. bovis i M. tuberculosis są takie same, co sugeruje, że ich zróżnicowana ekspresja może być kluczowym czynnikiem wpływającym na ich patogeniczność i „tropizm gospodarza” (preferencja dotycząca „żywicieli: ludzi, bydła lub innych ssaki).
Odkrycia te potwierdzają hipotezę wyjaśnienia lub wykonane w 1990 na podstawie pierwszych elementów genomowego mapowania z M. bovis i M. tuberculosis .
Naukowcy odkryli, że ekspresja genów tego prątka różni się znacznie od ekspresji genów Mycobacterium tuberculosis odpowiedzialnych za gruźlicę człowieka, chociaż te dwie bakterie są genetycznie bardzo podobne. Jeśli porównamy dwie bakterie w czasie ich wykładniczego wzrostu, różnicę ekspresji genów wykryje się w 258 genach, czyli 6% całego genomu . Główne różnice dotyczą genów kodujących białka zaangażowane w pośredni metabolizm i oddychanie, budowę ściany komórkowej i hipotetyczne białka. W porównaniu z M. tuberculosis genetycy zauważają ekspresję większej liczby regulatorów transkrypcji u M. bovis.
Przeżycie bakterii poza organizmem oraz w niektórych produktach mlecznych
Parametry ( pH , temperatura, zawartość wody, zawartość soli, współzawodnictwo z innymi organizmami, obecność cząsteczek naturalnie bakteriobójczych itp.), Dzięki którym M. bovis może lub mógłby się rozwijać poza organizmem żywego zwierzęcia, nie są jeszcze dokładnie znane.
Bakteria wykazała w laboratorium pewne zdolności do przetrwania przez określony czas (bardzo zmienny w zależności od warunków) poza organizmem. Ale rozmnaża się bardzo wolno, nawet w warunkach uważanych za idealne temperatury i środowiska.
Według dostępnych danych nie może rozmnażać się w mleku , ale może tam przetrwać przez pewien czas (Sinha, 1994), a także w niektórych serach wytwarzanych z niepasteryzowanego surowego mleka.
Ten czas przeżycia różni się w zależności od produktów i warunków ich wytwarzania. Literatura naukowa zawiera niewiele dowodów lub dowodów na przetrwanie M. bovis w produktach takich jak crème fraîche , jogurt , masło i lody , ale najliczniejsze badania dotyczyły serów.
Pewne przeżycie zaobserwowano w maśle, niektórych serach i twarożku (w twarogu zrobionym z surowego mleka przeżycie jest nadal obserwowane po 14 dniach, ale już nie po 17 dniach; jednak produkt nie nadaje się już do spożycia, ponieważ może zaczyna być zanieczyszczony pleśnią . Badania dotyczyły Emmental , Cheddar , Gruyère , Munster , Camembert i Bleu d'Auvergne („ser pleśniowy”); Emmental został szczególnie dobrze zbadany i wykazano, że proces produkcji w tym przypadku wpływa na zdolność przeżycia M. bovis , prawdopodobnie ze względu na parzenie skrzepu w temperaturze 53 ° C przez 30–40 minut, co nie niszczy M. bovis, ale wydaje się wpływać na jego zdolność do przeżycia podczas dojrzewania sera. w przypadku serów, takich jak cheddar , obserwuje się dużą zmienność w czasie w przypadku żywotnych bakterii, trwającą 60 dni, w niektórych przypadkach ponad 200 dni. é może odzwierciedlać różnice w stężeniu tego organizmu w używanym mleku.
Bakterie giną w serach długo dojrzewających (niektóre sery są przetwarzane w ten sposób nawet przez rok lub dłużej, na przykład stary i bardzo stary cheddar lub mimolette itp.).
Zastępy niebieskie
Ta przewlekła choroba zakaźna dotyka wielu żywicieli ssaków, w tym ludzi i stada bydła; bakteria infekuje również zwierzęta roślinożerne, takie jak jelenie , wielbłądy ( wielbłądy , ale także lamy , alpaki , wigonie lub guanako ), wszystkożerne, takie jak świnie i dziki , lub zwierzęta mięsożerne, takie jak psy, koty domowe lub dziki , lis , kojot , łasicowate , opos lub gryzonie .
Z drugiej strony, z wciąż słabo poznanych powodów, rzadziej występuje u koniowatych , kóz (kóz i kozic) lub owiec .
Patogeneza, patogeniczność
Uszkodzenia i ich rozmieszczenie
Zmiany makroskopowe obecne podczas sekcji zwłok jako beżowe lub żółtawe brodawki lub grudki rozmieszczone lub wyściełające powierzchnię niektórych narządów wewnętrznych. U bydła tkankami najczęściej wykazującymi zmiany grube widoczne w badaniu sekcyjnym są:
- niektóre tkanki okolicy zagardłowej;
- tkanki okolicy ślinianki przyusznej;
- tkanka tchawiczo-oskrzelowa;
- tkanka śródpiersia;
- głębokie zwoje ogonowe i szyjne;
- węzły chłonne podbródkowe;
- migdałki podniebienne;
- tkanka płucna.
Najbardziej widoczne i częste zmiany grube i histologiczne obejmują węzły chłonne w okolicy klatki piersiowej . Podobne zmiany można zaobserwować u innych ssaków gruźliczych, w tym u jeleni
Jednak Mycobacterium bovis można czasami wyizolować od bydła wykazującego brak dużych zmian w gruźlicy. Czasami występują zmiany chorobowe, ale w miejscu, które zwykle nie jest badane przez lekarza weterynarii po uboju (np. Węzeł chłonny podbródkowy).
W większości krajów wykrywanie dużych zmian gruźlicy podczas inspekcji weterynaryjnej tusz rzeźniczych jest podstawową metodą wykrywania stad bydła (w tym w Stanach Zjednoczonych w latach dziewięćdziesiątych).
Przenoszenie
Bakterie te mogą być przenoszone i rozprzestrzeniane na wiele sposobów, między innymi w wydychanym powietrzu, śluzie i plwocinie , moczu , kale i ropie .
Zakażenie występuje, gdy bakterie są wdychane, połykane lub wprowadzane pod skórę lub do krwi, i łatwiej u osób z obniżoną odpornością .
W związku z tym choroba może być przenoszona przez bezpośredni kontakt z chorym zwierzęciem (lub jego zwłokami ) lub raczej poprzez jego wydaliny lub wdychanie aerozoli, w zależności od danego gatunku.
Czynniki zjadliwości
Nadal są słabo poznane, ale bakteria prawdopodobnie współewoluowała ze stadami od momentu narodzin hodowli.
W pewnych kontekstach choroba może odgrywać rolę w ograniczaniu przeludnienia niektórych dzikich gatunków, zwłaszcza przy braku drapieżników. Jednak wprowadzenie przez człowieka wariantu chorobotwórczego do regionu świata, w którym zwierzęta są wobec niego „naiwne” immunologicznie , może zdziesiątkować dużą liczbę zwierząt.
Dokładne badanie ewolucji regresji ludzkiej gruźlicy od XIX th wieku (w rzeczywistości w wielu krajach), wykazały, że znacznie zmniejszyła się obiektywnie przed odkryciem gruźlica , a nawet szczepienia. Epidemiolodzy zakładają, że przyczynił się do tego postęp w zakresie higieny , żywności i warunków życia.
Epidemiologia człowieka
U ludzi M. bovis jest zwykle przenoszony przez zakażone mleko , ale czasami może być również przenoszony przez mikrokropelki w aerozolu emitowane przez chore zwierzęta.
- W bogatych regionach i krajach zakażenia ludzi Mycobacterium bovis stały się bardzo rzadkie, głównie w wyniku pasteryzacji mleka, która zabija wszystkie bakterie w zakażonym mleku.
Bydło jest losowo testowane pod kątem choroby i natychmiast poddawane ubojowi w przypadku zakażenia (ale ich mięso często może być nadal używane do spożycia przez ludzi). - W tak zwanych krajach rozwijających się sytuacja jest bardzo odmienna i generalnie problematyczna. Pasteryzacja nie jest systematyczna i gdzie to jest rzadkie lub nieistniejące, M. bovis pozostaje stosunkowo częstą przyczyną gruźlicy transmitowany z bydła na ludzi.
Epidemiologia zwierząt, ekoepidemiologia i kontrola
W każdym regionie świata warunki ekoepidemiologiczne zmieniają się ze względu na różną faunę, różne warunki chowu zwierząt gospodarskich, a także czasami być może z powodu wprowadzonego i nabierającego charakteru inwazyjnego niektórych gatunków lub obecności innych prątków, które mogą wchodzić w interakcje z znane szczepy gruźlicy. Opisane poniżej sytuacje ilustrują te różne sytuacje, z których niektóre są uważane za niepokojące przez lekarzy weterynarii i ekologów i / lub lekarzy.
Nowa Zelandia
W Nowej Zelandii, do której osadnicy pochodzenia europejskiego wprowadzili wiele stad (owce, konie i bydło, ale także 7 różnych gatunków jeleni), jest to torbacz , australijski opos ( Trichosurus vulpecula ), który obecnie wydaje się być głównym wektorem rozprzestrzeniania się drobnoustroju.
Ten opos jest również allochtoniczny ; został sprowadzony (z Australii) przez osadników ze względu na futro. Po ucieczce z farm i / lub wypuszczeniu przez właścicieli, następnie rozmnażała się na wolności, gdzie ma niewiele drapieżników i śmiercionośnych patogenów. Obecnie jest uważany za gatunek inwazyjny w kraju. W coraz większym stopniu jest nosicielem bakterii M. bovis (około 38% badanych oposów przenosiło ją na obszarach zadeklarowanych jako zagrożone zakażeniem zwierząt gospodarskich. Na obszarach uznanych za zagrożone prawie 70% nowych zakażeń stada wydaje się związanych do oposów lub fretek , które same mogą zostać zakażone lub ponownie zakażone różnymi wariantami bakterii z odchodów stadnych, zwłok itp.
W 1993 r. Prawo znane jako „ Biosecurity Act 1993 ” narzuciło krajową strategię zwalczania szkodników , mającą na celu kontrolowanie, a następnie ostateczne wyeliminowanie choroby w całej Nowej Zelandii. W tych ramach utworzono „ Radę ds. Zdrowia Zwierząt ” (AHB ); z jednej strony zarządza krajowym programem wykrywania choroby bydła nowozelandzkiego, z drugiej strony głównym programem zwalczania oposów. Te dwa połączone programy mają na celu - przed 2026 r. - wytępienie M. bovis u dzikich wektorów na obszarze 2,5 miliona hektarów (lub jednej czwartej obszarów zagrożonych w Nowej Zelandii). Wtedy będzie to kwestia rozszerzenia działań na cały kraj.
Ten tak zwany program „ Nowej Zelandii wolnej od gruźlicy ” jest uważany za „światowego lidera” w tej dziedzinie. Udało mu się podzielić przez ponad 10 odsetek zakażonych stad jeleni i bydła (z ponad 1700 stad w 1994 r. Do mniej niż 100 wLipiec 2011).
Według rządu większość tego sukcesu można przypisać „kontroli” oposów, która zmniejszyła zanieczyszczenie krzyżowe między populacjami rezerwuarów i przerwała „cykl” choroby. Na przykład w Hohotaka w środkowej Nowej Zelandii ( Wyspa Północna , od 1988 do 1994 r., Złapanie tego zwierzęcia w pułapkę zmniejszyłoby jego zagęszczenie o 87,5%. Jednocześnie roczna zapadalność na gruźlicę w lokalnych stadach bydła zmniejszyła się o porównywalny wskaźnik ( 83,4%).
Oposy są uwięzione lub zabite przez zatruciu przez gumy, na przykład zatrutego fluorooctan sodu (znany jako „ Poison 1080 ” w Nowej Zelandii) lub cyjanek potasu, osadza się na podłożu lub usunięte przez powietrze.
Od 1979 do 1984 rządowa kontrola oposa została wstrzymana, przynajmniej tymczasowo, oficjalnie z powodu braku funduszy. Regularne i częste badania stad bydła wykazały, że liczba zakażonego bydła następnie ponownie wzrosła (do 1994 r.). Odsetek terytorium kraju, na którym stwierdzono przenoszenie choroby przez dzikie zwierzęta, wzrósł z około 10% do 40%.
The Australian opos wydaje się być szczególnie skuteczne wektor z przenoszenia choroby z powodu zachowań, które przyjmuje ona, gdy poddaje się go: w terminalnej fazie gruźlicy, przedstawia rażąco nieprawidłowe działanie, a po przyjęciu dobowe zachowanie żerowania (kiedy normalnie jest noc ). Wydaje się również, że szuka miejsc do ogrzania się i zbliżenia do domów i lęgów, jest następnie obserwowany na wybiegach lęgowych, gdzie naturalnie przyciąga uwagę bydła i „ciekawskich” jeleni (Jeleń został również wprowadzony w Nowej Zelandii do gospodarstwa hodowlane produkujące mięso, skóry, aksamit i trofea Takie zachowanie można sfilmować.
W kraju jest około 9,3 miliona sztuk bydła, podzielonych na 71 000 stad, a wiele jeleni jest trzymanych w zagrodach lub stada na wolności. Występują tam jednak mniej gęsto niż oposy i dlatego uważa się, że w mniejszym stopniu przyczyniają się do rozprzestrzeniania się bakterii. Zdrowie stad bydła i owiec jest głównym problemem dla organów ds. Zdrowia, ale muszą one również wziąć pod uwagę lobby łowieckie: na siedem gatunków dużych jeleni poluje w kraju około 40 000 myśliwych (w porównaniu z ogólną populacją 4,3 miliona mieszkańców). ); ci myśliwi zabijają około 70 000 jeleni rocznie. Według rządu, jego krajowa strategia zwalczania szkodników na lata 1996-2001 osiągnęła swój cel polegający na zmniejszeniu liczby zakażonych stad (z 1700 do 800), ale nie zapobiegła ekspansji geograficznej „obszarów zagrożonych wektorami” (które zyskały 40% całe terytorium Nowej Zelandii w 2001 r. W związku z tym wdrożono drugą strategię krajową na lata 2001–2013, której celem było osiągnięcie w 2013 r. częstości występowania bydła i jeleni na poziomie poniżej 0,2%. Tym razem test szczepienia dzikiego oposa przewiduje się użycie szczepionki typu BCG rozprowadzanej doustnie w przynętach rozproszonych w naturze.
UK
Występowanie i ryzyko : w latach trzydziestych XX wieku oszacowano, że 30% do 40% (w zależności od źródeł) bydła w Wielkiej Brytanii było nosicielami tej bakterii. W populacji ludzkiej lekarze co roku wykryli około 50 000 nowych przypadków gruźlicy u ludzi.
Obecnie, według DEFRA i brytyjskiej Agencji Ochrony Zdrowia (HPA), ryzyko zachorowania na gruźlicę bydła w Wielkiej Brytanii jest bardzo niskie; według HPA ¾ z 440 zgłoszonych przypadków u ludzi w latach 1994-2006 było w podeszłym wieku (> 50 lat, urodzeni przed 1960 r., co sugeruje, że choroba była reaktywacją starej infekcji), a 20% przypadków to ludzie obcego pochodzenia, prawdopodobnie nosicieli infekcji nabytej w innym kraju. Niewielka liczba przypadków dotyczyła osób, które miały kontakt z zakażonymi zwierzętami.
W Wielkiej Brytanii od 1994 r. Nie było dowodów na przypadek człowieka, który mógłby być powiązany z niedawnym spożyciem mięsa lub innych produktów wołowych.
Jeżeli Badger : Pod koniec XX p wieku, wykazano w Wielkiej Brytanii, że Badger wrażliwy na bakterie, może on pozyskać ze stad, że stanowisko (lub innych gatunków) i ewentualnie retransmisji do innych zwierząt domowych, jego dokładna rola w transmisji jest słabo mierzona i została następnie mocno przedstawiona w perspektywie. Zanim oceniano znaczenie jego ekoepidemiologicznej roli i porównano ją z innymi gatunkami, na wniosek hodowców rozpoczęto kampanie bicia, odstrzału i zatruwania lub łapania borsuka.
Z borsuki ( Meles Meles ) zostały już znalezione nosicielami tej bakterii tam trzydzieści lat, nie powodując szczególne emocje, ponieważ jest to również w przypadku niektórych innych gatunków i wielu innych, nie nie był przedmiotem kampanii testowych.
Następnie w 1997 r. , W kontekście kryzysu zdrowotnego związanego w szczególności z patogennym prionem znanym jako „ szalona krowa ”, niezależny komitet przeglądowy uznał, że zwierzę to może znacząco przyczynić się do rozprzestrzeniania się tej choroby odzwierzęcej między stadami bydła. Borsuk skupił wówczas uwagę hodowców i myśliwych; i stało się źródłem długiego (niedokończonego) sporu między angielskimi ekologami i zwierzętami (pragnącymi uratować ten gatunek już schyłkowy lub wymarły z części jego naturalnego zasięgu ) a rolnikami- hodowcami , z którymi wielu myśliwych połączyło siły (pragnąc do uzyskania upoważnienia do niszczenia borsuków poprzez ubój, odławianie i zatrucie w celu zmniejszenia strat w stadzie).
Przeprowadzono pierwsze duże, randomizowane badanie dotyczące skutków intensywnego uboju, którego pierwsze wyniki opublikowano w 2007 r. Badanie to zostało zaprojektowane i nadzorowane przez grupę naukową przedstawiającą się jako „niezależna” od gruźlicy, mówi ISG (Independent Scientific Grupa).
Opiera się na rozległych doświadczeniach terenowych, w ramach których testuje się i porównuje 3 strategie na badanym obszarze o powierzchni 3000 km 2 , z dedykowaną siłą roboczą 180 pracowników i rocznym budżetem w wysokości 7 mln USD (bez kosztów laboratorium); pierwsza strategia polega na proaktywnym zwalczaniu (poprzez ich poszukiwanie i zabijanie) wszystkich borsuków na dużym terytorium, poprzez obserwację, czy choroba postępuje w gospodarstwach na tych terenach. Druga strategia polega na zabijaniu borsuków tylko w odpowiedzi na infekcje u zwierząt gospodarskich i wokół gospodarstw. Trzecia (sytuacja „kontrolna”) polega na nie zabijaniu borsuków. Zbadano możliwy wpływ 3 „strategii” na występowanie choroby w gospodarstwach.
W 2007 r. W swoim raporcie końcowym ISG stwierdził, że:
Po drugie, słabości w metodach testowania bydła oznaczają, że bydło samo w sobie znacząco przyczynia się do trwałości i rozprzestrzeniania się choroby na wszystkich obszarach, na których występuje gruźlica, oraz w niektórych częściach Wielkiej Brytanii, prawdopodobnie jest głównym źródłem zakażenia. Wnioski naukowe są takie, że wzrost zachorowalności na chorobę można odwrócić i ograniczyć jej zasięg geograficzny, stosując jedynie ścisłe środki kontroli bydła ” .
Plik 26 lipca 2007, w Izbie Lordów Minister Środowiska, Żywności i Spraw Wiejskich ( Lord Rooker ) powiedział w imieniu rządu „Z zadowoleniem przyjmujemy końcowy raport niezależnego panelu naukowego, który dodatkowo zwiększa dostępne dowody. Uważnie analizujemy kwestie poruszone w tym raporcie i będziemy nadal współpracować z przemysłem, doradcami rządowymi i ekspertami naukowymi przy podejmowaniu decyzji politycznych w tych kwestiach ”, ale wiadomość, że borsuk był odpowiedzialny za chorobę odzwierzęcą, wydaje się utrzymywać się wśród części Ludność angielska.
W 2008 roku RSPCA ( Królewskie Towarzystwo Zapobiegania Okrucieństwu wobec Zwierząt ) nalegało na pilną rewizję tej polityki niszczenia, której nie uzasadnia częstość występowania infekcji u borsuków wynosząca zaledwie 4–6%.
W Wielkiej Brytanii (podobnie jak gdzie indziej) stwierdzono, że wiele innych ssaków (w tym gryzonie, o których wiadomo, że są nosicielami wielu chorób odzwierzęcych oraz dziki bardziej ruchliwe niż borsuki) zostało zakażonych bakterią M. bovis . Były jednak rzadziej zakażane niż bydło (i borsuki). Obecnie staramy się lepiej zrozumieć ekopidemiologię tej choroby odzwierzęcej.
Badania weterynaryjne, epidemiologiczne i ekoepidemiologiczne przeprowadzone w Anglii i Walii w pierwszej dekadzie XXI wieku wykazały, że w niektórych regionach południowo-zachodniej Anglii jelenie , aw szczególności jelenie , prawdopodobnie ze względu na ich zachowanie stadne i stają się mniej mobilne, a czasem -gęsty z powodu braku dużych drapieżników, sztucznych dopływów pożywienia , wyspiarskiego charakteru obszarów leśnych i rosnącej fragmentacji lasów , uznano za rezerwuar zwierząt i potencjalny wektor przenoszenia gruźlicy bydła.
Wydawałoby się nawet, że w niektórych regionach daniele są bardziej odpowiedzialne za przenoszenie się na bydło i jako dziki zbiornik wodny niż borsuk.
Opłacalność: oszacowano w 2005 r., Że próby wykorzenienia gruźlicy kosztowały Wielką Brytanię około 90 milionów funtów, z niewielkim sukcesem przez kilka lat. Z weterynaryjnego punktu widzenia fundusze te mogłyby być lub mogłyby, zdaniem EFRA, być skuteczniej wykorzystywane w wielowymiarowej strategii łączącej różne metody zwalczania choroby, w tym dzikiej przyrody.
Stany Zjednoczone i Kanada
W kraju tym bakteria M. bovis występuje endemicznie u jelenia bielika ( jelenia bielika, Odocoileus virginianus ) w północno-wschodniej części stanu Michigan i północnej Minnesocie, a sporadycznie jest wykrywana w Meksyku .
Tylko bielik został potwierdzony jako dziki żywiciel podczas epidemii gruźlicy, która dotknęła Michigan, chociaż inne ssaki, takie jak szop pracz ( Procyon lotor ), opos ( Didelphis virginiana ) i kojot ( Canis latrans ) mogą również służyć jako rezerwuar lub żywiciele końcowi. Fakt, że bielik jest rezerwuarem bakterii M. bovis, jest przedstawiany jako główna przeszkoda w zwalczaniu tej choroby u bydła w Stanach Zjednoczonych. dochód z lokalnego handlu; w związku z tym w 2008 r. 733 998 licencjonowanych myśliwych zabiło około 489 922 bielików podczas operacji przedstawionych jako mające na celu opanowanie lub kontrolę rozprzestrzeniania się choroby poprzez ograniczenie liczby tych jeleni. Ci myśliwi kupili dla jeleni ponad 1,5 miliona „bransoletek”. W 2006 roku to polowanie przyniosłoby gospodarce stanu Michigan 507 milionów dolarów.
W Kanadzie monitorowane są dzikie i hodowlane żubry (podobnie jak w przypadku brucelozy .
W pozostałej części świata
Chorobę obserwuje się u bydła na całym świecie, ale niektóre kraje były w stanie znacznie zmniejszyć lub ograniczyć występowanie choroby poprzez operacje kontrolne typu „test and cull” stosowane w stadzie bydła (zwierzęta są testowane, a te, które niosą bakterie są zabijane).
Europa : Większość krajów w Europie i kilka krajów karaibskich (w tym Kuba) jest obecnie praktycznie wolnych od M. bovis w swoich gospodarstwach, ale ogniska choroby są okresowo wykrywane w gospodarstwach, a bakteria pozostaje obecna w przyrodzie. Dlatego niedawne badanie (2004) przeprowadzone w Hiszpanii skupiło się na 6 gatunkach: jeleniu ( Cervus elaphus ), danielu ( ama dama ), dziku ( Sus scrofa ), ryżu iberyjskim ( Lynx pardinus ), zającu ( Lepus europaeus ) i bydło ( Bos taurus ) na kilku terytoriach. Te 6 gatunków ssaków wybrano ze względu na ich kluczowe pozycje w ekosystemach oraz ze względu na rozpoznane związki z inwentarzem żywym. Wyniki badań potwierdziły powiązania między bydłem a dzikimi zwierzętami: te same szczepy M. bovis zaatakowały kilka dzikich gatunków w stadach posiadających ten sam szczep, bez stwierdzenialokalnie dominującego spoligotypu .
Autorzy tego badania uważają, że lepsze zrozumienie przenoszenia i rozprzestrzeniania się choroby jest potrzebne, aby lepiej ukierunkować środki kontroli gruźlicy.
W Kanadzie : Tam łosie i jelenie bielik przenoszą bakterie, zwłaszcza w Parku Narodowym Riding Mountain w Manitobie i wokół niego . Aby poprawić kontrolę i wyeliminować gruźlicę bydła, Kanadyjska Agencja Kontroli Żywności (CFIA) podzieliła Manitoba na dwie strefy zarządzania, z planem kontroli gruźlicy (RMEA) na obszarze, na którym wystąpiła choroba. Chorobę stwierdzono również w stadach bawołów afrykańskich w Afryce Południowej .
W Afryce Południowej : Poważne konsekwencje ekologiczne obserwuje się od 1990 r. Gruźlica gwałtownie rozwinęła się tam dziko i zdziesiątkowała dzikie stada rodzimych bawołów ( Syncerus caffer ) i ich głównego drapieżnika - lwa .
Pierwsze przypadki u bawołów wykryto dopiero w 1990 r. W Parku Narodowym Krugera ; w 1999 r. ponad 70% afrykańskich bawołów ( Syncerus caffer ) było gruźliczych na południu parku. Zaobserwowano przenoszenie międzygatunkowe na kudu i antylopę , szympansa , pawiana , a także lwa, co ma poważne konsekwencje dla bioróżnorodności regionu.
W kierunku relatywizacji znaczenia tej choroby odzwierzęcej?
- W 2010 roku w czasopiśmie Trends in Microbiology Paul i David Torgersonowie zasugerowali spojrzenie na znaczenie tej choroby z perspektywy; w porównaniu ze wszystkimi chorobami odzwierzęcymi wydaje się być nieistotnym problemem zdrowia publicznego w Wielkiej Brytanii, ponieważ większość mleka jest obecnie prawie zawsze pasteryzowana przed użyciem oraz ponieważ gruźlica bydła jest bardzo rzadko rozpylana przez bydło na ludzi, o czym świadczy niski liczba pasterzy chorych na gruźlicę bydła w krajach rozwiniętych. Obecny program zwalczania gruźlicy bydła w Wielkiej Brytanii - w swojej obecnej formie - jest zatem ich zdaniem błędną alokacją zasobów i nie przynosi korzyści społeczeństwu.
Niewiele jest również dowodów ekonomicznych korzyści płynących z takiego programu, nawet dla przemysłu hodowlanego. Dzieje się tak, ponieważ niewiele badań dotyczyło bezpośrednich i pośrednich kosztów gruźlicy bydła w produkcji zwierzęcej. Ponieważ pasteryzacja mleka była wystarczająca, aby zapobiec prawie wszystkim przypadkom przenoszenia gruźlicy bydła na ludzi, wydaje się, że nie ma już ekonomicznego ani zdrowotnego uzasadnienia dla planu, który został opracowany i wdrożony w Królestwie.
- W lipiec 2010, ukazuje się druga edycja artykułu dyskusyjnego zatytułowanego „ Gruźlica bydła, czas na przemyślenie ”. Artykuł został opublikowany przez „ Rethink Bovine TB ”, grupę ad hoc niezależnych badaczy gruźlicy bydła, która przy tej okazji dokonała przeglądu polityki Anglii i Walii w odniesieniu do gruźlicy. Autorzy proponują alternatywne rozwiązania, które są zarówno bardziej praktyczne, jak i bardziej opłacalne ekonomicznie. Zrobili to na podstawie danych z Defra (która w szczególności uznała, że prawie wszystkie zwierzęta stałocieplne są podatne na zakażenie, w tym psy i koty oraz świnie / dziki bliżej stad i człowiek jako borsuk) oraz prace profesorów Paul i David Torgerson. Świnia zjada mleko i odpady mleczne, a dzik chętnie żywi się zwłokami, które może znaleźć (dzik jest jednak rzadko obecny.
- W marcu 2012 r. Jeden z najstarszych brytyjskich „ think tanków ” zajmujących się ochroną przyrody , Bow Group (założony w 1951 r. ), Opublikował dokument zatytułowany „ Zdrowy rozsądek i gruźlica bydła”, wzywając rząd ponownie rozważy swoje plany dalszej eksterminacji tysięcy borsuków w celu zwalczania gruźlicy bydła.
Niniejszy raport oparty jest na badaniach, z których wynika, że po kilku latach intensywnego uboju borsuków (z których 15% to nosiciele Bacillus w regionach dotkniętych fermami) ta kosztowna strategia nie działa (kampania eksterminacji na dużą skalę 11000 borsuków w ciągu 9 lat, monitorowane naukowo, we współpracy z lekarzami weterynarii z danych regionów, spowodowało jedynie 12-16% spadek częstości występowania tej choroby w stadach, podczas gdy eksperymenty szczepień, przy znacznie niższych kosztach, spowodowały zmniejszenie seroepidemiologiczne o 74% u bydła). Może nawet wywołać inne negatywne skutki; z jednej strony utrata różnorodności genetycznej borsuków może uczynić je bardziej podatnymi na chorobę. Z drugiej strony, w przypadku zwierząt terytorialnych im mniej grup utworzyło terytorium, tym młodszy rocznik będzie mógł zajść daleko, aby założyć nowe terytorium, co sprzyja szybszemu przemieszczaniu się i na większych odległościach. - szczepy drobnoustrojów przenoszone przez te borsuki, w tym poza obszarami „leczonymi” ; ponadto stwierdzono, że zagęszczenie lisów wzrosło tam, gdzie eksterminowano borsuki w południowo-zachodniej Anglii, co może stwarzać inne problemy dla rolników (zwłaszcza drób). Raport został napisany przez Grahama Godwina - Pearsona z `` Bow Group Council '' z korektą i wkładem czołowych naukowców zajmujących się gruźlicą , w tym dr Johna Krebsa aka ` ` Baron Krebs '', wybitnego angielskiego zoologa i etologa, projektanta największego badania przeprowadzonego na skutki masowego niszczenia borsuków w kontekście walki z gruźlicą bydła ( „Randomized Badger Trial” (lub RBCT). Raport, który dzieli parlament, został w szczególności przekazany przez gazetę The Guardian i inne.
W kierunku relatywizacji znaczenia borsuka i dzikich zwierząt w przenoszeniu tej choroby odzwierzęcej?
Dowody i wskazówki wydają się uniewinniać dziką przyrodę jako główną lub ważną przyczynę praktyk rolniczych. Ponadto w przypadku wścieklizny szczepienia okazały się znacznie skuteczniejsze niż próby wytępienia zwierząt, które uznano za odpowiedzialne za epidemie na fermach. W innym miejscu, ale z problemów w części podobne, écoépidémiologiques badania nad H5N1 i grypy jak odzwierzęcej wskazał również na znaczenie transferów chorych zwierząt przez człowieka, zarządzanie odpadów zwierzęcych (rozprzestrzenia, zarządzanie zwłok, itd.) I praktyk hodowlanych w ogniskach dotykających zwierzęta gospodarskie.
- Borsuk cierpiał z powodu obrazu głównego biologicznego wektora gruźlicy bydła, który był do niego niesłusznie przywiązany przez dziesięć lat i który prawdopodobnie zachowa się przez jakiś czas (pomimo dostępnych danych naukowych, prawdopodobnie także historia niekochanych gatunków):
Kiedyś był klasyfikowany jako „ śmierdzący ”. Jego zniszczenie nawet jego prześladowanie (jak w przypadku lisa i łasicy w niektórych krajach) był rodzajem popularnego sportu w Wielkiej Brytanii w XVIII th do XIX -tego wieku. Grupy wieśniaków zablokowały wejścia do jego nory, wykopały ją i pobiły na śmierć.
Praktyka ta została zakazana w 1835 r. Przez prawo zwalczające okrucieństwo wobec zwierząt (zaproponowane przez Royal Society for the Prevention of Cruelty to Animals lub RSPCA); borsuk jest więc teoretycznie gatunkiem chronionym w całym kraju od czasu ustawy z 1911 r. znanej jako Ustawa o ochronie zwierząt z 1911 r., teoretycznie skonsolidowanej w ramach Konwencji Berneńskiej, dotyczącej ochrony dzikiego życia i okrutnego traktowania borsuka powodującego ją. śmierć i przestępstwo zgodnie z ustawą o ochronie borsuków z 1992 r. (do 6 miesięcy więzienia i grzywny w wysokości 5000 GBP oraz prace społeczne). Jednak dochodzenia przeprowadzone w 2009 roku przez Sunday Times i BBC wykazały, że bicie i kopanie borsuków było nadal nielegalnie praktykowane w Wielkiej Brytanii i Irlandii (gdzie chronią je podobne przepisy). Bicie i kopanie są powszechnie uważane za okrutną i potajemną działalność.
Jego ochrona nie jest jednak absolutna i odstępstwa ( licencje na niszczenie ) mogą być udzielane na zasadzie ad hoc i w ograniczonym zakresie przez Natural England , Welsh Assembly Government i Countryside Council for Wales, ale w wyjątkowych okolicznościach. I uzasadnione, oraz bez okrucieństwa.
Te nielegalne działania niszczące były od kilku lat traktowane poważnie przez RSPCA i inne grupy wnoszące wkład w sprawy karne, w tym polegające na technikach kryminalistycznych i analizie DNA . - Nawet jeśli miał zły wizerunek wśród niektórych hodowców i myśliwych, to oprócz tego, że był gatunkiem silnie chronionym, borsuk jest również gatunkiem emblematycznym i popularnym w literaturze i psychice narodowej.
- Po prawie dziesięciu latach praktycznie systematycznego niszczenia w południowo-zachodniej Anglii, jego zniszczenie stało się bardzo niepopularne wśród opinii publicznej; niezależny sondaż cytowany w 2012 roku przez Bow Group wykazał, że 81% ankietowanych Brytyjczyków było przeciwnych rządowemu planowi zniszczenia borsuków.
Walcz z chorobami
Ponieważ jest to choroba odzwierzęca, strategie kontroli powinny koncentrować się zarówno na zwalczaniu bakterii w gospodarstwach, jak i na zwierzętach dzikich i domowych ( psy , koty itp.). Jednak częstość występowania tej choroby w przyrodzie i związki między dzikimi zwierzętami a zwierzętami hodowlanymi są nadal słabo poznane.
Gruźlica jest jedną z pierwszych prątków odkrytych i zbadanych przez higienistki .
W 1901 r. Von Behring, asystent Roberta Kocha i pierwszy laureat Nagrody Nobla w dziedzinie fizjologii lub medycyny , oświadczył podczas ceremonii wręczenia nagród: „Jak wiecie, gruźlica bydła jest jedną z najbardziej zakaźnych chorób, które mogą mieć wpływ na rolnictwo” .
Sto lat później częstość występowania choroby została znacznie zmniejszona lub kontrolowana w większości bogatych krajów, czasami osiągając szczyt 2,8% bydła w roku 2000 w Wielkiej Brytanii, z wyjątkiem południowo-zachodniej części kraju, gdzie wskaźnik ten jest wyższy, z wykładniczym wzrostem przypadków w ciągu 10 lat pomimo niszczenia borsuków podejrzewanych o przenoszenie Bacillus między stadami.
Aby lepiej zwalczać chorobę, należy ją również lepiej zwalczać w przyrodzie, u tak zwanych gatunków „rezerwuarowych”. Próby wytępienia gatunków-nosicieli często okazują się nieskuteczne i kosztowne, a nawet przynoszą odwrotny skutek niż oczekiwano, na przykład rozszerzając dotknięte obszary. Szczepienia to droga, która wydaje się potencjalnie skuteczna
Diagnostyczny
Badanie kliniczne żywego zwierzęcia może prawdopodobnie wykryć zmiany sugerujące gruźlicę. Badanie histopatologiczne zwiększa pewność rozpoznania, ale dopiero izolacja bakteriologiczna Mycobacterium bovis ze zmiany pozwala na postawienie ostatecznej diagnozy. Na czułość dużej sekcji zwłok wpływa zastosowana metoda i badane miejsca anatomiczne.
Testy
Są potrzebne do badań przesiewowych na żywych zwierzętach lub do znalezienia przyczyn u zwierząt martwych. Możliwe są fałszywie pozytywne i fałszywie negatywne wyniki. Jeśli wynik testu był pozytywny, a badanie pośmiertne nie wykazało zmian charakterystycznych dla gruźlicy, może to być spowodowane wczesną infekcją, nieodpowiednią techniką sekcji zwłok lub zakażeniem prątkami innymi niż M. bovis . Konieczne jest badanie bakteriologiczne, aby potwierdzić lub nie obecność bakterii.
Obecnie najczęściej stosowane testy na żywych zwierzętach to:
- Test intradermotuberculination porównawczy (IDC): Test ten jest oparty na porównaniu reakcje alergiczne po wstrzyknięciu ( śródskórnym ), w tym samym bydlęcej, ptasiej PPD (Purified Protein pochodne) tuberkuliny (wytworzonego z Mycobacterium avium ) i bydlęcego (wytworzonego z Mycobacterium bovis ). W Europie europejska dyrektywa (64/432 / EWG) opisuje, w jaki sposób należy ją wdrożyć;
- Γ interferonu testu: jest test immunologiczny. Wykrywa interferon γ, który jest wydzielany przez uczulone limfocyty T po stymulacji przez określony antygen. W celu wyszukania gruźlicy bydła, próbkę krwi bydła poddawanego badaniu inkubuje się w kontakcie z tuberkuliną (ptasią lub bydlęcą), następnie odzyskuje się supernatant osocza i analizuje w nim interferon γ za pomocą testu Elisa (test immunoenzymologiczny ). Uważa się, że ma dość dobrą czułość i specyficzność, ale w 2010 r. Jest drogi (30-60 EUR za test).
- Test „ anamnestyczny ELISA ” mierzący odpowiedź humoralną na próbkę surowicy. Jest to przydatne do wykrywania zwierząt podejrzanych o „ anergię ” w ognisku gruźlicy („ anergiczne ” oznacza, że zwierzę jest zakażone, ale nie można go już wykryć zwykłymi testami opartymi na odpowiedzi komórkowej. zakażenie
- badanie pośmiertne; W Europie są one objęte rozporządzeniem n o 854/2004 od 2004 roku, a wcześniej przyszedł na mocy dyrektywy europejskiej 64/433 / EWG), które wymagają inspekcji weterynaryjnej zwłok; Corner oszacował w 1994 r., Że dobre badanie co najmniej 6 par węzłów chłonnych , płuc i węzłów krezkowych wystarczy, aby znaleźć 95% dużych zmian gruźlicy, ale 70% zwierząt, które zareagowały na test, a następnie zostały przesłane po badanie pośmiertne wykazało tylko pojedynczą zmianę (9,8% tych prostych zmian znajdowałoby się w płucach); dlatego łatwo jest nie wykryć zmiany chorobowej u zakażonego zwierzęcia.
Ekranizacja
To się bardzo różni w zależności od miejsca i czasu. Nie jest lub jest praktykowana bardzo rzadko w tak zwanych krajach biednych lub wschodzących.
W tak zwanych krajach bogatych lub uprzemysłowionych jest często praktykowany rutynowo, ale częściej na obszarach sklasyfikowanych jako zagrożone lub w latach następujących po pojawieniu się nowej epidemii oraz na obszarach peryferyjnych do tej epidemii. Na przykład w 2000 r. W Zjednoczonym Królestwie całe bydło (z wyjątkiem niektórych krów przeznaczonych do tuczu) musiało podlegać obowiązkowemu badaniu przesiewowemu co 1, 2, 3 lub 4 lata, w zależności od obszaru, na którym znajduje się gospodarstwo. Odstępy między dwoma badaniami różniły się w zależności od do strefy (zgodnie ze stopniem ryzyka oszacowanym zgodnie z deklaracją lub nie ogniskami w ciągu ostatnich 2, 4 lub 6 lat w strefie, z coroczną ponowną oceną (lub w przypadku nowego ogniska BT) przez zwierzę autorytet medyczny
Strategia europejska
Unia Europejska posiada strategię mającą na celu ograniczenie lub nawet wyeliminowanie tej choroby w państwach członkowskich, dzięki ścisłej kontroli choroby w handlu wewnątrzwspólnotowym w hodowli. Ze względów bezpieczeństwa zdrowotnego państwa członkowskie muszą przeprowadzić kontrolę przed przemieszczeniem (tj. U hodowcy przed przekazaniem do kupującego) w gospodarstwach uznanych za wolne od choroby, 30 dni przed jakimkolwiek wywozem do innego kraju europejskiego. Istnieje również kontrola losowa lub po ruchu (w siedzibie kupującego).
Jednak w pierwszej dekadzie XXI wieku sytuacja zdrowotna stad była nadal zróżnicowana w zależności od kraju i warunków środowiskowych, co prowadziło do niejednorodnej sytuacji epidemiologicznej.
Dziesięciu nowych uczestników prawie całkowicie wyeliminowało chorobę w 2004 r. (Częstość występowania 0,2%), ale nadal istnieją obawy dotyczące ryzyka późnego wykrycia lub pojawienia się nowych, bardziej zjadliwych wariantów lub wprowadzenia drobnoustrojów u zwierząt importowanych.
Szczepienie dzikich zwierząt i zwierząt
Wydaje się, że jest to potencjalnie najskuteczniejsza droga wspierająca lepszą politykę zarządzania zagrożeniami dla zdrowia w sektorach hodowlanych; wszystko, co ważne postępy poczyniono ostatnio w odniesieniu do szczepień przeciwko gruźlicy i wielu autorów zawartych w końcu XX th wieku, ze sprzężeniem zwrotnym doświadczenie na wściekliznę, inne choroby i według dostępnych danych na temat gruźlicy, że najbardziej obiecujące podejście było szczepienie dzikich zwierząt jako dodatek do zwalczania chorób w gospodarstwach. Na przykład borsuk mógłby zostać zaszczepiony w Anglii. Jest to jeszcze bardziej prawdziwe w krajach rozwijających się, gdzie ustanowienie pełnego systemu monitorowania zdrowia i identyfikowalności byłoby droższe i trudniejsze.
Jednak szczepienie nadal stwarza dwa problemy:
- problemy prawne: „Obecnie międzynarodowe zobowiązania handlowe zabraniają stosowania szczepionek przeciwko gruźlicy u hodowanego bydła domowego i jeleni hodowlanych, których mięso lub stado hodowlane może krążyć lub być eksportowane, tak aby testy nie myliły odpowiedzi immunologicznej zwierzęcia na prawdziwą chorobę i do zaszczepienia szczepionki ” , aby zachować„ wolny ”status kraju w odniesieniu do tej choroby, co pozwala na eksport, który w niektórych regionach jest ekonomiczną koniecznością (na przykład hodowcy z Dordogne eksportują 80% swojego bydła do Włoch każde z tych zwierząt musi być wolne od gruźlicy);
-
potencjalny problem techniczny (dotyczący niektórych regionów, jeśli stosowana jest zwykła szczepionka typu BCG): Skuteczność „klasycznej” szczepionki BCG na ludzi i zwierzęta znacznie się różni w zależności od czynników, które obejmują czynniki środowiskowe i regionalne. W niektórych populacjach ludzkich szczepionka okazała się nieskuteczna. Pierwsza hipoteza wyjaśniająca głosiła, że ta zmienność została wywołana przez interakcje między szczepionką a pospolitymi prątkami w środowisku tych populacji (gruźlica jest również wywoływana przez prątki).
Ta hipoteza została potwierdzona na myszach laboratoryjnych w 2002 roku: ekspozycja na pewne prątki środowiskowe może skutecznie wywołać szeroką odpowiedź immunologiczną, szybko aktywowaną przez osobę zaszczepioną BCG i która kontroluje namnażanie szczepionki; odpowiedź immunologiczna jest wówczas przejściowa i może nie nadawać trwałej odporności ochronnej przeciwko gruźlicy ludzkiej.
Jednak skuteczność „szczepionek podjednostkowych” przeciwko gruźlicy nie ulega zmianie.
Szczepienia Mycobacterium_bovis i BCG
Pierwsza szczepionka została przetestowana w 1886 roku przez Vittorio Cavagnisa, podczas gdy w tym samym czasie Robert Koch bezskutecznie próbował opracować lecznicze serum na bazie tuberkuliny .
W 1902 r. Behring próbował wyprodukować szczepionkę przeciwko gruźlicy bydła : „ bovaccin ” z atenuowanej pałeczki pochodzenia ludzkiego .
Behring również bezskutecznie zaproponował „tuberkulazę” . Wciąż na polu weterynarii Koch próbował taurumanu. Dla porządku należy również wspomnieć o serum Marmorka (1904) , serum Maragliano, surowicach Richeta i Héricourta, a także niezbyt uczciwych próbach Friedmanna (in) i Spahlingera.
To było w 1921 roku , że Albert Calmette i Camille Guérin z Instytutu Pasteura w Lille powodzeniem próbowała pierwszej szczepionki przeciw gruźlicy oni pracowali na od 1908 roku - który został zaprojektowany do szczepionki weterynaryjnej. Ochrzczona BCG (dla Bacille de Calmette et Guérin lub Bilié de Calmette et Guérin) ta szczepionka z żywego atenuowanego szczepu Mycobacterium bovis stanie się obowiązkowa we Francji w 1950 roku .
Problemy ekonomiczne
Śmiertelność i zachorowalność zwierząt w stadzie to koszt dla hodowcy.
Strategie kontroli chorób mogą jednak opierać się na opiece weterynaryjnej i szczepieniach, ale
- Opieka nad zwierzętami chorymi na gruźlicę bydła jest zabroniona. Często przytaczanym argumentem jest to, że chodzi o unikanie rozwoju oporności na środki przeciwdrobnoustrojowe i sytuacji szpitalnej u zwierząt;
- Szczepienie zwierząt (bydła lub tak zwanych dzikich gatunków „rezerwuarów” jest również zabronione, na rzecz eliminacji chorych zwierząt i stad, ponieważ status kraju „ wolnego od gruźlicy bydła ” jest uważany przez władze za ważniejszy (a kraj jest oficjalnie klasyfikowany jako wolny, jeśli mniej niż 0,1% jego krajowego stada jest zarażonych). W rzeczywistości możliwe jest uzyskanie kwalifikacji „wolne od gruźlicy” dla każdego stada, aby lokalnie potwierdzić stan zdrowia zwierząt, ale kwalifikacje krajowe są uważane za bardziej uspokajające dla partnerów handlowych kraju, ale nie oznacza, że choroba nie występuje u dzikich zwierząt.
Uwagi i odniesienia
- doi: 10.1099 / 00207713-20-3-273 i ATCC 19210
- John M. Grange , Malcolm D. Yates i Isabel N. de Kantor., „ Wytyczne dotyczące specjacji w obrębie kompleksu Mycobacterium tuberculosis . Wydanie drugie ” [PDF] , Światowa Organizacja Zdrowia .,1996(dostęp 2 sierpnia 2007 )
- Bouvet E, Casalino E, Mendoza-Sassi G, Lariven S, Vallee E, Pernet M, et al. Szpitalny wybuch wielolekoopornej Mycobacterium bovis wśród pacjentów zakażonych wirusem HIV. Badanie kliniczno-kontrolne. AIDS 1993; 7: 1453-60
- Corner LA (1994), Post-mort em diagnoza zakażenia Mycobacterium bovis u bydła . Veterinary Microbiology, 40, 50-63 ( streszczenie )
- Genom Mycobacterium bovis
- Thierry Garnier i in. (2003), [Kompletna sekwencja genomu Mycobacterium bovis], PNAS 24 czerwca 2003 vol. 100 nr. 13 7877-7882; online ; 2003-06-03; Doi: 10,1073 / pnas.1130426100 ( podsumowanie )
- Philipp WJNair S, Guglielmi G, Lagranderie M, Gicquel B, Cole ST (1996), Physical mapping of Mycobacterium bovis BCG pasteur ujawnia różnice w mapie genomu Mycobacterium tuberculosis H37Rv i M. bovis ,. Mikrobiologia. 1996 Nov; 142 (Pt 11): 3135-45 ( podsumowanie )
- Germán Rehren, Shaun Walters, Patricia Fontan, Issar Smith, Ana M. Zárraga (2007), Różnicowa ekspresja genów między Mycobacterium bovis i Mycobacterium tuberculosis , Tuberculosis, tom 87, nr 4, lipiec 2007, strony 347- 359 ( podsumowanie )
- Delahay, RJ, De Leeuw, ANS, Barlow, AM, Clifton-Hadley, RS i Cheeseman, CL (2002). Stan zakażenia Mycobacterium bovis u dzikich ssaków w Wielkiej Brytanii: przegląd .. The Veterinary Journal, 164: 90-105
- Phillips, CJC, Foster, CRW, Morris, PA i Teverson R. (2001). Przenoszenie zakażenia Mycobacterium bovis na bydło Research in Veterinary Science, 74: 1–15
- Whipple DL, Bolin CA, Miller JM. (1996), Dystrybucja zmian chorobowych u bydła zakażonego Mycobacterium bovis J Vet Diagn Invest. 1996 lipiec; 8 (3): 351-4 ( podsumowanie )
- Stan Michigan, informacje dotyczące gruźlicy bydła dla myśliwych = gruźlica bydła, informacje dla myśliwych
- R. Beaglehole, R. Bonita, T. Kjellström - Elementy epidemiologii wyd. WHO 1994, str. 85.
- (w) [PDF] Sprawiedliwość środowiskowa, nauka i zdrowie publiczne , Steve Wing
- Michel Georget, Szczepienia, wyd. Dangles, s. 237
- Bovine Tuberculosis , www.lung.ca, dostęp 2013-09-04
- O Cosivi i in. (1998), Zoonotic tuberculosis wywołany przez Mycobacterium bovis w krajach rozwijających się ; Pojawiające się choroby zakaźne; Lot. 4, nr 1, styczeń-marzec 1998, PDF, 12p
- O'Reilly LM, Daborn CJ., „ Epidemiologia zakażeń Mycobacterium bovis u zwierząt i ludzi: przegląd ”, Tuber Lung Dis. , vol. 76, n o Suppl 1Sierpień 1995, s. 1-46 ( PMID 7579326 , DOI 10.1016 / 0962-8479 (95) 90591-X )
- Dr Paul Livingstone, List do redaktora ; Gisborne Herald, 2011-05-26
- Program „ TBfree New Zealand ” ( Archiwum • Wikiwix • Archive.is • Google • Co robić? ) (En)
- Kontrola gruźlicy bydła: Co robią inne kraje? , 2011-07-21
- JM Kean , „ Ocena potencjalnych źródeł zakażenia gruźlicą bydła w stadzie bydła w Nowej Zelandii ”, New Zealand Journal of Agricultural Research , New Zealand Journal of Agricultural Research., Vol. 42,1999, s. 101 ( DOI 10.1080 / 00288233.1999.9513358 )
- " Wykorzystanie 1080 do zwalczania szkodników - 3.1 Possums jako rezerwuar gruźlicy bydła " ,2011
- „ Przyszła wolność od bydlęcej gruźlicy, Graham Nugent (Landcare Research) ” [ archiwum z30 marca 2012 r] ,2011
- dr Graham J. Hickling i Michael S. VanderKlok woltomierz (2003), International Review bydlęce gruźlicy w stanie Michigan ; Sprawozdanie ze spotkania międzynarodowego zespołu ds. Gruźlicy bydła ; konferencja, która odbyła się w dniach 16–18 października 2003 r. w San Diego (Kalifornia), słowo doc, patrz str. 17 i 18/35
- Perkins, Edward: Bovine VG - A Commentary . Farm Law, wydanie 148 (grudzień 2008), strony 15–20. ISSN 0964-8488.
- Gray, Louise: Nowy szef RSPCA przysięga przejąć rząd w sprawie polowań i odstrzału borsuka ; The Telegraph, opublikowany 29.09.2012, konsultowany 29.09.2012.
- Reynolds D, „ A review of tuberculosis science and policy in Great Britain ”, Vet Microbiol , tom. 112, n kość 2-4,2006, s. 119–126 ( PMID 16343818 , DOI 10.1016 / j.vetmic.2005.11.042 )
- Ano (1965). „Gruźlica bydła. W: Stulecie zdrowia zwierząt 1865-1965 ”. Londyn: Ministerstwo Rolnictwa, Rybołówstwa i Żywności;
- ACM / 1021 (2010), komitet doradczy ds. Bezpieczeństwa mikrobiologicznego żywności; Dokument do dyskusji, potencjalne zagrożenia dla zdrowia konsumentów związane z „Mycobacterium bovis” i mlekiem. Część II oceny ryzyka gruźlicy w Wielkiej Brytanii - niepasteryzowane produkty mleczne , food.gov.uk, PDF, 16 stron (en)
- (w) Krebs JR, Anderson T i Clutton-Brock WT, gruźlica bydła u bydła i borsuków: niezależny przegląd naukowy , Londyn, Ministerstwo Rolnictwa, Rybołówstwa i Żywności1997
- defra, „ Bovine TB: Randomized Badger Culling Trial (RBCT) ” (dostęp 30 lipca 2007 )
- defra, „ Bovine TB: The Independent Scientific Group on Cattle TB ” (dostęp 30 lipca 2007 )
- Dr Graham J. Hickling i Michael S. VanderKlok DVM (2003), Międzynarodowy przegląd gruźlicy bydła w stanie Michigan ; Sprawozdanie ze spotkania międzynarodowego zespołu ds. Gruźlicy bydła ; konferencja, która odbyła się w dniach 16–18 października 2003 r. w San Diego (Kalifornia), dokument Word, patrz str. 19/35
- Dr Graham J. Hickling i Michael S. VanderKlok DVM (2003), Międzynarodowy przegląd gruźlicy bydła w stanie Michigan ; Sprawozdanie ze spotkania międzynarodowego zespołu ds. Gruźlicy bydła ; konferencja, która odbyła się w dniach 16–18 października 2003 r. w San Diego (Kalifornia), słowo doc, patrz str. 19/35
- (in) „ Niezależna grupa naukowa ds. Gruźlicy bydła (2007),„ Gruźlica bydła: dowody naukowe ”; Raport końcowy Niezależnej Grupy Naukowej ds. Gruźlicy Bydła przedstawiony Sekretarzowi Stanu ds. Środowiska, Żywności i Spraw Wiejskich The Rt Hon David Miliband MP, June 2007 ” [PDF] (dostęp 30 lipca 2007 )
- Daily Hansard, „ Daily Hansard, House of Lords; Czwartek, 26 lipca 2007. ” (dostęp 30 lipca 2007 )
- Gray, Louise: Nowy szef RSPCA przysięga przejąć rząd w sprawie polowań i odstrzału borsuka ; The Telegraph, opublikowany 29.09.2012, konsultowany 29.09.2012
- R. J. Delahay , GC Smith , AM Barlow , N. Walker , A. Harris , RS Clifton-Hadley i CL Cheeseman , „ Zakażenie gruźlicą bydła u dzikich ssaków w południowo-zachodnim regionie Anglii: badanie częstości występowania i półilościowa ocena względnego ryzyka dla bydła ”, The Veterinary Journal , vol. 173 n O 22007, s. 287–301 ( PMID 16434219 , DOI 10.1016 / j.tvjl.2005.11.011 )
- A. I. Ward , GC Smith , TR Etherington i RJ Delahay , „ Szacowanie ryzyka narażenia bydła na gruźlicę stwarzaną przez dzikie jelenie w stosunku do borsuków w Anglii i Walii Dzikie jelenie w porównaniu z borsukami w Anglii i Walii ”, Dziennik of Wildlife Diseases , vol. 45, n o 4,2009, s. 1104–1120 ( PMID 19901384 )
- The Veterinary Record, „ Bovine TB: EFRACom wzywa do wielopłaszczyznowego podejścia przy użyciu wszystkich dostępnych metod ”, The Veterinary Record , vol. 162,2008, s. 258–259
- Payer JB, Church S, Mosher L, Robinson-Dunn B, Schmitt S, Whipple D (2002); „Przegląd gruźlicy bydła w dzikiej przyrodzie stanu Michigan”; Ann NY Acad Sci. 2002 Oct; 969 (): 259–61.
- Dr Graham J. Hickling i Michael S. VanderKlok DVM (2003), Międzynarodowy przegląd gruźlicy bydła w stanie Michigan ; Sprawozdanie ze spotkania międzynarodowego zespołu ds. Gruźlicy bydła ; konferencja, która odbyła się w dniach 16-18 października 2003 r. w San Diego (Kalifornia), doc word, 35 s
- Witmer, G., AE Fine, J. Gionfriddo, M. Pipas, K. Shively, K. Piccolo i P. Burke. 2010. Epizootiologiczne badanie Mycobasterium bovis w środowisku dzikiej przyrody i na farmach w północnym Michigan. Journal of Wildlife Disease 46: 368–378. [1]
- DJ O'Brien , SM Schmitt , SD Fitzgerald i DE Berry , „ Zarządzanie gruźlicą bydła w dzikiej przyrodzie Michigan: stan obecny i perspektywy w najbliższej przyszłości ”, Veterinary Microbiology , vol. 151,2011, s. 179-187 ( PMID 21414734 , DOI 10.1016 / j.vetmic.2011.02.042 )
- Parks Canada, Kanadyjski Park Narodowy Elk Island; Bison Disease Management, Bison Management in Canada, dostęp 2013-09-04
- spoligotype , w Wikisłowniku
- N Montero, C Sánchez, M Galka, Consuelo Delso, Julio Álvarez, Beatriz Romero, Javier Bezos, Ana I.Vela, Victor Briones, Ana Mateos i Lucas Domínguez (2004), Gruźlica bydła (Mycobacterium bovis) u dzikich zwierząt w Hiszpanii , J. Clin. Microbiol. Czerwiec 2004 vol. 42 nr. 6,2602-2608; doi: 10.1128 / JCM.42.6.2602-2608.2004 ( podsumowanie )
- „Postępowanie z gruźlicą bydła (TB) - w rejonie jeździeckim, ochrona Manitoby
- Rodwell TC, Kriek NP, Bengis RG, Whyte IJ, Viljoen PC, de Vos V, Boyce (2001), Częstość występowania gruźlicy bydła u bawołów afrykańskich w Parku Narodowym Krugera: WM. J Wildl Dis. 2001 Apr; 37 (2): 258–64.
- De Vos V, Bengis RG, Kriek NP, Michel A, Keet DF, Raath JP, Huchzermeyer HF. Onderstepoort (2001), „ Epidemiologia gruźlicy u wolno żyjących bawołów afrykańskich (Syncerus caffer) w Parku Narodowym Krugera, RPA ”; J Vet Res. 2001 Jun; 68 (2): 119–30.
- Weyer, K., Fourie, PB, Durrheim, D., Lancaster, J., Haslov, K. & Bryden, H. (1999), Mycobacterium bovis as a zoonosis in the Kruger National Park, Republika Południowej Afryki ; Int. J. Tuberc. Lung Dis. 3, 1113-1119. ( podsumowanie )
- Michel AL, Coetzee ML, Keet DF, Maré L, Warren R, Cooper D, Bengis RG, Kremer K, van Helden P. (2009), Molecular epidemiology of Mycobacterium bovis isolates z dzikich zwierząt dziko żyjących w południowoafrykańskich rezerwatach zwierzyny łownej; Vet Microbiol. 2 lutego 2009; 133 (4): 335–43. Epub 2008-08-05
- Torgerson, PR, „ Zdrowie publiczne i gruźlicy bydła: co to całe zamieszanie o? », Trends in Microbiology , tom. 18 N O 22010, s. 67–72 ( PMID 19944609 , DOI 10.1016 / j.tim.2009.11.002 )
- http://www.rethinkbtb.org/a_better-way.html ' Gruźlica bydła, czas na przemyślenie " Gruźlica bydła, czas się nad tym zastanowić "] (fr)
- Defra (2013), TB u gatunków innych niż bydło , konsultacja 2013-09-01
- łuk grupy (2012), zdrowego rozsądku bydlęcy TB (Common poczucie gruźlica bydlęcej) PDF, 30 str
- Graham Godwin - Pearson jest pracownikiem naukowym w dziedzinie polityki środowiskowej i zrównoważonego rozwoju, ale również wybrany od 2001 r. Specjalista w kwestiach ochrony przyrody (jest także przewodniczącym Redland Conservatives i DCP " Clifton Conservatives " oraz był poprzednikiem „ Bristol West Conservatives (2010–2013)”
- " Bow Group apeluje do rządu o złomowanie planów Badger Cull = The Bow Group wzywa rząd do porzucenia planów niszczenia borsuka " , Bow Publishing,25 marca 2012 r(dostęp 28 kwietnia 2012 )
- „ Badger Cull dzieli Tories ” , The Guardian,26 marca 2012(dostęp 28 kwietnia 2012 )
- " Teraz nawet Torysi wzywają do złomowania odstrzału borsuka " , Western Morning News,3 kwietnia 2012(dostęp 28 kwietnia 2012 )
- Ustawa o ochronie zwierząt z 1911 r., Link: www.legislation.gov.uk/ukpga/Geo5/1-2/27
- Konwencja o ochronie europejskiej przyrody i siedlisk przyrodniczych z 1979 r., Link: conventions.coe.int/treaty/en/Treaties/Html/104.htm
- Ustawa o ochronie borsuków z 1992 r., Dostępna tutaj: www.legislati on.gov.uk/ukpga/1992/51
- Wzrost przestępczości borsuka i jeleni, BBC News 4 czerwca 2009, link: news.bbc.co.uk/1/hi/scotland/8082232.stm
- Odsłonięty: Zły świat przynęty borsuka, Sunday Times 22 lutego 009, link: www. timesonline.co.uk/tol/news/world /ireland/article5781271.ec
- Griffiths, HI, Thomas, DH (1997), Ochrona i zarządzanie borsukiem europejskim (Meles meles) ; Rada Europy ( ISBN 9287134472 )
- Badgers & the law, link: www.rspca.org.uk/allaboutanimals/wildlife/laws/badgers
- Badger Cull: Czy jesteśmy głupi, że jesteśmy tacy sentymentalni? BBC 19 listopada 2010, ( Link )
- Varley, S., Badgerʼs Parting Gifts 1992 ( ISBN 0006643175 )
- Lewis, CS, Prince Caspian: The Return to Narnia 1951 ( ISBN 0-02-044430-3 )
- Dann, C. (1979), Zwierzęta z Farthing Wood ( ISBN 0434934305 )
- www.nobel.se/medicine/laureates/1901
- DEFRA, Zdrowie zwierząt
- (Vordermeier i in., 2006)
- Good M. (2008) Kontrola bTB w Irlandii ; 4 czerwca 2008.
- Źródło: witryna Defra; Marzec 2008)
- FJ Reviriego i JP Vermeersch (2006) „W kierunku zwalczania gruźlicy bydła w Unii Europejskiej”; IV Międzynarodowa Konferencja nt. Mycobacterium bovis; Mikrobiologia weterynaryjna; Tom 112, numery 2–4, 25 lutego 2006, strony 101–109
- Ivo Pavlik (2006) „Doświadczenia nowych państw członkowskich Unii Europejskiej w zakresie zwalczania gruźlicy bydła”; IV Międzynarodowa Konferencja nt. Mycobacterium bovis; Mikrobiologia weterynaryjna; Tom 112, Wydania 2–4, 25 lutego 2006, strony 221 –230 ( podsumowanie )
- BM Buddle, DN Wedlock i M. Denis (2006), „Postęp w rozwoju szczepionek przeciw gruźlicy dla bydła i dzikich zwierząt”; Mikrobiologia weterynaryjna ( podsumowanie
- Buddle, BM, MA Skinner i MA Chambers (2000), Immunologiczne podejścia do kontroli gruźlicy w rezerwuarach dzikich zwierząt . Weterynarz. Immunol. Immunopathol. 74: 1-16 ( podsumowanie )
- L Brandt, JF Cunha, AW Olsen, B Chilima, Penny Hirsch, Rui Appelberg i Peter Andersen (2002), Failure of the Mycobacterium bovis BCG szczepionka: niektóre gatunki środowiskowych prątków blokują namnażanie BCG i indukcję ochronnej odporności na gruźlicę ; Infekcja i odporność,. Luty 2002 vol. 70 nr. 2,672-678; doi: 10.1128 / IAI.70.2.672-678.2002
- (en) „ Tygodnik medycyny i chirurgii. - 1887. - série 2, tome 24 ” , na web2.bium.univ-paris5.fr (dostęp 15 lipca 2010 )
- (en) „ Robert Koch i presja badań naukowych: gruźlica i tuberkulina. C Gradmann, strona 2 ” , na www.ncbi.nlm.nih.gov (dostęp 15 lipca 2010 )
- (fr) [PDF] " Medecine: Futur Anterieur Or The Future Perspectives Inspired by Two Great Scientific Discoveries of the XIXth Century: The Microbial Theory And The X-rays " , na www.bium.univ-paris5.fr (konsultacja: 16 lipca 2010 )
- (w) [PDF] „ Strona 617 sekcji wydawniczej ” na ajph.aphapublications.org (dostęp 15 lipca 2010 )
- Agra presse (2012), Francja zwracająca uwagę na nowe niedawne przypadki gruźlicy bydła ; 4 czerwca 2012 r. Konsultowano 01.09.2013
Zobacz też
Powiązane artykuły
- Mycobacteria
- Gruźlica
- Robert Koch
- Choroba zakaźna
- Hodowla
- Medycyna weterynaryjna
- Choroba odzwierzęca
Bibliografia
- (en) ML Thom, M. McAulay, HM Vordermeier, D. Clifford, RG Hewinson, B. Villarreal-Ramos and tJ. C. Hope (2012), „Duration of Immunity against Mycobacterium bovis after Neonatal Vaccination with Bacillus Calmette-Guerin Danish: Signiant Protection against Infection at 12, but not 24, Months”; Clin Vaccine Immunol sierpień 2012 vol. 19 nr. 81254-1260; doi: 10.1128 / CVI.00301-12 ( streszczenie )
- (en) O Cosivi & al. (1998), Zoonotic tuberculosis wywołany przez Mycobacterium bovis w krajach rozwijających się ; Pojawiające się choroby zakaźne; Lot. 4, nr 1, styczeń-Marzec 1998 PDF, 12 str
- (en) Richard Meyer, The Fate of the Badger , Fire-raven Writing,2016, 2 II wyd. ( 1 st ed. 1986),
Linki zewnętrzne
- (en) Program kontroli gruźlicy bez TB w Nowej Zelandii w Nowej Zelandii
- (en) Informacje na temat gruźlicy (trucizna, opos jako rezerwuar Bacillus) , strona internetowa Departamentu Ochrony;
- (en) Informacje na temat gruźlicy i trucizny 1080 (Nowa Zelandia)