Migotanie przedsionków
Migotanie przedsionków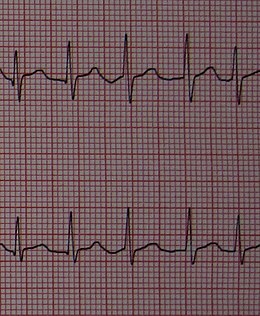 ACFA w V4 V5
ACFA w V4 V5
| Specjalność | Kardiologia |
|---|
| CISP - 2 | K 78 |
|---|---|
| ICD - 10 | I48 |
| CIM - 9 | 427,31 |
| OMIM | 611819 oraz 615770 613120, 611819 i 615770 |
| DiseasesDB | 1065 |
| MedlinePlus | 000184 |
| eMedycyna | 151066 |
| eMedycyna | med / 184 emerg / 46 |
| Siatka | D001281 |
| Objawy | ES PC DE Angina |
| Komplikacje | IC Stroke |
| Ryzyka | HA zastawki serca choroba CMO Cmno wrodzona Tabac SAS |
| Mechanizm różnicowy | Arytmia inna |
| Leczenie | Kontrola częstotliwości lub rytmu |
| Lek | Metoprolol , warfaryna , dizopiramid , dofetylid ( pl ) , diltiazem , prokainamid , ibutylid ( pl ) , digoksyna , deslanoside ( pl ) , chinidyny , digitoksyna , atenolol , sotalol , propafenon ( pl ) , werapamil , fondaparynuks , atenolone ( pl ) , klopidogrel , Dabigatran , edoksaban , eteksylan dabigatranu ( d ) , amiodaron , dronedaron , bisoprolol / hydrochlorotiazyd ( d ) , rywaroksaban , karwedilol , apiksaban , flekainid i kwas acetylosalicylowy |
| Częstotliwość | ~ 2,5% krajów „rozwiniętych” |
| Pacjent z Wielkiej Brytanii | Fibrylacja przedsionków pro |
Migotanie przedsionków , zwany też migotanie przedsionków (często skracane jako „FA”) jest najczęściej zaburzenia rytmu serca . Jest częścią nadkomorowych zaburzeń rytmu.
Odpowiada nieskoordynowanemu działaniu komórek mięśnia sercowego przedsionków , powodując szybkie i nieregularne skurcze przedsionków serca .
Termin migotanie przedsionków jest często używany, ale od 1998 r . Nazwa akademicka brzmi „migotanie przedsionków”, a przedsionki zostały przemianowane na „przedsionki” w nowej nomenklaturze anatomicznej . Spotyka się również inne nazwy: całkowita arytmia spowodowana migotaniem przedsionków ( AC / AF lub ACFA ), a czasami całkowita tachyarytmia spowodowana migotaniem przedsionków ( TAC / AF ).
Migotanie przedsionków jest czasami określane jako „arytmia”; jednakże termin ten jest synonimem „arytmii”, szerszego pojęcia, które w związku z tym obejmuje migotanie przedsionków.
Epidemiologia
Ze względu na szybki rozwój, związany ze starzeniem się populacji (ze względu na jej niezastawkową postać), czasami uważa się ją za jedną z głównych epidemii trzeciego wieku i nowego tysiąclecia (z udziałem np. we Francji). Ta arytmia stała się najczęściej spotykanym w praktyce klinicznej. Jego częstość występowania i rozpowszechnienie stale rosły od kilku dziesięcioleci, wraz z otyłością (równie szybko i podobną pod względem częstotliwości), a częściowo z powodów, które są nadal słabo poznane w 2020 r. Często niezbyt objawowe u osób starszych i mogą być niedostatecznie wykrywane. Jest źródłem „rosnącego obciążenia chorobowości i umieralności z przyczyn sercowo- naczyniowych ”
Historyczny
Migotanie przedsionków zostało po raz pierwszy opisane u ludzi w 1906 r. , Po zaobserwowaniu podobnego zespołu u zwierząt i to bez użycia elektrokardiogramu , narzędzia diagnostycznego, które jeszcze nie istnieje. Willem Einthoven , wynalazca elektrokardiogramu, opublikował pierwszy ślad migotania w tym samym roku. Wspólny charakter początkowo obserwowanych zespołów rozpoznano już w 1909 roku .
Terminologia
Mówimy o migotaniu przedsionków:
- napadowe: trwające krócej niż siedem dni (zwykle 48 h ), kończące się samoistnie lub kardiowersją;
- trwałe: trwające dłużej niż siedem dni, zatrzymane spontanicznie lub kardiowersją ;
- długotrwały uporczywy: czas trwania dłuższy niż jeden rok, dla którego rozważana jest strategia kontroli rytmu;
- trwałe: jeśli arytmia zostanie zaakceptowana i nie podejmuje się dalszych prób jej zatrzymania.
- Postacie napadowe lub uporczywe mogą się nawracać.
Epidemiologia
Jest to najczęstsze zaburzenie rytmu serca, szczególnie u osób starszych.
Częstość i występowanie migotania gwałtownie wzrasta z wiekiem:
- zapadalność: mniej niż „jeden nowy przypadek na tysiąc rocznie” przed 40 rokiem życia , „pięć na tysiąc rocznie” około sześćdziesięciu (wzrost większy niż współczynnik 5) i „piętnaście do dwudziestu tysięcy rocznie” po 80 roku życia (zachorowalność pomnożona przez 20 w wieku od 40 do 80 lat);
- częstość występowania: rzędu 1% populacji przed 60. rokiem życia i 10% lub więcej po 80 roku życia (biorąc pod uwagę odpowiednią długość życia mężczyzn / kobiet w tej ostatniej grupie wiekowej). Na całym świecie migotanie przedsionków dotyka ponad 33 miliony ludzi (dane z 2010 r., Z wyższą częstością w Ameryce Północnej i mniejszą w Azji), a częstość jego występowania zwykle rośnie.
Czynniki ryzyka
Z występowaniem migotania przedsionków może wiązać się kilka patologii serca:
- Przewlekły wzrost ciśnienia krwi w lewym przedsionku, na przykład wtórny do zwężenia zastawki mitralnej lub niedomykalności zastawki mitralnej
- Ciśnienie krwi
- Niewydolność serca
- Zawał serca
- Po operacji serca
Oprócz patologii serca będziemy systematycznie poszukiwać okoliczności patologicznych, ostrych lub przewlekłych, sprzyjających wystąpieniu zespołu: nadczynności tarczycy , zatorowości płucnej , ostrego lub przewlekłego spożycia alkoholu, bezdechu sennego, ostrej infekcji ( posocznica ), nieprawidłowości jonowych itp. .
Przyjmowanie niektórych narkotyków ( kokaina i crack ), niektórych leków (wszystkie neurostymulanty, sympatykomimetyki ), przyjmowanie leków na przeziębienie, przyjmowanie teofiliny (w przypadku astmy) lub kwasu zoledronowego (leczenie uzupełniające niektórych nowotworów lub osteoporozy).
Wiadomo również, że obecność bloku przedsionkowo-komorowego I stopnia czterokrotnie zwiększa ryzyko wystąpienia migotania przedsionków.
Wreszcie istnieją czynniki genetyczne predysponujące do migotania przedsionków. Kilka genów, niezależnie od tych, które bezpośrednio wpływają na patologie serca, zidentyfikowano jako niezależne czynniki ryzyka migotania przedsionków: mutacja w genie przedsionkowego peptydu natriuretycznego, gen SCN5A, gen KCNH2, gen MYL4 lub mutacja w locus chromosomu 4q25 .
Omówiono rolę palenia tytoniu , przy czym zwiększone ryzyko migotania przedsionków wydaje się niewielkie.
Wreszcie, kardiolodzy sportowe są również świadomi istnienia epizodów napadowego AF związanych z intensywnym i bardzo regularne szkolenia przyzwyczajenia w wytrzymałościowych (rowerzystów, maraton biegaczy, narciarzy biegowych, etc.). Ten szczególny kontekst zwielokrotniłby ryzyko samoistnego AF o dwa lub trzy:
- Wydaje się, że ryzyko idiopatycznego AF w rzeczywistości jest skorelowane ze wzrostem średnicy i objętości lewego przedsionka (tutaj w skrócie OG), a same zmiany funkcjonalne związane są z chronicznym przeciążeniem OG w wyniku intensywnego i regularnego treningu;
- postępujące dekondycjonowanie, czyli wymóg regularnych ćwiczeń fizycznych o bardzo ograniczonej intensywności, może (kontrowersyjna hipoteza), zdaniem niektórych autorów, stopniowo zmniejszać to ryzyko;
- różne obserwacje kliniczne sugerują, że niektóre epizody napadowego AF, w szczególności te dotykające pacjentów z nadmierną kondycją tlenową, można paradoksalnie leczyć ćwiczeniami fizycznymi o odpowiedniej intensywności i czasie trwania.
Patofizjologia
Prawidłowy skurcz mięśnia sercowego wynika z cyklicznej depolaryzacji (odwrócenia polaryzacji elektrycznej błony komórkowej) grupy komórek znajdujących się na poziomie górnej części prawego przedsionka i stanowiących węzeł zatokowy (lub węzeł zatokowo-przedsionkowy - NSA) . Ta depolaryzacja rozprzestrzenia się bardzo szybko (w mniej niż jedną dziesiątą sekundy), od góry do dołu i krok po kroku, na wszystkie komórki obu przedsionków, wyzwalając ich prawie synchroniczne skurcze, a także w kierunku węzła. przedsionkowo-komorowe (NAV). Aktywacja NAV przez potencjały czynnościowe z przedsionka z kolei wywoła skurcz obu komór, ale nieco opóźniony w stosunku do przedsionków. Przypominamy, że skurcz przedsionków umożliwia dodatkowe wypełnienie komór (od 20 do 30% w zależności od wieku badanego) tuż przed skurczem: jest to tzw. Aktywna faza napełniania .
Podczas fazy inicjacji migotania przedsionków (AF) pojawiają się wsteczne pętle prądu depolaryzacji (tzw. Obwody reentry ), które ponownie pobudzą wczesne włókna mięśniowe, które właśnie wychodzą z okresu refrakcji, generując następnie niewłaściwą i niezsynchronizowaną aktywację elektryczną te włókna. Uogólnienie tego mechanizmu na całą tkankę przedsionka doprowadzi następnie do migotania przedsionków. Aktywacja NAV przez ciągi zdesynchronizowanych potencjałów czynnościowych zachodzi wówczas w sposób anarchiczny, następnie NAV przekazuje do komór falę depolaryzacji (za pośrednictwem wiązki Hisa ) o bardzo nieregularnej częstotliwości i najczęściej nienormalnie szybkiej (ale nie zawsze) : jest to klasyczne zjawisko tachyarytmii . W tym zjawisku inicjacji AF obciążamy również interwencję tzw. Ognisk ektopowych, ośrodków nadpobudliwości o bardzo szybkiej częstotliwości wyładowań. Te ektopowe ogniska mogą być zlokalizowane w wielu różnych miejscach przedsionków, ale głównie na poziomie otworów żył płucnych w lewym przedsionku. Te dwa typy mechanizmów mogą działać mniej lub bardziej synergicznie w zjawisku wyzwalającym migotanie. Wreszcie, pierwotna lub wtórna anomalia - tj. Na przykład ostra lub przewlekła choroba - włókien przedsionków, charakteryzująca się następnie patologicznym skróceniem ich okresu refrakcji, dodatkowo uwydatni opisany powyżej mechanizm powrotu. W związku z tym wielu autorów wykazało, że w przypadku trwałego migotania przedsionków okres refrakcji włókien przedsionkowych „naturalnie” ma tendencję do stopniowego skracania, trwałej przebudowy tkanki, co samo w sobie przyczyni się do trwałości przedsionka. stan fibrylacji włókien. Dlatego naturalnym powołaniem AF jest utwierdzanie się w swego rodzaju „błędnym kole”. Mówi się, że „migotanie przedsionków powoduje migotanie przedsionków”, tak więc jeśli leczenie nie udaje się szybko zmniejszyć stanu migotania (farmakoterapia), to po pewnym czasie kardiowersja staje się trudna, bez względu na konsekwencje. Elektryczna lub farmakologiczna używane środki.
Ten zanik synchronizacji skurczu włókien mięśniowych przedsionków ma dwa rodzaje konsekwencji lub zagrożeń:
- konsekwencje hemodynamiczne: przedsionki staną się nieskuteczne mechanicznie: przestaną się kurczyć (utrata fizjologicznego skurczu ); dlatego pod koniec skurczu zanika czynne wypełnienie komory, co powoduje mechaniczne zmniejszenie rzutu komór, a tym samym rzutu serca . Ponadto, ze względu na tachykardię, najczęściej związaną z migotaniem przedsionków, bierne wypełnienie komór podczas rozkurczu będzie również ograniczone przez znaczne skrócenie czasu rozkurczu;
- ryzyko zatorowe: brak skurczu przedsionków sprzyja pewnej stagnacji krwi w przedsionkach, stanowiowi zastoju krwi, o którym wiadomo, że sprzyja pojawianiu się skrzeplin (lub skrzeplin) w wyniku zjawiska spontanicznej koagulacji (na poziomie lewego przedsionka w szczególny). W przypadku obecności migotania przedsionków i dopóki kardiowersja nie jest wykonywana, zaleca się stosowanie heparynowych leków przeciwzakrzepowych (w postaci ostrej) lub w postaci leków przeciwwitaminowych K (AVK) w przypadku trwałego nieredukowalnego AF. Jeśli leki przeciwzakrzepowe są przeciwwskazane, leczenie lekami przeciwpłytkowymi może stanowić alternatywne rozwiązanie w leczeniu utrwalonego AF (patrz szczegóły poniżej w części „Leczenie”).
| Przewodzenie | ||
Rytm zatokowy 
|
Migotanie przedsionków 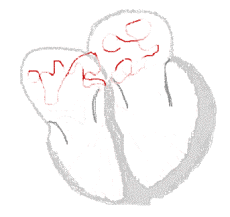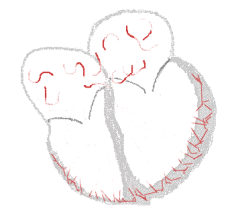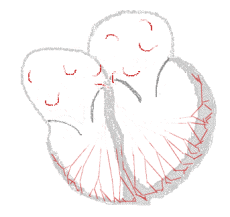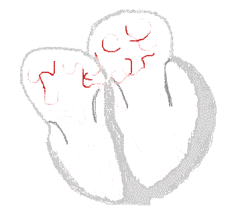
|
|
Na ogół preferowane jest występowanie stanu migotania przedsionków:
- gdy lewy przedsionek jest poszerzony (średnica większa niż 5 cm w USG);
- gdy włókna przedsionkowe są poddawane ciągłemu wzrostowi poziomu tyroksyny lub katecholamin .
Podczas migotania przedsionków częstość przedsionków może osiągnąć 300 uderzeń na minutę. Ze względu na obecność węzła przedsionkowo-komorowego filtrowany jest cały sygnał elektryczny przedsionka, co powoduje wyraźne ograniczenie podstawowej akcji serca komorowego. Komora bije wtedy ze znacznie mniejszą częstotliwością niż przedsionki, nawet jeśli pozostaje dość szybko, co pozwala ogólnie, dzięki skojarzonemu leczeniu farmakologicznemu, na dobrą tolerancję patologii przez pacjenta (zwłaszcza w spoczynku).
Diagnostyczny
Objawy
Pacjent może być całkowicie bezobjawowy, a migotanie może zostać wykryte podczas rutynowego EKG lub wykonane z innego powodu.
- Pacjent czasami odczuwa kołatanie serca jako niepozorne, ale czasami bardzo nieregularne.
- Pacjent może skarżyć się na zmęczenie ( astenia ), złe samopoczucie ( omdlenia ), duszność ( duszność ), w niektórych przypadkach uczucie zapadania się.
- Wreszcie może uskarżać się na ból w klatce piersiowej , szczególnie w przypadku czynnościowej dławicy piersiowej .
- Kwestionariusz szuka przemijającego (przemijający napad niedokrwienny ) lub przewlekłego ( udar ) deficytu neurologicznego , będącego oznaką poważnego i nagłego powikłania migotania przedsionków.
Badanie lekarskie
- Bicie serca jest nieregularne, mniej lub bardziej szybkie. W takim przypadku częstość akcji serca należy oszacować za pomocą osłuchiwania serca, a nie samego pomiaru tętna . W przeciwnym razie znaleziona liczba może być błędna z powodu niedoszacowania.
- Rutynowo szukamy oznak niewydolności serca .
- Wreszcie szukamy oznak wskazujących na konkretną przyczynę: nadciśnienie , szmery w sercu , objawy nadczynności tarczycy , zatorowość płucną , zapalenie osierdzia (tarcie osierdzia) ...
Dodatkowe testy
EKGBadanie to jest niezbędne do postawienia diagnozy. Zwracamy uwagę na brak zorganizowanej aktywności przedsionków z zanikiem załamków P na korzyść drżenia linii izoelektrycznej. Częstość komór (QRS) jest nieregularna. QRS są w porządku (z wyjątkiem istniejącego wcześniej bloku odnogi pęczka Hisa ). Elektrokardiogram pozwala również w niektórych przypadkach wskazać pewne przyczyny.
Diagnoza jest czasami trudniejsza, ponieważ badanie z 2007 roku pokazuje, że oprogramowanie do komputerowej interpretacji EKG ignoruje tę diagnozę w prawie 20% przypadków.
Rozpoznanie można również postawić na podstawie przedłużonego zapisu elektrokardiograficznego ( holter kardiologiczny ).
Czasami objawy te można pomylić z trzepotaniem przedsionków lub tachykardią przedsionkową , zwłaszcza jeśli przewodzenie przedsionkowo-komorowe jest nieregularne. Jeśli arytmia jest szybka i regularna, linia izoelektryczna nie jest widoczna, a zatem diagnoza częstoskurczu węzłowego może być błędna. Ważne jest wtedy, aby mieć ślad o wystarczającym czasie trwania, aby zdemaskować nieprawidłowości sygnalizujące migotanie. W rzadkich spornych przypadkach wstrzyknięcie trójfosforanu adenozyny umożliwia czasowe zablokowanie węzła przedsionkowo-komorowego, co pozwala na zdemaskowanie nieregularnych oscylacji linii podstawowej, wskazujących na migotanie przedsionków.
EchokardiografiaEchokardiografia umożliwia wizualizację serca i jego ubytki techniką ultradźwiękową. Dzięki temu można znaleźć przyczynę arytmii i ocenić jej wpływ na mięsień sercowy:
- badanie zastawek serca , poszukiwanie nieprawidłowości zastawki mitralnej, które mogą wskazywać na przyczynę arytmii;
- badanie komór serca: poszukiwanie przerostu lewej komory (LVH), skrzepliny lewego przedsionka, poszerzenia przedsionków, które może być przyczyną arytmii, ale także jej następstwem, zwłaszcza jeśli jest stare;
- charakterystyka niewydolności serca (skurczowej lub rozkurczowej), jeśli istnieje.
Przynajmniej :
- standardowa ocena biologiczna obejmująca ocenę krzepnięcia , przy prawdopodobnym zaleceniu leczenia przeciwzakrzepowego;
- Test TSH na nadczynność tarczycy .
Dodatkowe badania do wykonania w razie potrzeby:
- prześwietlenie klatki piersiowej w celu oceny wielkości serca i wyszukania przeciążenia naczyń wskazującego na niewydolność serca ;
- Cardiac Holter (24-godzinny zapis EKG), jeśli arytmia jest napadowa.
- Telemetria (ciągła rejestracja EKG podczas hospitalizacji)
Ewolucja i komplikacje
Migotanie przedsionków jest zwykle kontrolowane za pomocą odpowiedniego leczenia. Jednak jego „naturalna” tendencja ma ewoluować w kierunku chroniczności: od napadowego stawania się stopniowo uporczywym, a następnie trwałym. Ta przewlekła choroba jest potencjalnie źródłem wielu możliwych powikłań, prowadzących do wyższej śmiertelności.
- wzrost śmiertelności z przyczyn sercowo-naczyniowych (średnio pomnożone przez 2 ryzyko) i ogólnej śmiertelności ;
- Incydenty zakrzepowo-zatorowe: ryzyko incydentu naczyniowo-mózgowego zwiększa się w szczególności 5-krotnie w przypadku braku odpowiedniego leczenia przeciwzakrzepowego lub przeciwagregacyjnego. Ryzyko to można systematycznie szacować, obliczając punktację ryzyka zatorowości ;
- niewydolność serca spowodowana „rytmiczną kardiomiopatią”;
- Rytmiczna choroba przedsionka (`` choroba zatok ''): dysfunkcja węzła zatokowego, która charakteryzuje się naprzemiennymi iteracyjnymi epizodami bradykardii (przejście do powolnego rytmu komorowego) lub przeciwnie, napadowe migotanie, napadowe AF, które może stać się trwałe semestr.
- powikłania jatrogenne (wtórne do leczenia farmakologicznego lub medyczno-chirurgicznego);
- w szczególnym (i bardzo rzadkim) przypadku zespołu Wolffa-Parkinsona-White'a : epizod napadowego migotania przedsionków o szybkim przewodzeniu naraża na duże ryzyko migotania komór, a tym samym nagłej śmierci .
Prognozy dotyczące postaci napadowych i nie napadowych pozostają przedmiotem dyskusji: amerykańskie zalecenia przewidują, że ryzyko wystąpienia choroby zakrzepowo-zatorowej jest identyczne w obu postaciach, ale niektóre dane wskazują na bardziej pejoratywny charakter form nie napadowych.
Postępowanie w migotaniu przedsionków
Było przedmiotem kilku publikacji rekomendacji : ostatnia europejska wersja pochodzi z 2020 roku, a amerykańska z 2014 roku z aktualizacją w 2019 roku.
Wykluczenie niektórych stymulantów (alkoholu i kofeiny) może dość często pomóc w usunięciu napadów napadowych. Diecie śródziemnomorskiej połączeniu z oliwy suplementacji może zmniejszyć ryzyko to rytmiczne zaburzenia występujące. Leczenie opiera się na kilku punktach:
- redukcja migotania (lek lub kardiowersja), to znaczy przywrócenie normalnego rytmu zatokowego ;
- zmniejszyć ryzyko nawrotu;
- spowolnienie akcji serca podczas arytmii, umożliwiając tym samym lepszą tolerancję tej ostatniej;
- zwłaszcza zapobieganie powikłaniom zatorowym.
Redukcja migotania
Polega na powrocie do normalnego tzw. Rytmu zatokowego . Nazywa się to również kardiowersją .
Można to osiągnąć poprzez podanie leków lub zewnętrzne porażenie prądem elektrycznym . W przypadku migotania przedsionków trwającego krócej niż 48 godzin, można spróbować natychmiast, bez specjalnych środków ostrożności. Jeżeli data początku choroby jest nieznana lub starsza, należy ją poprzedzić skutecznym leczeniem przeciwzakrzepowym przez co najmniej 3 tygodnie lub po kontrolnym badaniu USG przezprzełykowym mającym na celu zweryfikowanie braku skrzepliny w przedsionkach.
Kardiowersja wydaje się tym bardziej opłacalna z medycznego punktu widzenia, że migotanie jest niedawne i trwa krócej niż sześć miesięcy. Ryzyko nawrotu AF w krótkim okresie wydaje się tym bardziej ograniczone, że stan migotania był bardzo krótki i kontrolowany od samego początku, ponieważ nie było wcześniejszych powtarzających się i nieudanych prób redukcji i oczywiście nie ma pojęcia już stara patologiczna choroba serca.
Redukcję leku można osiągnąć, podając leki przeciwarytmiczne , takie jak amiodaron lub flekainid , doustnie lub dożylnie. W niektórych przypadkach to zmniejszenie może być dokonane samodzielnie przez pacjenta w warunkach ambulatoryjnych (bez hospitalizacji), poprzez doustne podanie pojedynczej dawki leku przeciwarytmicznego na początku objawów ( metoda pigułki z kieszeni ).
Redukcja elektryczna ( defibrylacja ) jest wykonywana w krótkim znieczuleniu ogólnym , poprzez dostarczenie krótkotrwałego porażenia prądem do klatki piersiowej pacjenta. Podczas wstrząsu nie powinno być przepisywanych przedawkowania naparstnicy .
Utrzymanie rytmu zatokowego
Po redukcji odbywa się na receptę na leki przeciwarytmiczne drogą doustną (przykłady molekuł, które można zastosować: amiodaron , dronedaron , propafenon , dyzopiramid , sotalol ( beta-bloker o działaniu stabilizującym błony - ASM), flekainid i chinidyna ). Jednak odsetek nawrotów pozostaje wysoki.
Przepisanie leków przeciwarytmicznych nie jest obowiązkowe, jeśli jest to pierwszy napad, szybko ustąpiony, z prawidłową tolerancją i brakiem podstawowej choroby serca.
Utrata masy ciała (u otyłych) może znacznie zmniejszyć ryzyko nawrotu. Podobnie ćwiczenia fizyczne pomagają ustabilizować rytm.
Kontrola tętna
W przypadku niepowodzenia prób redukcyjnych lub przeciwwskazań do redukcji częstość akcji serca zostanie spowolniona, aby uniknąć pojawienia się osłabiających objawów i złej tolerancji serca. Zwykłe spowolnienie arytmii byłoby skuteczniejsze pod względem pobytów w szpitalu i śmiertelności, niż próba regulowania rytmu lub zapobiegania nawrotom zaburzeń rytmu. Podobnie, w przypadku niewydolności serca , agresywna postawa mająca na celu zmniejszenie migotania i utrzymanie rytmu zatokowego za pomocą leków nie wydaje się lepsza pod względem zachorowalności i śmiertelności oraz ewolucji w czasie w stosunku do postawy zadowalającej się spowolnieniem i kontrolowanie tętna.
Można stosować leki takie jak beta-adrenolityki , bradykardialniocholityki kanału wapniowego ( diltiazem i werapamil ), a także digoksyna - oraz w mniejszym stopniu amiodaron , ze względu na liczne, długotrwałe skutki uboczne.
Celem jest utrzymanie tętna spoczynkowego poniżej 80 uderzeń na minutę, ale mniej ścisła kontrola (tętno spoczynkowe poniżej 110 / min) wydaje się równie skuteczna.
W przypadku niepowodzenia możliwe jest osiągnięcie „rozłączenia” między przedsionkami a komorami serca za pomocą techniki radiowej, która zniszczy wiązkę Hisa . Ta metoda wymaga umieszczenia stałego rozrusznika .
Zapobieganie tworzeniu się skrzepów w przedsionku
W przypadku rozpoczęcia leczenia przeciwzakrzepowego w ramach profilaktyki mózgowych incydentów zakrzepowo-zatorowych nie ma konieczności organizowania przekaźnika z heparyną ( heparyną niefrakcjonowaną ), w przeciwieństwie do leczenia żylnej choroby zakrzepowo-zatorowej ( zapalenie żył lub zator tętnicy płucnej ).
Z reguły terapię przeciwzakrzepową kontynuuje się przez co najmniej 1 miesiąc po redukcji, a następnie przerywa się, jeśli arytmia ustąpiła i istnieje duże prawdopodobieństwo, że nie nawróci.
W przypadku utrzymywania się arytmii lub braku pewności utrzymania rytmu zatokowego (napadowe migotanie przedsionków) należy omówić leczenie przeciwzakrzepowe w zależności od szacowanego ryzyka powikłań zakrzepowo-zatorowych . W 2001 roku w tym celu utworzono punktację CHADS2 , inicjały „Niewydolność serca” (niewydolność serca), „Nadciśnienie”, „Wiek” (powyżej 75 lat), „Cukrzyca” i „Udar” (historia incydentu naczyniowego). -mózgowy). Obecność każdej pozycji liczy się jako jeden punkt, z wyjątkiem ostatniego (wypadek neurologiczny), liczony jako dwa punkty (wyjaśnienie „2” w nazwie partytury). Wynik ten jest skorelowany z ryzykiem powikłań zakrzepowych. Punktacja ta została zakończona w 2010 roku, nazwana CHA2DS2-VASc , obejmująca inne kryteria: płeć żeńska, obecność choroby naczyniowej i średni wiek (65-75 lat). W praktyce wynik 1 lub 0 wskazuje na niski wynik i brak konieczności leczenia przeciwzakrzepowego. W przypadku istotnej choroby zastawki mitralnej ( zwężenie zastawki mitralnej lub niedomykalność zastawki mitralnej ) ryzyko zakrzepicy jest wysokie niezależnie od wyniku w skali CHADS2 i wskazane jest leczenie przeciwzakrzepowe. Ryzyko różni się również w zależności od rodzaju migotania: ważniejsze jest, jeśli jest ono trwałe lub trwałe, niż jeśli jest tylko napadowe. Podobnie nie jest jasne, czy ryzyko wzrasta powyżej wartości progowej („obciążenie migotaniem przedsionków”), czy też ten wzrost ryzyka jest ciągły wraz z czasem trwania arytmii.
W niektórych przypadkach ryzyko leczenia przeciwzakrzepowego wydaje się być większe niż oczekiwane korzyści; korzystne jest wówczas stosowanie środków przeciwpłytkowych : głównie aspiryny . Ta ostatnia cząsteczka wykazała pewną skuteczność w zapobieganiu wypadkom zatorowym, ale w znacznie mniejszym stopniu niż leczenie przeciwzakrzepowe. Dodanie klopidogrelu znacznie zmniejsza ryzyko naczyniowe, ale zwiększa ryzyko krwawienia.
Ksymelagatran , inhibitor trombiny , będzie co najmniej tak skuteczna jak witamina K, ale ich rozwój został zatrzymany z powodu efektów ubocznych w wątrobie. Inna cząsteczka tego samego typu, dabigatran , wydaje się obiecująca, ze skutecznością co najmniej porównywalną z antywitaminą K i mniejszym ryzykiem krwawienia. Inne cząsteczki z klasy inhibitorów czynnika Xa, takie jak rywaroksaban i apiksaban, mają podobne wyniki. Leki te mają tę zaletę, że nie wymagają regularnego monitorowania INR przez powtarzane próbki krwi. Ich wadą jest brak antidotum (ale są one opracowywane) na wypadek krwawienia (ale krótki okres półtrwania rozważanych cząsteczek w zasadzie ogranicza to ryzyko) oraz ich koszt, którego nie można pominąć.
Jednym z głównych problemów związanych z tego typu leczeniem, jakimkolwiek jest, jest empiryczna ocena ryzyka krwawienia. Można temu pomóc, obliczając wynik HAS-BLED na podstawie kilku kryteriów: niekontrolowane nadciśnienie tętnicze (1), niewydolność nerek (1) lub wątroby (1), udar mózgu (1), krwawienie w wywiadzie (1), niestabilny wskaźnik INR (1), wiek powyżej 65 lat, spożycie narkotyków (1) lub alkoholu (1). Ten wynik to 9. Jest to skrót od „ Nadciśnienie, Nieprawidłowa czynność nerek lub wątroby, Udar, Krwawienie, Nietrwały INR, Podeszły wiek, Narkotyki lub alkohol ” . Należy jednak zauważyć, że niektóre kryteria ryzyka krwotoku są takie same, jak w przypadku ryzyka wypadku zatorowego. Wysokiej HAS-BLED wynik nie przeciwwskazania przepisywania AVK, to wszystko zależy od stosunku korzyści do ryzyka. Pacjenci z wysokim wynikiem HAS-BLED powinni być uważniej monitorowani, jeśli są leczeni.
Alternatywą, w przypadku przeciwwskazań do stosowania antykoagulantów, jest zamknięcie małżowiny usznej lewej , małej kieszonki w ślepej uliczce lewego przedsionka, w której najczęściej tworzą się skrzepliny . Technika ta jest wykonywana przez cewnikowanie transeptalne (przejście do lewego przedsionka przez przejście przez przegrodę międzyprzedsionkową), pod kontrolą fluoroskopii i pod kontrolą USG przezprzełykowego u pacjenta w znieczuleniu ogólnym. Prowadzi do założenia urządzenia umożliwiającego zamknięcie małżowiny usznej. Daje wyniki równoważne z antywitaminami K.
Leczenie przyczyny
Jeśli przyczyna została ustalona, leczenie tej ostatniej, o ile to możliwe, jest często najłatwiejszym sposobem na trwałe wyleczenie arytmii: leczenie nadczynności tarczycy , operacja zastawek itp.
Techniki ablacyjne
Większość migotania przedsionków pochodzi z ognisk aktywacji zlokalizowanych na poziomie wejścia żył płucnych do lewego przedsionka: elektryczna izolacja żył płucnych drogą wewnątrzustanową (ablacja o częstotliwości radiowej) pozwala znacznie zmniejszyć ryzyko nawrotów w porównaniu z konwencjonalnym leczeniem przeciwarytmicznym i jest praktykowana od końca lat 90 . Jest to jednak technika długa i złożona (wymagająca wprowadzenia specjalnego cewnika do lewego przedsionka poprzez przejście przez przegrodę międzyprzedsionkową: cewnikowanie przezprzegrodowe), z ryzykiem nieco większych powikłań. O 5% z głównie zwężeniem żył płucnych i uciskowy wysięk osierdziowy ( tamponada ). Ryzyko zatorowości po zabiegu pozostaje kontrowersyjne i ogólnie zaleca się kontynuowanie leczenia przeciwzakrzepowego przez kilka miesięcy. Wreszcie nawrót arytmii jest częstą możliwością, nawet w dłuższej perspektywie, co może prowadzić do nowej interwencji. Dlatego w tych warunkach nie można mówić o „uzdrowieniu” .
Techniki te są na razie stosowane głównie w przypadku nawracającego migotania przedsionków, które jest słabo tolerowane pomimo optymalnego leczenia przeciwarytmicznego. Jednak w niektórych przypadkach można je omówić jako opcję pierwszego rzutu (napadowe AC / AF w zdrowych sercach, zwłaszcza u osób uprawiających sport lub rytmiczna kardiomiopatia). Jego zastosowanie w niewydolności serca wydaje się być bardziej interesujące ze względu na komfort pacjentów.
Uwagi i odniesienia
- http://www.sfcardio.fr/seignement/cardiologues-en-formation/documents-de-travail/cardiologie/ p. 168
- „ Czy wiesz, że migotanie przedsionków (AF) to pojawiająca się epidemia nowego tysiąclecia?” » , O kardiologii praktycznej ,19 września 2019 r(dostęp 14 października 2020 )
- „ Migotanie przedsionków: epidemia stulecia? » , O kardiologii praktycznej ,28 marca 2017 r(dostęp 14 października 2020 )
- Henri Kulbertus i Patrizio Lancellotti , „ Migotanie przedsionków: epidemii trzeciego wieku? » , W Revue Médicale de Liège ,2014( ISSN 0370-629X , dostęp 14 października 2020 )
- J.-M. Davy i F. Roubille , „ Migotanie przedsionków w 2010 roku: wzrost wagi w chorobach i umieralności z przyczyn sercowo-naczyniowych ” , w: Annales de Cardiologie et d'Angéiologie ,grudzień 2010( DOI 10.1016 / S0003-3928 (10) 70002-0 , dostęp 14 października 2020 r. ) , S4 - S13
- Cushny AR, Edmunds CW, Napadowa nieregularność serca i migotanie przedsionków , W: Bulloch W, wyd. Studia z patologii. Aberdeen, Szkocja: University of Aberdeen, 1906: 95–110
- Einthoven W. Telekardiogram. Arch Int Physiol 1906; 4: 132-164
- Lewis T, Migotanie uszów: częsty stan kliniczny , BMJ, 1909; 2: 1528-1528
- Kirchof P, Benussi S i wsp. „Wytyczne ESC 2016 dotyczące leczenia migotania przedsionków opracowane we współpracy z EACTS”. Eur Heart J. 2016. doi: 10.1093 / eurheartj / ehw210. Nadchodzący.
- (w) Furberg CD, Psaty BM, Manolio TA, Gardin JM, Smith VE Rautaharju PM Częstość występowania migotania przedsionków u osób starszych (Cardiovascular Health Study) , Am J Cardiol 1994; 74: 236-241
- (en) Miyasaka Y, Barnes ME, Gersh BJ i wsp. Sekularne trendy w częstości występowania migotania przedsionków w Olmsted County, Minnesota, 1980–2000 oraz implikacje dotyczące prognoz dotyczących przyszłego występowania , Circulation, 2006; 114: 119-125
- (en) Chugh SS Havmoeller R, K Narayana i wsp. Worldwide epidemiology of atrial fibrillation: a Global Burden of Disease 2010 Study Circulation . 2014; 129: 837–847
- Larsson SC, Drca N, Wolk A, Spożycie alkoholu i ryzyko migotania przedsionków: badanie prospektywne i metaanaliza dawka-odpowiedź , J Am Coll Cardiol, 2014; 64: 281-289
- Kunal Pradip Verma i Michael Wong , „ Migotanie przedsionków ”, Australian Journal of General Practice , vol. 48 N O 10,październik 2019, s. 694-699 ( ISSN 2208-7958 , PMID 31569325 , DOI 10.31128 / AJGP-12-18-4787 , czytaj online , dostęp 14 listopada 2020 )
- (en) Cheng S, Keyes MJ, Larson MG , i wsp. „ Długoterminowe wyniki u osób z przedłużonym odstępem PR lub blokiem przedsionkowo-komorowym pierwszego stopnia ” JAMA , 2009; 301: 2571–7
- (w) Fox CS, Parise H, D'Agostino RB Sr i wsp. „ Migotanie przedsionków u rodziców jako czynnik ryzyka migotania przedsionków u potomstwa ” JAMA . 2004; 291: 2851-2855.
- (en) Hodgson-Zingman DM, Karst ML, Zingman LV i wsp. Mutacja przesunięcia ramki ramki przedsionkowego peptydu natriuretycznego w rodzinnym migotaniu przedsionków , N Engl J Med, 2008; 359: 158-165
- Olson TM, Michels VV, Ballew JD i wsp. Mutacje kanału sodowego i podatność na niewydolność serca i migotanie przedsionków , JAMA, 2005; 293: 447-454.
- Sinner MF, Pfeufer A, Akyol M i wsp. Niessynonimowy wariant kodujący kanał IKr KCNH2-K897T jest związany z migotaniem przedsionków: wyniki systematycznej analizy opartej na genach kandydatów KCNH2 (HERG) , Eur Heart J, 2008; 29: 907–914
- Gudbjartsson DF, Helgason H, Gudjonsson SA i wsp. Sekwencjonowanie całego genomu na dużą skalę populacji islandzkiej , Nat Genet, 2015; 47: 435–444
- Gudbjartsson DF, Arnar DO, Helgadottir A i wsp. Warianty powodujące ryzyko migotania przedsionków na chromosomie 4q25 , Nature, 2007; 448: 353–357
- (en) Kaab S, Darbar D, van NC i wsp. Replikacja na dużą skalę i metaanaliza wariantów na chromosomie 4q25 związanych z migotaniem przedsionków , Eur Heart J, 2009; 30: 813–19
- Zhu W, Yuan P, Shen Y, Wan R, Hong K, Związek palenia z ryzykiem wystąpienia migotania przedsionków: metaanaliza badań prospektywnych , Int J Cardiol, 2016; 218: 259–66
- (w) Molina L, Mont L, J Marrugat, Berruezo A, Brugada J, J Bruguera, Rebato C Elosua R. „ Długoterminowe uprawianie sportów wytrzymałościowych Zwiększa częstość występowania samotnego migotania przedsionków u mężczyzn: badanie uzupełniające » Europace . Maj 2008; 10 (5): 618-23
- (w) Mozaffarian D, Furberg CD, Psaty BM, Siscovick D. [ Aktywność fizyczna i częstość występowania migotania przedsionków u osób starszych: badanie zdrowia układu sercowo-naczyniowego. ], Circulation. 19 sierpnia 2008; 118 (8): 800-7
- (en) Ragozzino W, Snyder J, Nayak. [ Autokardiowersja napadowego samotnego migotania przedsionków z ćwiczeniami ], N Engl J Med, 2002; 347,25: 2085
- (en) The Heuzey JY, Copy X, Henry P i wsp. [ Mechanizmy migotania przedsionków. ], Presse Med. 6 kwietnia 1996; 25 (12): 590-4. Przejrzeć
- (en) Mant J, Fitzmaurice DA, Hobbs FDR i als. Dokładność rozpoznawania migotania przedsionków na elektrokardiogramie przez lekarzy pierwszego kontaktu i interpretacyjne oprogramowanie diagnostyczne: analiza danych z badania przesiewowego w kierunku migotania przedsionków u osób starszych (SAFE) , BMJ, 2007; 335: 380-2
- (w) Wolf PA, Abbott RD, Kannel WB. Migotanie przedsionków jako niezależny czynnik ryzyka udaru mózgu: the Framingham Study , Stroke, 1991; 22: 983-988
- January CT, Wann LS, Alpert JS i wsp. Wytyczne AHA / ACC / HRS 2014 dotyczące postępowania z pacjentami z migotaniem przedsionków: A report of the American College of Cardiology / American Heart Association Task Force on Practice Guidelines and the Heart Rhythm Society , JACC, 2014; 64: e1 - e76
- Ganesan AN, Chew DP, Hartshorne T i wsp. Wpływ typu migotania przedsionków na ryzyko wystąpienia choroby zakrzepowo-zatorowej, śmiertelności i krwawienia: przegląd systematyczny i metaanaliza , Eur Heart J, 2016; 37: 1591-1602
- Hindricks G, Potpara T, Dagres N i wsp. Wytyczne ESC 2020 dotyczące diagnozy i leczenia migotania przedsionków opracowane we współpracy z Europejskim Stowarzyszeniem Chirurgii Kardiologicznej i Klatki Piersiowej (EACTS): Grupa zadaniowa ds. Diagnostyki i leczenia migotania przedsionków Europejskiego Towarzystwa Kardiologicznego (ESC) specjalny wkład Europejskiego Stowarzyszenia Rytmu Serca (EHRA) ESC , Europ Heart J, 2021; 42: 373–498
- Styczeń CT, Wann LS, Calkins H i wsp. 2019 AHA / ACC / HRS Focused Update of the 2014 AHA / ACC / HRS Guideline for the management of Patients with Atrial Fibrillation: A report of the American College of Cardiology / American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society in Współpraca z Towarzystwem Chirurgów Klatki Piersiowej , Circulation, 2019; 140: e125 - e151
- Martínez-González MA, Toledo E, Arós F i wsp. Spożycie oliwy z oliwek Extravirgin zmniejsza ryzyko migotania przedsionków: Badanie PREDIMED (Prevención con Dieta Mediterránea) , Circulation, 2014; 130: 18-26
- Wytyczne dotyczące postępowania w migotaniu przedsionków: The Task Force for the Management of Atrial Fibrillation of the European Society of Cardiology (ESC) , Eur Heart J, 2010; 31: 2369-2429
- Frick M, Frykman V, Jensen-Urstad M i wsp. Czynniki przewidujące wskaźnik powodzenia i nawrót migotania przedsionków po pierwszej kardiowersji elektrycznej u pacjentów z przetrwałym migotaniem przedsionków , Clin Cardiol, 2001; 24: 238–244
- Paolo Alboni, MD, Giovanni L. Botto, MD i in. Leczenie ambulatoryjne świeżego migotania przedsionków metodą „Pill-in-the-Pocket” , N Engl J Med 2004; 351: 2384-2391.
- Hohnloser SH, Crijns HJ, van Eickels M i in. ATHENA Badacze, Wpływ dronedaronu na zdarzenia sercowo-naczyniowe w migotaniu przedsionków , N Engl J Med, 2009; 360: 668-78
- Pathak RK, Middeldorp ME, Meredith M i wsp. Długoterminowy efekt ukierunkowanej na cel kontroli masy ciała w kohorcie migotania przedsionków: długoterminowe badanie kontrolne (LEGACY) , J Am Coll Cardiol; 2015; 65: 2159-2169
- Malmo V, Nes BM, Amundsen BH, Tjonna AE, Stoylen A, Rossvoll O, Wisloff U, Loennechen JP, Trening interwałowy aerobowy zmniejsza obciążenie migotaniem przedsionków w krótkim okresie: badanie z randomizacją , Circulation, 2016; 133: 466 –473
- (w) Badacze AFFIRM, Porównanie kontroli częstości i kontroli rytmu u pacjentów z migotaniem przedsionków , N Engl J Med 2002; 34: 1825–1833
- (w) Roy D, Talajic M, Nattel S i wsp. [358: 2667-2677 Kontrola rytmu a kontrola częstości w migotaniu przedsionków i niewydolności serca ], N Eng J Med, 2008; 358: 2667-2677
- Van Gelder IC, Groenveld HF, Crijns HJ i wsp. Łagodna kontra ścisła kontrola częstości u pacjentów z migotaniem przedsionków , N Engl J Med, 201; 362: 1363–1373
- Wigle P, Hein B, Bloomfield HE, Tubb M, Doherty M. Uaktualnione wytyczne dotyczące ambulatoryjnej antykoagulacji , Am Fam Physician, 15 kwietnia 2013; 87 (8): 556-66. PubMed .
- Gage BF, Waterman AD, Shannon W, Boechler M, Rich MW, Radford MJ, Walidacja schematów klasyfikacji klinicznej dla przewidywania udaru: wyniki z National Registry of Atrial Fibrillation , JAMA, 2001; 285: 2864-2870
- (in) Lip GY, Nieuwlaat R Pisters R, Lane DA, Crijns HJ, „ Refining Clinical risk stratyification for Predicting a thromboembolism in atrial fibrillation using a new risk-based approach: the Euro Heart Survival is atrial fibrillation ” Chest . 2010; 137: 263-272
- (w) Steinberg BA, Hellkamp AS Lokhnygina Y et al. „ Wyższe ryzyko zgonu i udaru mózgu u pacjentów z przetrwałym vs. napadowe migotanie przedsionków: Wyniki z ROCKET-AF Trial " Eur Serca J . 2015; 36: 288-296
- (en) Vanassche T Lauw MN, Eikelboom JW et al. „ Ryzykiem udaru selon wzór migotanie przedsionków: Analiza 6563 aspiryna pacjentów leczonych w ACTIVE-A i AVERROES” Eur serca J . 2015; 36: 281-288.
- Chen LY, Chung MK, Allen LA i wsp. Obciążenie migotaniem przedsionków: wykraczanie poza migotanie przedsionków jako jednostka binarna: oświadczenie naukowe American Heart Association , Circulation, 2018; 137: e623-e644
- (en) Hart RG, Pearce LA, Aguilar MI, Metaanaliza: Antithrombotic Therapy to Prevent Stroke in Patients Who Have Nonvalvular Atrial Fibrillation , Ann Int Med, 2007: 146: 857-867
- (w) The ACTIVE Investigators, Wpływ klopidogrelu dodanego do aspiryny u pacjentów z migotaniem przedsionków , N Engl J Med 2009; 360: 2066-2078
- (en) Connolly SJ, Ezekowitz MD, Yusuf S i wsp. Dabigatran versus warfaryna u pacjentów z migotaniem przedsionków , N Eng J Med, 2009; 361: 1139-1151
- Mahaffey KW, Fox KAA, Rivaroxaban Bezpośrednie hamowanie czynnika Xa doustnie raz dziennie w porównaniu z antagonizmem witaminy K w zapobieganiu udarowi i zatorowości w migotaniu przedsionków
- Granger BC, Alexander JH, McMurray J JV i wsp. dla komitetów i badaczy ARISTOTLE , Apiksaban versus Warfarin u pacjentów z migotaniem przedsionków , N Engl J Med, 2011 (10.1056 / NEJMoa1107039)
- (w) Pisters R, Lane DA, Nieuwlaat R to your CB, Crijns HJ, Lip GY, „ A nowatorski, przyjazny dla użytkownika wynik (HAS-BLED) do oceny Roczne ryzyko poważnego krwawienia u pacjentów z migotaniem przedsionków: badanie Euro Heart Survey » Klatka piersiowa . 2010; 138: 1093-1100
- (w) Stoddard MF Dawkins PR, Prince CR Ammash NM " Skrzepliny w lewym przedsionku nie są rzadkością u pacjentów z ostrym migotaniem przedsionków i niedawnymi zdarzeniami zatorowymi: badanie echokardiograficzne przezprzełykowe " J Am Coll Cardiol 1995; 25: 452-459
- (en) Reddy VY, Doshi SK, H Sievert i wsp. „ Przezskórne zamknięcie wyrostka lewego przedsionka w profilaktyce udaru u pacjentów z migotaniem przedsionków: 2,3-letnia obserwacja badania PROTECT AF (System wyrostka robaczkowego lewego przedsionka Watchman dla ochrony przed zatorem u pacjentów z migotaniem przedsionków) ” Circulation . 2013; 127: 720-729
- (en) Haissaguerre M, Jais P, Shah DC i wsp. Spontaniczna inicjacja migotania przedsionków przez ektopowe uderzenia pochodzące z żył płucnych , N Engl J Med, 1998; 339: 659-66
- (en) Pappone C, Augello G, S Sala i wsp. „ Randomizowane badanie ablacji obwodowej żyły płucnej w porównaniu z terapią lekami przeciwarytmicznymi w napadowym migotaniu przedsionków: badanie APAF ” J Am Coll Cardiol . 2006; 48: 2340-7
- (in) Cappato R, Calkins H, Chen SA i wsp. Ogólnoświatowe badanie dotyczące metod, skuteczności i bezpieczeństwa ablacji cewnika w migotaniu przedsionków u ludzi , Circulation, 2005; 111: 1100-5
- (en) Calkins H, Brugada J, Packer DL, Cappato R, Chen S, Crijns HJ, et al. Konsensus eksperta HRS / EHRA / ECAS dotyczący cewnika i chirurgicznej ablacji migotania przedsionków: zalecenia dla personelu, zasady postępowania, procedury i obserwacja. A report of the Heart Rhythm Society (HRS) Task Force on cewnik and chirurgiczna ablacja migotania przedsionków , Heart Rhythm, 2007; 4: 816-61
- (w) Calkins H, Dalszy wgląd w techniczne i wyniki ablacji „leczniczej” cewnika migotania przedsionków , Arrhythmia Electrophysiol Circ 2008; 1: 238-239
- (en) Natale A, Raviele A, Arentz T i wsp. Międzynarodowy konsensus w sprawie ablacji migotania przedsionków , Wykres Wenecki , J Cardiovasc Electrophysiol, 2007; 18: 560-80
- (en) Khan MN, Jaïs P, Cummings J i wsp. Izolacja żył płucnych z powodu migotania przedsionków u pacjentów z niewydolnością serca , New Eng J Med, 2008; 359: 1778-1785